המומחה הרפואי של המאמר
פרסומים חדשים
אסטרוציטומה של חוט השדרה
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
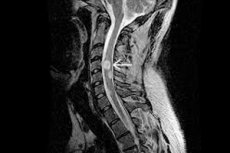
אם גידול ממאיר או שפיר מתפתח מאסטרוציטים - תאי נוירוגליה בצורת כוכב - הגידול נקרא אסטרוציטומה. תפקידם העיקרי של האסטרוציטים הוא לווסת את הסביבה הכימית של המוח וליצור מחסום פיזיולוגי בין מערכת הדם למערכת העצבים המרכזית. אסטרוציטומה של חוט השדרה שכיחה פי 9 פחות מגידולי מוח ומשפיעה בעיקר על מבוגרים. ברוב המקרים, אסטרוציטומות שפירות הופכות לממאירות - זה קורה בכ-70% מהחולים. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
אסטרוציטומה היא הגרסה הנפוצה ביותר של גליומה, גידול של תאי גליה. באופן כללי, פתולוגיה יכולה להתפתח בכל אחד מחלקי המוח, כמו גם במוח הקטן ובחוט השדרה. בילדות, עצב הראייה מושפע לעיתים קרובות.
אצל שבעה מתוך עשרה חולים, אסטרוציטומה שפירה הופכת לממאירה.
אצל ילדים, גידולים במוח או בחוט השדרה הם הסוג השני בשכיחותו של גידול ממאיר לאחר לוקמיה. בארצות הברית לבדה, מאובחנים מדי שנה יותר מ-4,000 מקרים חדשים של גידולים במערכת העצבים המרכזית. כ-50% מגידולי המוח אצל ילדים הם גליומות או אסטרוציטומות. הם מתפתחים מתאי גליה המרכיבים את רקמת המוח הנלווית. אסטרוציטומות הן שפירות או ממאירות ויכולות להופיע בחלקים שונים של חוט השדרה.
אצל ילדים, אסטרוציטומות שכיחות הרבה יותר (כמעט 20%), ובקרב חולים בוגרים, גברים שכיחים פי 1.5 יותר מנשים. ישנם יותר מתריסר נגעים בגידולי מוח לכל אסטרוציטומה בחוט השדרה. [ 2 ]
גורם ל של אסטרוציטומות בחוט השדרה
עד היום, הגורמים המדויקים להיווצרות אסטרוציטומה בחוט השדרה אינם ידועים. ישנן תיאוריות לגבי נטייה תורשתית אפשרית, חשיפה לנגיפים אונקוגניים, גורמים חיצוניים, סיכונים תעסוקתיים וכו'.
הופעת אסטרוציטומה עשויה לנבוע מסיבות כאלה:
- חשיפה לקרינה של הגוף;
- חשיפה חמורה או ממושכת לאולטרה סגול;
- מצב סביבתי לא נוח;
- שהייה ממושכת בקרבת קווי מתח גבוה;
- חשיפה לכימיקלים, פסולת מסוכנת (כולל פסולת גרעינית);
- עִשׁוּן;
- פגמים גנטיים;
- צריכה תכופה של מזונות המכילים רכיבים מסרטנים ורכיבים מסוכנים אחרים;
- היסטוריה משפחתית שלילית.
לחץ קבוע וחמור, חוסר איזון פסיכו-רגשי ממלאים תפקיד מסוים בהתפתחות הפתולוגיה. גורמים ספציפיים כוללים מחלת היפל-לינדאו, תסמונת לי-פראומני, נוירופיברומטוזיס תורשתית מסוג 1, טרשת נפוצה.
גורמי סיכון
הגורם העיקרי שיכול לעורר התפתחות של אסטרוציטומה הוא נטייה גנטית. גורמים אפשריים נוספים כוללים:
- מצב סביבתי שלילי באזור המגורים;
- שהייה קבועה בתנאים של סיכונים תעסוקתיים, עבודה עם כימיקלים (מסוכנים במיוחד נחשבים פורמלין, ניטרוסאמין);
- מחלות זיהומיות ויראליות - בפרט הרפס-6, זיהום ציטומגלווירוס, פליומהוירוס (SV40);
- לחץ תכוף או עמוק, מצבי דיכאון, זעזועים פסיכו-רגשיים;
- ירידה פתאומית או עמוקה בחסינות;
- שינויים הקשורים לגיל.
חשיפה לקרינה (כולל טיפול בקרינה) מגבירה את הסיכון לאסטרוציטומה.
פתוגנזה
אסטרוציטים הם הסוג הידוע ביותר של מבני גליה. התאים בצורת כוכב, ותפקידם המשוער הוא לנקות את החלל החוץ-תאי מיונים ומתווכים "מיותרים", מה שעוזר להיפטר ממחסומים כימיים למנגנוני הקישור הפועלים על משטחי נוירונים. סביר להניח שאסטרוציטים מסייעים גם לנוירונים על ידי הובלת גלוקוז לתאים הפעילים ביותר ועל ידי משחק תפקיד בהעברת דחפים מסוימים הנחוצים לוויסות תקין של תפקוד הסינפסה. נמצא כי לאחר נזק מוחי, אסטרוציטים לוקחים חלק בתיקונו על ידי "ניקוי" חלקיקים נמקיים של הנוירון, דבר שעשוי להשפיע על אי-התפשטות של רכיבים רעילים ומניעת הרעלה.
עד 5% מהאסטרוציטומות קשורות לפתולוגיות מולדות עם תורשה אוטוזומלית דומיננטית (למשל, נוירופיברומטוזיס). ברוב המכריע של המקרים, גידולי אסטרוציטומה ראשוניים מתפתחים ללא סיבה ברורה, כלומר באופן ספורדי.
צמיחה מפושטת עם פלישה פולשנית לרקמות הסובבות אופיינית לתהליכי גידול בחוט השדרה. מידת הממאירות תלויה במהירות ההתפתחות של האסטרוציטומה. לפיכך, במיוחד גידולים ממאירים מופיעים תוך מספר חודשים, וממאירות שפירה וחלשה יכולה להתפתח במשך שנים מבלי לחשוף תסמינים ברורים. במקרים מסוימים, הפתולוגיה עשויה להיות קשורה לתהליכים דיסמבריוגנטיים (אנומליות התפתחותיות קלות). [ 3 ]
תסמינים של אסטרוציטומות בחוט השדרה
הסימפטומטולוגיה באסטרוציטומה של חוט השדרה אינה ספציפית ונרחבת, תלויה בגודל הגידול ובמיקום שלו. הסימנים הראשונים מופיעים רק כאשר הגידול מתחיל ללחוץ על רקמות ומבנים סמוכים. לרוב, חולים מתלוננים על כאבי ראש (לרוב דמויי התקף, עד להקאות), הופעת בעיות בעיכול ובתפקודי שתן, והפרעות בהליכה. מהלך המחלה החריף הוא נדיר מאוד: ברוב המקרים, הבעיה גוברת בהדרגה. [ 4 ]
בשלבים הראשוניים של ההתפתחות, אסטרוציטומה כמעט תמיד מוסתרת, ללא תסמינים ברורים. תמונה פתולוגית מופיעה רק בשלב של התפתחות פעילה של הגידול. הסימנים הבאים נצפו:
- כאב ראש חמור, לעיתים עד כדי הקאה (הקאות מביאות הקלה);
- עלייה בטמפרטורת הגוף באזור הנגע (עד 38.5 מעלות צלזיוס בממוצע);
- שינויים ברגישות לכאב, נימול;
- הופעת כאב באזור החלק הפגוע של חוט השדרה;
- חולשת שרירי הגפיים, קהות חושים, שיתוק ברגליים;
- הידרדרות ואובדן תפקוד של איברים פנימיים (לרוב איברי האגן).
שלבים
רצף התפתחות האסטרוציטומה, כמו כל הגידולים התוך-מוחיים של חוט השדרה, עובר שלושה שלבים:
- שלב סגמנטלי;
- פגיעה רוחבית מלאה בחוט השדרה;
- שלב הכאב הרדיקולרי.
השלב הסגמנטלי קשור להופעת הפרעות סגמנטליות מנותקות של רגישות שטחית בהתאם לרמת לוקליזציה של הגידול.
פגיעה רוחבית מלאה של חוט השדרה מתחילה מרגע גדילת תהליך הגידול לחומר הלבן. הפרעות חושיות מקטעיות מוחלפות בהפרעות מוליכות, מופיעים שינויים מוטוריים וטרופיים, ותפקודם של איברי האגן מושפע.
שלב הכאב הרדיקולרי מתחיל ברגע שהתהליך הגידולי חורג מגבולות עמוד השדרה. מכיוון שהגידול משפיע על קצות העצבים, מופיעה תסמונת הכאב הרדיקולרי. [ 5 ]
טפסים
אסטרוציטומה מתפתחת מאזור האסטרוציטים של תאי גליה ומיוצגת על ידי תאי אסטרוציט. בנוסף לחוט השדרה, הגידול יכול להיות ממוקם בהמיספרות המוחיות הגדולות, במוח הקטן ובגזע המוח.
להבחין בין אסטרוציטומה עם ממאירות נמוכה וגבוהה:
- ממאירות נמוכה - דרגה I-II;
- ממאירות מוגברת - דרגה III-IV.
בהתאם לנוכחות פגם IDH 1-2, מבחינים בין אסטרוציטומות מוטציוניות ולא מוטציוניות. בהיעדר מוטציה, נאמר שיש "סוג בר" או wt (סוג בר).
רשימת תהליכי גידול לפי דרגות ממאירות:
- דרגות I-II מיוצגות על ידי אסטרוציטומה פילואידית פילוציטית ואסטרוציטומה מפושטת בשלב נמוך. גידולים כאלה מאופיינים בהתפתחות מאוחרת, המתחילה בגיל צעיר.
- דרגות III-IV מיוצגות על ידי אסטרוציטומה אנפלסטית וגליובלסטומה מולטיפורמה. גידולים אלה גדלים במהירות ומתפשטים במהירות למבנים סמוכים.
וריאציה קלאסית של אסטרוציטומה פילואידית נחשבת לוריאציה קלאסית של אסטרוציטומה פילואידית אם MRI מראה ניאופלזמה היפו-צפופה במצב T1 ו-היפר-צפופה במצב T2, אשר ברוב המקרים צוברת חומר ניגוד בצורה טובה ומלאה. לעיתים היא עשויה להכיל מרכיב ציסטי.
אסטרוציטומה פילואידית של חוט השדרה שכיחה יותר בקרב ילדים ומבוגרים צעירים.
אסטרוציטומה מפושטת של חוט השדרה שייכת לגליומות בעלות ממאירות נמוכה, כמו גם קסנתואסטרוציטומה פלאומורפית, אוליגודנדרוגליומה ואוליגואסטרוציומה. זוהי קטגוריה הטרוגנית של גידולים מבחינה מורפולוגית, אבחנתית וקלינית. למאפייני הסיווג יש השפעה משמעותית על טקטיקות טיפוליות, וקובעים את מהלך הפתולוגיה והפרוגנוזה שלה. [ 6 ]
סיבוכים ותוצאות
גידולים תוך-מוחיים, הכוללים אסטרוציטומה, הם נדירים, ומופיעים רק ב-2% מכלל הגידולים במערכת העצבים המרכזית. גידולים רבים בקטגוריה זו הם שפירים, אך גם במקרה זה, הסרה מלאה של הגידול היא חובה. רדיותרפיה במקרה זה אינה מתאימה, מכיוון שאסטרוציטומות כאלה רגישות לקרינה, והטיפול פוגע בחוט השדרה עקב חשיפה מוגברת לקרינה. עם זאת, כאשר משתמשים בטכניקות משולבות, טיפול כזה עדיין מבוצע. לדוגמה, הם משלבים רדיותרפיה עם כימותרפיה, או היפרתרמיה, או שיטות זמינות אחרות.
אסטרוציטומה של חוט השדרה מתחילה לרוב עם הופעת תסמונת כאב באזור הפגוע. לאחר מכן ישנם שינויים ברגישות, היחלשות השרירים בגפיים. צמיחה מפושטת של הגידול עם הסתננות לרקמת עצבים תקינה אפשרית. בהיעדר טיפול באזור המתאים, חוט השדרה מושפע לחלוטין, מה שגורם להפרעות בתפקוד האיברים ברמה ומתחת לאזור הפתולוגיה.
ישנם גם נתונים על התרחשות סיבוכים לאחר הסרת אסטרוציטומה. במהלך הניתוח, המנתח משחרר לחץ על חוט השדרה, מסיר את הגידול לחלוטין ומנסה לעשות כל שביכולתו כדי למנוע התפתחות של כשל נוירולוגי לאחר מכן. עם זאת, לא תמיד ניתן לבצע את ההתערבות בצורה חלקה: גידולים רבים מתפשטים מאוד לרקמה הסובבת, או ממוקמים במקומות שקשה לגשת אליהם. זה מוביל לסבירות לסיבוכים תוך-ניתוחיים ואחרי הניתוח. לפיכך, חולים עלולים לחוות החמרה או הופעה של הפרעות סנסומוטוריות חדשות, היווצרות טטרפרזיס או טטרפלגיה. רשימת הסיבוכים השכיחים ביותר של אסטרוציטומה היא כדלקמן:
- הפרעות נוירולוגיות;
- בצקת בעמוד השדרה;
- סיבוכים זיהומיים לאחר ניתוח, דלקת קרום המוח מוגלתית, דלקת מח המוח, דלקת קרום המוח);
- ליקווריאה לאחר ניתוח;
- המטומות של תעלת השדרה;
- היווצרות ציסטות אלכוהוליות (פסאודו-מיאלורדיקולוצלה);
- תסחיפים באוויר, תרומבואמבוליזם;
- סיבוכים ספטיים וטרופיים;
- שיתוק מעיים;
- השלכות אורתופדיות, קיפוזיס, עקמת, חוסר יציבות תפקודית.
על פי תצפיות, רוב הסיבוכים התפתחו בשלב המוקדם שלאחר הניתוח - כ-30% מהמקרים, ובמספר המכריע של החולים (מעל 90% מהמקרים) סיבוכים כאלה סווגו כקלים. סיבוכים מורכבים וחמורים שהובילו למותו של המטופל נצפו רק ב-1% מהמקרים.
האם אסטרוציטומה יכולה להופיע שוב או ליצור גרורות לאחר הסרתה? תיאורטית, הישנות הגידול יכולה להתרחש בכל חלק של חוט השדרה, אך אין נתונים סטטיסטיים בנושא זה. גרורות לחוט השדרה אפשריות באסטרוציטומה פילואידית של המוח, סרטן ריאות וכן הלאה. כאן חשוב לציין שאסטרוציטומה של חוט השדרה עצמה דרגה I בדרך כלל אינה גורמת לגרורות, אולם, החל מדרגת II של הפתולוגיה, הגידול כבר מסוגל ליצור גרורות. בדרגות III-IV של המחלה, גרורות כמעט תמיד קיימות: גידולים כאלה גדלים במהירות ודורשים טיפול דחוף ואקטיבי. [ 7 ]
אבחון של אסטרוציטומות בחוט השדרה
אמצעי אבחון במקרה של חשד לאסטרוציטומה מבוצעים במוסדות נוירולוגיים או נוירוכירורגיים. ראשית, מוערכים מצבו הכללי של המטופל, עוצמת הכאב, המצב הנוירולוגי והאורתופדי.
אבחון מעבדה אינו ספציפי. יש להקצות בדיקות שתן ודם כלליות, ביוכימיה של הדם עם קביעת גלוקוז, חלבון כללי, רמות בילירובין ואלבומין, קריטיניטיס ואוריאה, אספרטט אמינוטרנספראז, אלנין אמינוטרנספראז, לקטט דהידרוגנאז, פוספטאז אלקליין. יש לבדוק סמנים כמצוין, הרכב מיקרו-אלמנטרי של הדם, קרישה מורחבת.
האבחון האינסטרומנטלי בעדיפות ראשונה באסטרוציטומה צריך להיות מיוצג על ידי הדמיית תהודה מגנטית של החלק המתאים בעמוד השדרה עם או בלי הזרקת חומר ניגוד. במידת הצורך, ניתן להרחיב את אזור הבדיקה עד לנוירואקסיס.
MRI מבוצע באמצעות מכשיר מומלץ בעוצמת שדה מגנטי של 1.5-3 טסלה. בתמונה המתקבלת, אסטרוציטומות ממוקמות לרוב באופן אקסצנטרי, לעיתים בעלות מרכיב אקסופיטי ואינן צוברות חומר ניגוד, או מראות הצטברות הטרוגנית, או שקיים אזור הצטברות יחיד. [ 8 ]
בחולים הזקוקים לבירור אבחנה של אסטרוציטומה של חוט השדרה, מבוצעת בנוסף בדיקת פרפוזיה באמצעות CT כחלק מהאבחנה המבדלת.
אבחון דיפרנציאלי
מומלץ לבצע אבחנה מבדלת בין תהליכים סרטניים לבין תהליכים שאינם סרטניים. זילוח CT הופך להליך מכריע לזיהוי גידולים בחוט השדרה תוך-מוחיים. שיטה זו מעריכה את מהירות זרימת הדם ברקמות עמוד השדרה, מה שעוזר להבדיל בין גידול מוחי-שדרתי לבין פתולוגיה דמיאלינטיבית. המחקר מומלץ גם לצורך בידול גליומה, אפנדימומה והמנגיובלסטומה.
אם MRI מגלה היפרפוזיה חזקה באזור המוקד הפתולוגי, מאובחנת המנגיובלסטומה תוך-מדולרית. מומלץ לבצע MRI נוסף או CT-אנגיוגרפיה כדי להבהיר את האנטומיה של כלי הדם של הגידול.
בנוסף, אבחנה מבדלת צריכה להיות מכוונת לשלול את הפתולוגיות הדומות ביותר של חוט השדרה - בפרט, ניתן לדבר על מיאלופתיה דיסקוגנית, סירינגומיאליה, דלקת שרירים, מפרצת עורקית-ורידית, מיאלוזיס פוניקולרית, טרשת אמיוטרופית צידית, שחפת, אכינוקוקוזיס וציסטיקרקוזיס, מוקדי עגבת שלישונית, המטומיאליה, הפרעות במחזור הדם בכלי הדם השדרתיים.
למי לפנות?
יַחַס של אסטרוציטומות בחוט השדרה
שיטת הטיפול העיקרית באסטרוציטומה היא הסרתה באמצעות ניתוח. הניתוח נקבע לאחר שהמטופל עבר את כל אמצעי האבחון. בחירת טקטיקות הטיפול לוקחת בחשבון את סוג הגידול ומיקוםו, את שכיחותו ואת אגרסיביותו, כמו גם את גיל המטופל. לדוגמה, טיפול בקרינה משמש לעיתים רחוקות ברפואת ילדים עקב הסיכון הגבוה לתופעות לוואי. [ 9 ]
חלק מהטיפולים הנפוצים ביותר כוללים את הדברים הבאים:
- התערבות כירורגית - מאפשרת להסיר כמה שיותר תאי גידול. ניתוח יכול לשמש כפרוצדורה עצמאית עבור אסטרוציטומה מדרגה ראשונה, אך עבור גידולים בדרגות ממאירות אחרות הוא משולב עם הליכים טיפוליים אחרים.
- כימותרפיה - יכולה לשמש כתוספת לניתוח או כטיפול עיקרי. אצל תינוקות, כימותרפיה משמשת כתחליף זמני לטיפול בקרינה עד שהתינוק יגדל. כימותרפיה עשויה לכלול שימוש בתרופות כגון קרבופלטין, וינקריסטין, וינבלסטין, תיוגאנין, פרוקרבזין ולומסטין. אך כימותרפיה לבדה אינה מרפאת אפילו אסטרוציטומה ממאירה נמוכה של חוט השדרה. בנוסף, נעשה שימוש בהתערבות כירורגית.
- טיפול בקרינה הוא תוספת סטנדרטית לניתוח שנועד להרוס את מבני הגידול הנותרים.
- טיפול ממוקד כרוך בשימוש בתרופות החוסמות את התפתחותם והתפשטותם של תאים ממאירים על ידי השפעה על מולקולות ספציפיות המעורבות בגדילת הגידול. מהות הטיפול הממוקד טמונה בהתקפה ממוקדת של תאי אסטרוציטומה, וכתוצאה מכך הגידול הופך פגיע וחלש. בניגוד לכימותרפיה, טיפול ממוקד הוא סלקטיבי ופועל רק על תאים ממאירים מבלי לפגוע במבנים בריאים.
- מעכבים כגון ומוראפניב ודבראפניב משמשים לגידולים עם שינוי בגן BRAF V600.
- במקרים של איחוי או שכפול BRAF או אסטרוציטומות ממאירות נמוכות, ניתן להשתמש במעכבי MEK כגון סלומטין או טרמטיניב.
- באסטרוציטומות ממאירות נמוכה, סירולימוס ואברולימוס עשויה להיות בעלת השפעה מספקת.
- אימונותרפיה כרוכה בשימוש במערכת החיסון שלך כדי לזהות תאי גידול ולתקוף אותם עוד יותר. התרופות המועדפות הן מה שנקרא מעכבי נקודות בקרה. הן חוסמים אותות ממבנים ממאירים, היוצרים הגנה מפני פעילות חיסונית.
נוגדי פרכוסים וסטרואידים משמשים כטיפול סימפטומטי. במידת הצורך, נקבעים ייעוץ עם אנדוקרינולוג, רופא עיניים, מומחה שיקום ופסיכולוג.
טיפול לאחר הניתוח עשוי לכלול תרופות כגון אלה:
- מהלך של טיפול כימותרפי והקרנות בהתאם לתוכנית המתאימה בדוושת גז ליניארית (מינון מוקדי יחיד רדיקלי 2 Gy, מינון מוקדי כולל 60 Gy).
- מוסטופרן (פוטמוסטין) 208 מ"ג פעם ב-7 ימים. יש להגן על התמיסה המוכנה מאור ומיד לאחר ההכנה להניח אותה במכסה אטום. ילדים ונשים בהריון אינם מקבלים תרופה. יש לעקוב בהכרח אחר פרמטרים המטולוגיים במהלך הטיפול.
- טמוזולמיד 100-250 מ"ג לפי התוכנית האישית. אין לפתוח את הקפסולות, יש להשתמש בזהירות, תוך הימנעות ממגע התרופה עם העור. יש ליטול על קיבה ריקה ולשטוף עם כוס מים. אם מתרחשות הקאות לאחר נטילתה, יש להפסיק ליטול את התרופה באותו יום. לילדים, טמוזולמיד ניתנת מגיל 3 שנים.
- בווצ'יזומאב 5-15 מ"ג/ק"ג פעם אחת כל 14-21 ימים, לטווח ארוך. בין תופעות הלוואי האפשריות: דימומים במערכת העיכול והריאות, תרומבואמבוליזם עורקי, הפרעות קצב, טרומבוז, יתר לחץ דם.
כל 3-6 חודשים מתבצעת MRI אבחנתי עם חומר ניגוד, ולאחר מכן מותאם הטיפול בהתאם לצורך.
טיפול פיזיותרפיה
שאלות לגבי האפשרות להשתמש בפיזיותרפיה בחולים עם אסטרוציטומה של חוט השדרה עולות לעתים קרובות למדי. באופן מסורתי, טיפול כזה נחשב להתווית נגד, אך זה לא תמיד נכון. נכון לעכשיו, למומחים יש את המידע הבא:
- ניתן להשתמש באלקטרופורזה תרופתית עבור תהליכי גידול - כולל אסטרוציטומה של חוט השדרה - במידת הצורך.
- לשימוש בזרמים פועמים - כגון אלקטרושינה, הרדמה חשמלית, טיפול דיאדינמי, טיפול מווסת סינוסים וזרמים משתנים - אין השפעה על גדילת הגידול ועל התפשטות גרורות. יתר על כן, זרמים פועמים מסומנים לחיסול בצקת.
- ליישום שדות מגנטיים יש השפעה מאטה על צמיחת הגידול, ויש לו תכונות אנטיבלסטיות מסוימות.
- אולטרסאונד אינו התווית נגד לחולים עם אסטרוציטומה.
- קרניים אלקטרומגנטיות מטווח EHF משפרות את ביצועי הטיפול העיקרי (ניתוח, כימותרפיה והקרנות), תומכות בהמטופויאזה ובהגנה חיסונית, ומפחיתות כאב.
טיפולים כגון קרינה אולטרה סגולה, טיפול בלייזר, טיפול בחום ואמבטיות טיפוליות (ראדון, טרפנטין, מימן גופרתי, סיליקה), עיסוי וטיפול ידני אסורים באסטרוציטומה של חוט השדרה.
לאחר התערבות כירורגית, מומלץ להפנות מטופלים לסנטוריום וטיפול נופש תוך שנה בערך כחלק מהשיקום. האפשרות להשתמש בהירודותרפיה באסטרוציטומה לא נחקרה.
טיפול צמחי
פיטותרפיה אינה יכולה לשמש בחולי סרטן במקום הטיפול העיקרי. עם זאת, צמחי מרפא משמשים בהצלחה רבה כדי לעורר את הגנות הגוף ולהקל על תסמונת הכאב. שימוש נכון בצמחי מרפא מסייע בשיפור איכות חייהם של חולים הסובלים מאסטרוציטומה של חוט השדרה.
צמחים רבים מכילים חומרים ספציפיים נגד גידולים. בנוסף, מוצרים צמחיים מספקים הגנה נוספת מפני סרטן על ידי שמירה על איזון חומצי-בסיסי תקין בגוף.
עשבי תיבול משמשים מיובשים או טריים. הם משמשים להכנת תמציות, מרתחים, חליטות ותמיסות. בין הצמחים הפופולריים ביותר שיכולים לשפר את מצבם של חולים באסטרוציטומה נמנים הבאים:
- סרפד הוא צמח מרפא ידוע שיכול לשפר את תפקודי הכבד, לנרמל את רמות הסוכר בדם, לחסל נפיחות, להשמיד חיידקים ולעצור את צמיחת תאי הגידול. מומחים ממליצים לחלוט חליטה של סרפד ולהשתמש בה 3-4 פעמים ביום. התווית נגד: נטייה לפקקת.
- קינמון (אין להתבלבל עם קסיה) הוא תבלין פופולרי המכיל רכיבים מועילים רבים, כולל קרווקרול וקומרין. כדי להשיג אפקט אנטי-סרטני, יש לצרוך חצי כפית אבקת קינמון מדי יום.
- שורש ג'ינג'ר הוא תבלין רפואי המכיל נוגדי חמצון טבעיים המספקים פעילות חזקה נגד גידולים. ניתן להוסיף ג'ינג'ר למשקאות, מנות ראשונות ומנות שניות, וקינוחים. עם זאת, תה ג'ינג'ר, אותו יש לשתות 3-4 פעמים ביום, נחשב לתרופה הטיפולית העיקרית.
- אורגנו, או אורגנו, הוא צמח מרפא ידוע בעל טעם ייחודי. הוא מכיל חומצות פנוליות פעילות ופלבנואידים, כמו גם קוורציטין, אשר מגביל את צמיחתם של תאים ממאירים. ניתן להכין צמח מרפא כתוש כחליטה, וגם להוסיף אותו לבשר, מנות דגים, סלטים ותבשילים.
רופאים מזהירים: אל תצפו לניסים מטיפול צמחי באסטרוציטומה של חוט השדרה. פיטותרפיה משמשת רק כטיפול עזר, בשילוב עם שיטות שמרניות וכירורגיות.
טיפול כירורגי
רדיותרפיה היא השיטה האופטימלית לחיסול אסטרוציטומות בחוט השדרה. ניתוח ללא מגע יעיל ביחס לגידולים במיקום ותפוצה שונים, ומהווה תחליף טוב לניתוח קונבנציונלי. השימוש במה שנקרא Cyberknife קשור להחדרת מנות מייננות של קרניים מייננות הרסניות למבנים ממאירים לרקמות. רקמות בריאות מסביב אינן מושפעות.
בשלב ההכנה, המטופל עובר CT ו-MRI אבחנתיים, ולאחר מכן נקבע מודל תלת-ממדי דיגיטלי של לוקליזציה הדדית של הגידול ורקמות תקינות ללא שינוי. לאחר מכן, המומחה משרטט תוכנית של התערבות רדיותרגית עם יצירת מינון הקרינה שהאסטרוציטומה צריכה לקבל כדי לחסום את כל התגובות הביולוגיות בה.
בממוצע, טיפול בקרינה מחולק ל-2-3 שלבים (שברים).
ניתוח כרוך בהסרת כמה שיותר מהגידול. גידולים בדרגה שנייה ומעלה מטופלים באמצעות ניתוח בשילוב עם כימותרפיה והקרנות. גישה מקיפה אמורה למנוע התפשטות נוספת של תהליך הגידול.
בכל מקרה, מידת ההתערבות הכירורגית נקבעת על פי המאפיינים המיידיים של אסטרוציטומה של חוט השדרה. טקטיקות הטיפול נוצרות על ידי מספר מומחים בו זמנית: נוירוכירורג, אונקולוג קרינה, פיזיקאי רפואי, אונקולוג-כימותרפיסט.
מְנִיעָה
ניהול אורח חיים בריא יסייע בשמירה על חוט שדרה בריא ובחיזוק הגוף בכללותו. קריטריונים חשובים למניעת אסטרוציטומה כוללים:
- תזונה בריאה ומלאה עם מוצרים איכותיים;
- פעילות גופנית מספקת, טיולים סדירה באוויר הצח;
- זמני מנוחה ושינה מספקים;
- פיתוח עמידות ללחץ, יישום טכניקות שונות להפגת מתחים.
חשוב לפנות לרופא כללי באופן קבוע, במיוחד עבור חולים עם פתולוגיות כרוניות ואלו שעברו סרטן והקרנות או כימותרפיה סיסטמית.
בין שאר ההמלצות:
- הוסיפו לתזונה שלכם יותר מזונות צמחיים (במיוחד ירקות וירקות ירוקים) ופחות מזונות סינתטיים ומזון מהיר;
- הוסיפו כמה שפחות שומן מן החי לארוחות שלכם, ומומלץ לוותר לחלוטין על מרגרינות;
- שלטו במשקל הגוף שלכם, שמרו על פעילות גופנית;
- להפסיק לעשן ולשתות משקאות אלכוהוליים חזקים;
- אל תעמיסו על הגב, מינון וחלוקת העומס בצורה נכונה.
אורח חיים בריא, פגישות ייעוץ ובדיקות תקופתיות אצל רופא המשפחה הם המפתח לשמירה על תפקוד תקין של הגוף לאורך שנים רבות.
תַחֲזִית
אסטרוציטומה היא סוג של תהליך גידול בעל פרוגנוזה שלילית. פתולוגיה יכולה להופיע אצל חולים בכל גיל, כולל ילדים. הטיפול במחלה הוא חובה, ללא קשר למידת הממאירות ולהתפשטות האנטומית. טקטיקות טיפוליות נבחרות לאחר כל אמצעי האבחון. טיפול כירורגי, טיפול בקרינה ובהקרנות, וכימותרפיה עשויים להיות מומלצים. לעתים קרובות יש צורך לשלב מספר שיטות טיפוליות בו זמנית.
אם בתחילה המחלה שפירה, הטיפול ב-70% מוביל להחלמה מלאה ולהעלמת תסמינים נוירולוגיים. תקופת ההחלמה נמשכת בין מספר חודשים לשנתיים. במקרים מורכבים יותר, תוצאת המחלה היא נכות - אובדן כושר עבודה, עם חוסר יכולת לשקם באופן מלא את תפקודי הגוף. מספר מקרי המוות לאחר הסרה כירורגית של הגידול מוערך בכ-1.5%. [ 10 ] חוסר טיפול וממאירות מצביעים על פרוגנוזה שלילית. אסטרוציטומה מוזנחת של חוט השדרה, הקשורה לחוסר יעילות או חוסר אפשרות של ניתוח, מטופלת באמצעות טכניקות פליאטיביות.

