המומחה הרפואי של המאמר
פרסומים חדשים
אסטרוציטומה פילואידית
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
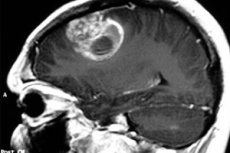
המונח הרפואי אסטרוציטומה פילוציטית משמש להתייחס לגידולים שנקראו בעבר אסטרוציטומות מוחיות ציסטיות, או גליומות היפותלמוס-פריאטליות או אסטרוציטומות פילוציטיות לנוער. תהליך הגידול מקורו בנוירוגליה ומשפיע לרוב על ילדים ומתבגרים, אם כי הוא יכול להופיע גם אצל קשישים. הגידול יכול להיות שפיר או ממאיר. הטיפול הוא בעיקר כירורגי. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
השם "פילואיד" ידוע מאז שנות ה-30 של המאה ה-20. הוא שימש לתיאור אסטרוציטומות בעלות ענפים דו-קוטביים דמויי שיער במבנה התאי שלהן. כיום, אסטרוציטומה פילואידית היא גידול שבעבר היו לו שמות רבים, כולל "ספונגיובלסטומה קוטבית", "אסטרוציטומה לנוער" ואחרים. אסטרוציטומה פילואידית שייכת לקטגוריית הגידולים בעלי ממאירות נמוכה: על פי סיווג תהליכי הגידול של ארגון הבריאות העולמי - דרגה I.
אסטרוציטומה פילואידית היא הגידול הנפוץ ביותר במוח ברפואת ילדים. היא מהווה יותר מ-30% מכלל הגליומות המתפתחות בין הגילאים של יילוד ל-14 שנים, ויותר מ-17% מכלל הגידולים הראשוניים במוח בילדות. בנוסף לילדים, המחלה מדווחת לעיתים קרובות בקרב מבוגרים צעירים בגילאי 20-24. בחולים מעל גיל 50, הפתולוגיה נצפית בתדירות נמוכה יותר.
אסטרוציטומה פילואידית יכולה להתפתח בכל חלק של מערכת העצבים המרכזית. לעתים קרובות המחלה משפיעה על עצב הראייה, ההיפותלמוס/כיאזמה, ההמיספרות המוחיות, הגרעינים הבסיסיים/תלמוס וגזע המוח. אך הרוב המכריע של גידולים כאלה הם אסטרוציטומות פילואידיות של המוח הקטן או גידולים בגזע המוח.
גורם ל של האסטרוציטומה פילואידית
הגורמים הבסיסיים להתפתחות אסטרוציטומה פילואידית אינם מובנים כיום היטב. סביר להניח שסוגים מסוימים של גידולים נוצרים בשלב ההתפתחות העוברית. אך מדענים טרם הצליחו להתחקות אחר מנגנון מקור הפתולוגיה הזו. כמו כן, לא נמצא כיצד למנוע או לחסום את התפתחות המחלה.
במקרים מסוימים, היא נגרמת עקב חשיפה לקרינה באזור הראש או הצוואר לצורך טיפול בפתולוגיה אחרת. הסיכונים לאסטרוציטומה פילואידית גבוהים מעט יותר בחולים עם נוירופיברומטוזיס מסוג 2 וגידולים בבלוטות החלב. ייתכנו השפעות הורמונליות - כלומר, רמות פרוגסטרון, אסטרוגנים ואנדרוגנים.
לאונקולוגים נוירוכירורגים יש כיום מידע רב יותר על אסטרוציטומה פילואידית מאשר היה להם לפני 20-30 שנה. עם זאת, עדיין ישנן סוגיות רבות שלא נפתרו בנוגע להתפתחות מחלה זו. אין ספק שבין הגורמים האפשריים לגידול נמנות השפעות רדיואקטיביות, השפעת אונקובירוסים, נטייה גנטית, השפעות שליליות של הרגלים רעים, אקולוגיה וסיכונים תעסוקתיים. [ 2 ]
גורמי סיכון
נכון לעכשיו, מומחים אינם יכולים לנקוב בגורם סיכון אחד מובטח להתפתחות אסטרוציטומה פילואידית. עם זאת, קיים מידע על גורמים חשודים:
- גיל. המספר הגבוה ביותר של אסטרוציטומות פילואידיות מדווח בין הגילאים 0 ל-14.
- השפעות סביבתיות. מגעים קבועים עם חומרי הדברה, מוצרי נפט, ממסים, פוליוויניל כלוריד וכו'. ממלאים תפקיד שלילי במיוחד.
- פתולוגיות גנטיות. ידוע הקשר בין התפתחות אסטרוציטומה לנוירופיברומטוזיס, טרשת נפוצה, תסמונות לי-פראומני והיפל-לינדאו ותסמונת נבוס תאי בסיס.
- פגיעות מוחיות ותסמונת התקפים, נטילת תרופות נוגדות פרכוסים.
- חשיפה לקרינה מייננת (ראדון, קרני רנטגן, קרני גמא, סוגים אחרים של קרניים בעלות אנרגיה גבוהה).
פתוגנזה
אסטרוציטומה פילואידית היא סוג של גידול גליה. הבסיס התאי להתפתחותו הם אסטרוציטים - תאים דמויי כוכב או עכביש, הנקראים גם תאי נוירוגליה. תפקידם של האסטרוציטים הוא לתמוך בנוירונים, המבנים הבסיסיים של המוח. מתאים אלה תלויים באספקת חומרים נחוצים מדפנות כלי הדם לקרום העצבי. מבני התא משתתפים בהיווצרות מערכת העצבים, ושומרים על קביעות נוזלים בין-תאית.
אסטרוציטומה פילואידית בחומר הלבן של המוח נוצרת על בסיס תאים סיביים, ובחומר האפור - מתאים פרוטופלזמיים. גם הגרסה הראשונה וגם השנייה מספקות הגנה עצבית מפני השפעות אגרסיביות של גורמים כימיים וגורמים טראומטיים אחרים. מבנים דמויי כוכב מספקים לתאי עצב הזנה וזרימת דם נאותה במוח ובחוט השדרה. [ 3 ]
תהליך הגידול יכול לרוב להשפיע על:
- ההמיספרות המוחיות הקשורות לתהליכי זיכרון, פתרון בעיות, חשיבה ותחושה;
- המוח הקטן, האחראי על ויסות שיווי המשקל והקואורדינציה;
- גזע המוח, הממוקם מתחת להמיספרות ולפני המוח הקטן, אחראי על תפקודי הנשימה והעיכול, פעימות הלב ולחץ הדם.
תסמינים של האסטרוציטומה פילואידית
ניתן לחשוד בנוכחות אסטרוציטומה פילואידית כאשר ישנן בעיות בתיאום מוטורי. ברוב המקרים, סימפטום זה מצביע על הפרעות בתפקוד המוח הקטן, שלעתים קרובות נובעות מהתפתחות הגידול. באופן כללי, התמונה הקלינית נוצרת על ידי שילוב של גורמים כגון לוקליזציה וגודל הגידול. נוכחות אסטרוציטומה אצל חולים רבים משפיעה לרעה על איכות הדיבור, חלק מהחולים מתלוננים על הידרדרות בזיכרון ובתפקוד הראייה.
אסטרוציטומה פילואידית עם לוקליזציה בצד שמאל של המוח יכולה לגרום לשיתוק של הצד הימני של הגוף. לחולים יש כאבי ראש קשים ומתמידים, כמעט כל סוגי הרגישות מושפעים. רוב החולים מצביעים על הופעת חולשה קשה, הפרעות בלב (בפרט, הפרעות קצב, טכיקרדיה). מדדי לחץ דם אינם יציבים.
אם אסטרוציטומה פילואידית ממוקמת באזור בלוטת יותרת המוח או ההיפותלמוס, תפקוד האנדוקריני מושפע. [ 4 ]
בהתאם למיקום האסטרוציטומה הפילואידית, גם התמונה הקלינית שלה משתנה. אף על פי כן, הסימנים הראשונים לפתולוגיה ברוב המקרים זהים בערך. [ 5 ] אנו מדברים על ביטויים כאלה:
- כאבי ראש (סדירים, דמויי מיגרנה, עזים, דמויי התקף);
- סְחַרחוֹרֶת;
- חולשה כללית, שבר;
- בחילות, לעיתים עד הקאות, לעיתים קרובות עם התגברות בשעות הבוקר המוקדמות;
- לקויות דיבור, לקויות ראייה ו/או שמיעה;
- שינויים פתאומיים במצב הרוח וחסרי מוטיבציה, שינויים התנהגותיים;
- התקפים;
- הפרעות וסטיבולריות;
- תנודות בלחץ הדם.
סימנים ראשונים, בהתאם למיקום של אסטרוציטומה פילואידית:
- המוח הקטן: קואורדינציה והפרעות שיווי המשקל.
- ההמיספרות של המוח: ימין - חולשה קשה בגפיים שמאל, שמאל - חולשה בצד ימין של הגוף.
- מוח קדמי: הפרעות אישיות והתנהגות.
- חלק אפל: הפרעות במוטוריקה עדינה, פתולוגיות של תחושות.
- החלק העורפי: הופעת הזיות, הידרדרות בראייה.
- טמפורלי: הפרעות דיבור, הפרעות זיכרון וקואורדינציה.
אסטרוציטומה פילואידית אצל ילדים
הסימפטומולוגיה של אסטרוציטומה פילואידית בילדות מאופיינת בגיוון שלה. אצל חלק מהילדים, הביטויים מתעצמים בהדרגה, דבר המאפיין יותר גידולים ממאירים קטנים.
באופן כללי, התמונה הקלינית בילדים תלויה הן בגיל התינוק והן במיקום, גודל וקצב הגדלת האסטרוציטומה הפילואידית. [ 6 ] התסמינים העיקריים הופכים לעיתים קרובות ל:
- כאב ראש, עם החמרה בבוקר והקלה לאחר התקף הקאות;
- בחילות והקאות;
- ליקוי ראייה;
- בעיות וסטיבולריות (אשר מורגשות גם בהליכה);
- תחושת חולשה, קהות חושים בחצי גופו;
- הפרעות אישיות והתנהגות;
- התקפים;
- בעיות דיבור ושמיעה;
- תחושה מתמדת וחסרת מוטיבציה של עייפות, ישנוניות;
- הידרדרות בהישגים הלימודיים וביכולת לעבוד;
- תנודות במשקל בכיוון זה או אחר;
- הפרעות אנדוקריניות;
- אצל תינוקות - עלייה בנפח הראש, גודל הפונטנל.
שלבים
אסטרוציטומה מסווגת לפי מאפייניה המיקרוסקופיים. בנוסף, הגידול מוערך לפי שלב הממאירות: שינויים מבניים בולטים יותר מצביעים על דרגה גבוהה יותר של ממאירות.
אסטרוציטומות פילואידיות מדרגה ראשונה ושנייה של המוח הן בין הגידולים הפחות ממאירים. תאי גידולים כאלה נראים פחות אגרסיביים, וגדילתם איטית יחסית. הפרוגנוזה של גידולים כאלה חיובית יותר.
אסטרוציטומות מדרגה שלישית ורביעית הן ממאירות מאוד, אגרסיביות. הן מאופיינות בגדילה והתפתחות מהירות. הפרוגנוזה לרוב שלילית.
אסטרוציטומות ממאירות נמוכות כוללות:
- אסטרוציטומה פילואידית לנוער;
- אסטרוציטומה פילומיקסואידית;
- -קסנתואסטרוציטומה פלאומורפית;
- אסטרוציטומה תת-אפנדימלית, מפושטת (פיברילית) של תאי ענק.
גידולים ממאירים ביותר כוללים:
- אסטרוציטומה אנפלסטית אנפלסטית, פלאומורפית;
- גליובלסטומה;
- גליומה מפושטת חציונית.
סיבוכים ותוצאות
אסטרוציטומה פילואידית היא גידול בעל גידול ממאיר ברמה נמוכה. הטרנספורמציה שלה לדרגה גבוהה יותר של ממאירות היא נדירה. בחולים עם אסטרוציטומה פילואידית, שיעור ההישרדות לאחר עשר שנים מוערך בכ-10%. עם זאת, הפרוגנוזה עבור ילדים צעירים ברוב המקרים גרועה בהרבה מאשר עבור מתבגרים ואנשים מבוגרים.
הפתולוגיה היא גידול המתפתח באיטיות וגדל בשלבים. בילדות, המחלה משפיעה לרוב על המוח הקטן ועל מסלול הראייה. הדרך הבסיסית לחסל את התהליך הפתולוגי נחשבת לניתוח. אך, למרבה הצער, לא תמיד ניתן להסיר אסטרוציטומה פילואידית בניתוח. זאת בשל סיכונים מוגברים לנזק למבנים חיוניים סמוכים של המוח.
לגורמים הבאים יש השפעה מיוחדת על הסבירות לפתח תופעות לוואי וסיבוכים:
- מידת הממאירות של תהליך הגידול (אסטרוציטומות ממאירות מאוד אינן מגיבות היטב לטיפול ועשויות לחזור על עצמן);
- לוקליזציה של תהליך הגידול (אסטרוציטומות במוח הקטן ובחצי הכדור יש סיכוי טוב יותר לריפוי, בניגוד לגידולים הממוקמים באמצע או בגזע המוח);
- גיל המטופל (ככל שהאבחון והטיפול מוקדמים יותר, כך הפרוגנוזה טובה יותר);
- שכיחות של אסטרוציטומה פילואידית (גרורות לחלקים אחרים של המוח או חוט השדרה);
- נוירופיברומטוזיס סוג ראשון.
הישנות של אסטרוציטומה פילואידית היא שכיחה יחסית. יתר על כן, ניתן לראות הישנות של הגידול הן בשלוש השנים הראשונות לאחר הסרה כירורגית והן בתקופה מאוחרת יותר. אף על פי כן, חלק מהגידולים עוצרים את צמיחתם אפילו לאחר הסרה חלקית, דבר שניתן להשוותו לריפוי של המטופל.
גרורות לחוט השדרה באסטרוציטומה פילואידית
הבסיס להיווצרות הגידול אינו שייך לרקמת האפיתל, שכן יש לה ארגון מבני מורכב. כאשר התהליך הופך לממאיר, גרורות מחוץ למבני המוח נצפות לעיתים רחוקות. עם זאת, מוקדים רבים של תאים אטיפיים יכולים להיווצר בתוך המוח, אשר מתפשטים עם זרם הדם מאיברים ורקמות אחרים. אסטרוציטומה פילואידית ממאירה של חוט השדרה במצב זה קשה להבחין בין שפירה. ניתוח להסרת הגידול יכול להיות קשה בשל היעדר קווי מתאר ברורים.
קיים סיכון לפתח גידולים פוליקלונאליים - מה שנקרא "גידולים בתוך גידול". הטיפול מורכב משילוב של תרופות, שכן הגידול הראשון עשוי להגיב לתרופות מסוימות והגידול השני לאחרות.
אסטרוציטומות מורכבות וגרורות מאובחנות לרוב אצל ילדים וצעירים מתחת לגיל 30. הפתולוגיה נמצאת בתדירות נמוכה יותר אצל קשישים.
אבחון של האסטרוציטומה פילואידית
אסטרוציטומה פילואידית מתגלה בטעות או כאשר לחולה יש תסמינים נוירולוגיים ברורים. אם יש חשד לתהליך גידולי, על המומחה לבחון את ההיסטוריה הרפואית של המטופל, לבצע בדיקה יסודית, לבדוק את תפקוד הראייה והשמיעה, תפקוד שיווי המשקל ותיאום תנועות, כוח שרירים ופעילות רפלקס. נוכחות של בעיה מעידה לעתים קרובות על מיקום משוער של הגידול.
בהתבסס על תוצאות הבדיקה בלבד, הרופא עשוי להפנות את המטופל לנוירולוג או נוירוכירורג לצורך ייעוץ.
כחלק מאבחון המעבדה של אסטרוציטומה פילואידית, מבוצעות בדיקות על משקאות חריפים, דם ונוזלים ביולוגיים אחרים שבהם סביר להניח שיזוהו תאי גידול. נבדקים גם רקע הורמונלי וסמנים אונקומטריים.
משקה מתקבל באמצעות ניקור בעמוד השדרה: תחת הרדמה מקומית, מחט מיוחדת משמשת לניקוב העור, רקמת השריר וניילון חוט השדרה. לאחר מכן, נפח הנוזל הנדרש נשאב החוצה באמצעות מזרק.
נוזלים ביולוגיים משמשים לעתים קרובות גם לגילוי שברים מיקרוסקופיים ספציפיים של חומר גנטי. אלה הם סמנים ביולוגיים ואונקומארקרים. כיום, אבחון אסטרוציטומה פילואידית באמצעות אונקומארקרים נמצא בשימוש נרחב בפרקטיקה הקלינית.
אבחון אינסטרומנטלי יכול להיות מיוצג על ידי ההליכים הבאים:
- דימות תהודה מגנטית וטומוגרפיה ממוחשבת הן טכניקות קלאסיות לבדיקת מבני מוח. בהתבסס על התמונות המתקבלות, המומחה לא רק מזהה את תהליך הגידול, אלא גם מציין את מיקומו וסוג השיוך שלו. יחד עם זאת, דימות תהודה מגנטית נחשב למחקר האופטימלי ביותר, שהוא אינפורמטיבי יותר ופחות מזיק לגוף, בניגוד ל-CT.
- PET - טומוגרפיה של פליטת פוזיטרונים - משמשת לגילוי גידולים במוח (במיוחד גידולים ממאירים אגרסיביים). לפני האבחון, מוזרק לחולה רכיב רדיואקטיבי שנותר בתאי הגידול.
- ביופסיה של רקמות כרוכה בלקיחת ובדיקת הדגימה המתקבלת. ניתן לבצע את ההליך בפני עצמו או כחלק מניתוח להסרת אסטרוציטומה פילואידית. ביופסיה עצמאית מבוצעת לרוב אם קשה לגשת לגידול החשוד או שהוא ממוקם במבנים חיוניים במוח עם סיכון גבוה לנזק במהלך התערבות כירורגית.
- בדיקות גנטיות מסייעות בזיהוי מוטציות במבני גידול.
האבחנה של אסטרוציטומה פילואידית כמעט תמיד דורשת בירור. לשם כך, ניתן להשתמש בטכניקות אבחון עזר נוספות, כגון מחקרי שדה ראייה, פוטנציאלים מעוררים וכו'.
אבחון דיפרנציאלי
נוירינומה, מנינגיומה, כולסטאטומה, אדנומה של בלוטת יותרת המוח וגידולי מוח רבים אחרים ניתנים להדמיה טובה למדי באמצעות הדמיית תהודה מגנטית. אך גילוי גליומות, הבחנה בין אסטרוציטומות לגרורות או מוקדים דלקתיים עלולים להיתקל בקשיים מסוימים.
בפרט, חומרי ניגוד אינם מצטברים בכמעט מחצית מהאסטרוציטומות השפירות, מה שיוצר בעיות בהבחנה בין מחלה סרטנית למחלה שאינה סרטנית.
חשוב לבצע אבחון רב-גוני כדי להבחין בין אסטרוציטומה פילואידית לבין גידולים במוח שאינם סרטניים, פתולוגיות דלקתיות (דלקת מוח מיקרוביאלית מוקדית, מורסה, נגע בכלי דם) ואנומליות נמקיות או גרנולציה בצלקת לאחר ניתוח.
מידע אבחוני מקסימלי ניתן על ידי שילוב של דימות תהודה מגנטית וטומוגרפיה של פליטת פוזיטרונים.
למי לפנות?
יַחַס של האסטרוציטומה פילואידית
טווח האמצעים הטיפוליים באסטרוציטומה פילואידית נקבע הן על ידי דרגת הממאירות והן על ידי מיקום המוקד הפתולוגי. ברוב המכריע של המקרים, ככל האפשר, עדיף ניתוח. אם לא ניתן לבצע את ההתערבות, הדגש מושם על כימותרפיה והקרנות.
אסטרוציטומה פילואידית מתפתחת בהדרגה אצל רוב החולים, כך שהגוף מפעיל לעיתים קרובות מנגנוני הסתגלות ש"מקלים" על התסמינים. שלבים מוקדמים של התפתחות הגידול מתוקנים טוב יותר על ידי כימותרפיה והקרנות. עם זאת, אסטרוציטומה פילואידית של אזור הכיאזמה-סלר לרוב לובשת אופי ממאיר אגרסיבי ויכולה להפיץ גרורות אזוריות סביב הגידול ולאורך מסלולי זרימת נוזל השדרה.
באופן כללי, נעשה שימוש בשיטות הטיפול העיקריות הבאות:
- ניתוח נוירוכירורגי, הכולל הסרה חלקית או מלאה של המוקד הפתולוגי;
- טיפול בקרינה, הכולל השמדה וחסימת צמיחה נוספת של תאי גידול באמצעות קרינה;
- כימותרפיה, הכוללת נטילת תרופות ציטוסטטיות המאטות והורסות מבנים ממאירים;
- שיטה רדיותרגית המשלבת קרינה וניתוח.
טיפול תרופתי
חולים עם אסטרוציטומה פילואידית מתאימים במיוחד לטיפול המכונה "טיפול ממוקד", שהוא טיפול ממוקד המכוון לתאי גידול. התרופות המשמשות בטיפול זה משפיעות על דחפים ותהליכים ברמה המולקולרית, וכתוצאה מכך חסימת הצמיחה, ההתרבות והאינטראקציה של תאי הגידול.
לאסטרוציטומות ממאירות נמוכות יש שינוי בגן BRAF, השולט בחלבון האחראי על גדילת תאים ותפקודם. הפרעה כזו היא מוטציה נקודתית BRAF V600E או הכפלת BRAF. על מנת לעצור את הדחפים המסייעים לתאי הגידול לגדול, משתמשים בתרופות מתאימות.
- ומוראפניב ודבראפניב (מעכבי BRAF).
- טרמטיניב וסלומטין (מעכבי MEK).
- סירולימוס ואברולימוס (מעכבי mTOR).
במהלך השימוש בוומרפניב, על המטופל לעבור בדיקות דם סדירות להערכת רמות האלקטרוליטים ולנטר את תפקודי הכבד והכליות. בנוסף, על המטופל לעבור בדיקות עור שיטתיות ולנטר שינויים בפעילות הלב. תופעות לוואי אפשריות: כאבי שרירים ומפרקים, חולשה כללית ועייפות, בחילות, אובדן תיאבון, נשירת שיער, פריחות, אדמומיות, קונדילומות. יש ליטול ומרפניב מדי יום בו זמנית. אין לכתוש את הטבליות, יש לשתות מים. המינון ומשך המתן נקבעים באופן אינדיבידואלי.
סירולימוס היא תרופה המדכאת את מערכת החיסון (מדכאת חיסון). תופעות הלוואי הנפוצות ביותר הן: עלייה בלחץ הדם, הפרעות בכליות, חום, אנמיה, בחילות, נפיחות בגפיים, כאבי בטן ומפרקים. תופעת הלוואי המסוכנת ביותר של נטילת סירולימוס נחשבת להתפתחות לימפומה או סרטן עור. לאורך הטיפול, חשוב לשתות הרבה נוזלים ולהגן על העור מחשיפה לקרינה אולטרה סגולה. מינון התרופה נקבע באופן אישי.
ניתן להשתמש בתרופות סטרואידים ונוגדות פרכוסים כטיפול סימפטומטי.
טיפול כירורגי
ניתוח מאפשר להסיר את המספר המרבי של תאי גידול, ולכן הוא נחשב לשיטת הטיפול העיקרית באסטרוציטומה פילואידית. בשלבים המוקדמים של התפתחות הגידול, ניתוח הוא היעיל ביותר, אם כי במקרים מסוימים הוא עדיין בלתי אפשרי עקב הסיכון לנזק למבני מוח סמוכים.
הניתוח אינו דורש הכנה ספציפית. היוצא מן הכלל היחיד הוא הצורך של המטופל ליטול תמיסה פלואורסצנטית - חומר המצטבר בניאופלזמה, אשר משפר את הראייה שלו ומפחית את הסיכון לפגיעה בכלי דם ורקמות סמוכים.
לרוב משתמשים בהרדמה כללית במהלך הניתוח. אם האסטרוציטומה הפילואידית ממוקמת ליד המרכזים התפקודיים החשובים ביותר (כגון דיבור, ראייה), המטופל נשאר בהכרה.
שני סוגי ניתוחים משמשים בדרך כלל לטיפול באסטרוציטומה פילואידית של המוח:
- טרפנציה אנדוסקופית של הגולגולת - כרוכה בהסרת הגידול באמצעות אנדוסקופ המוחדר דרך חורים קטנים. ההתערבות היא זעיר פולשנית ונמשכת בממוצע 3 שעות.
- התערבות פתוחה - כוללת הסרה של חלק מעצם הגולגולת ולאחר מכן מניפולציה מיקרוכירורגית. ההתערבות נמשכת עד 5-6 שעות.
לאחר הניתוח, המטופל מאושפז ביחידה לטיפול נמרץ. שם הוא נשאר כשבוע. כדי להעריך את איכות הטיפול, מתבצעת בנוסף אבחון באמצעות הדמיית תהודה מגנטית או ממוחשבת. אם מאושרים שאין סיבוכים, המטופל מועבר למחלקת שיקום או למרפאה. תקופת השיקום המלאה נמשכת כשלושה חודשים. תוכנית השיקום כוללת בדרך כלל פעילות גופנית טיפולית, עיסוי, ייעוץ פסיכולוגי וטיפולי תקשורת וכו'.
מְנִיעָה
מאחר שהסיבה המדויקת להופעת אסטרוציטומה פילואידית, מדענים אינם יכולים לנקוב בשם, אין מניעה ספציפית של הפתולוגיה. כל אמצעי המניעה צריכים להיות מכוונים לשמירה על אורח חיים בריא, מניעת פגיעות ראש וגב וחיזוק כללי של הגוף.
הבסיס למניעה הוא:
- תזונה מגוונת של מזונות טבעיים ובריאים, עם חלק דומיננטי של ירקות, פירות, עשבי תיבול, אגוזים, זרעים ופירות יער בתזונה;
- הרחקה מוחלטת של משקאות אלכוהוליים, טוניק, מוגזים ואנרגיה, תוך הפחתת צריכת קפה למינימום;
- ייצוב מערכת העצבים, הימנעות ממתח, קונפליקטים, שערוריות, מאבק בפוביות ונוירוזות;
- מנוחה מספקת, שינה איכותית בלילה כדי לשקם את ביצועי המוח;
- פעילות גופנית בריאה, טיולים יומיומיים באוויר הצח, הימנעות מעומס יתר - פיזי ונפשי כאחד;
- הפסקה מוחלטת של עישון ושימוש בסמים;
- מזעור השפעות תעסוקתיות מזיקות (השפעה שלילית של כימיקלים, חומרי הדברה, חום מוגזם וכו').
תַחֲזִית
לאסטרוציטומה פילואידית אין פרוגנוזה חד משמעית, שכן היא תלויה בגורמים ונסיבות רבים. ההשפעות כוללות:
- גיל החולה (ככל שהמחלה מתחילה מוקדם יותר, כך הפרוגנוזה שלילית יותר);
- מיקום תהליך הגידול;
- רגישות לטיפול, עיתוי ושלמות של אמצעים טיפוליים;
- דרגת הממאירות.
בדרגה I של ממאירות, תוצאת המחלה יכולה להיות חיובית בתנאי, החולה יכול לחיות כחמש עד עשר שנים. בדרגות III-IV של ממאירות, תוחלת החיים היא כ-1-2 שנים. אם אסטרוציטומה פילואידית פחות ממאירה הופכת לגידול אגרסיבי יותר, אז על רקע גרורות מתפשטות, הפרוגנוזה מחמירה משמעותית.

