המומחה הרפואי של המאמר
פרסומים חדשים
סטרפטודרמה אצל ילדים: גורמים ותסמינים
סקירה אחרונה: 05.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
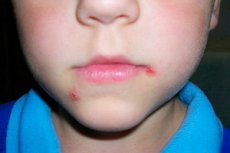
סטרפטודרמה היא אחד מסוגי הפיודרמה של העור (מחלות הנגרמות על ידי זיהום חיידקי). סטרפטודרמה בילדים נגרמת על ידי סוג מסוים של מיקרואורגניזמים - חיידקים מהסוג סטרפטוקוקוס. אלו הם מוטות קוקואידים גראם-שליליים (עגולים), המשולבים בצברים. לרוב הם מתפתחים על רקע חסינות מופחתת, מיקרופלורה מופרעת, ומתבטאים בפריחות עור שונות, דלקות וגירוי. אלה יכולים להיות הן ביטויים מקומיים ברמת העור והן ביטויים מערכתיים ברמת הגוף כולו עם היווצרות מוקדים חדשים של תהליך הזיהום, אזורים דלקתיים ונמקיים, וחדירות.
אֶפִּידֶמִיוֹלוֹגִיָה
מספר מקרי פיודרמה סטרפטוקוקלית בילדים מתחת לגיל 15 נכון לשנת 2005 מוערך ב-111 מיליון. [ 1 ] על פי נתונים סטטיסטיים, בכ-45% מהמקרים של התפתחות מהירה של סטרפטודרמה, עם תקופת דגירה קצרה, מתרחשת על רקע חסינות מופחתת, תחלואה מוגברת של הילד והחלשה כללית של הגוף.
הופעת סטרפטודרמה אצל ילדים כאלה מלווה במחלות כגון עששת, דלקת עיניים, דלקת גרון, דלקת שקדים, ברונכיט. ילדים רבים (עד 20%) סובלים ממוקדי זיהום כרוניים בגרון ובחלל הפה. [ 2 ] אלה עשויות להיות מחלות כרוניות של השיניים (12%), חניכיים (10%), פוליפים (2-3%), שקדים מודלקים (5-6%), פיסטולות וזקיקים (עד 7%), סינוסים סתומים (עד 5%). במקרים אחרים, מדובר במחלות אקוטיות וכרוניות שונות של דרכי הנשימה העליונות והתחתונות.
ב-65.5% ממקרי התפתחות הסטרפטודרמה, הגורמים הנלווים היו חוסר איזון הורמונלי, חוסר איזון חיסוני, תגובתיות מוגברת ורגישות הגוף. בכ-35% מהמקרים, הסטרפטודרמה מתפתחת לאחר שהילד אושפז (זיהום בבית חולים). בכ-5-10% מהמקרים, המחלה מתפתחת על רקע שכרות כללית של הגוף, ב-70% מהמקרים - על רקע פגיעה במיקרופלורה של העור, הריריות וחלל הפה. כ-15-20% מהמקרים נגרמים על ידי שינויים הורמונליים וחיסוניים. ב-25% מהמקרים, התפתחות המחלה קשורה לחוסר משקל, מחסור בוויטמינים, מינרלים וחומרי הזנה בודדים. ב-30% מהמקרים, התפתחות המחלה קשורה לעודף משקל גוף ולעלייה במדד מסת הגוף.
שיא שכיחות האימפטיגו הסטרפטוקוקלי מתרחשת אצל ילדים בגילאי שנתיים עד חמש שנים, אך עשויה להתרחש גם אצל ילדים גדולים יותר ומבוגרים שעיסוקיהם עלולים לגרום לחתכים או שפשופים בעור (Adams, 2002; Fehrs, et al., 1987; Wasserzug, et al., 2009). אין הבדל ברגישות בין בנות לבנים. [ 3 ]
גורם ל סטרפטודרמה אצל ילד
יש סיבה עיקרית אחת להתפתחות סטרפטודרמה. זוהי זיהום חיידקי, או ליתר דיוק, מיקרואורגניזם השייך לסוג סטרפטוקוקוס. הרבייה האינטנסיבית שלו על רקע חסינות מופחתת ועמידות לקויה של הגוף גורמת להתפשטות אינטנסיבית של התהליך הדלקתי והזיהומי, להתקדמותו. סיבות אחרות יכולות גם הן להשפיע בעקיפין - זוהי בוודאי חסינות נמוכה, שיבוש תהליכים מטבוליים תקינים בגוף, חוסר בוויטמינים, יסודות קורט, רכיבים מינרליים. מגע עם חולה מדבק יכול גם הוא לגרום להתפתחות סטרפטודרמה. זה יכול לכלול גם כניסת הילד למקור זיהום (למשל, לאזור מגיפה, או לאזור שגשוג של זיהום בבית חולים), אי עמידה בתקנים ודרישות סניטריות והיגייניות, תנאי דיור ירודים התורמים להתפשטות הזיהום. [ 4 ]
מְחוֹלֵל מַחֲלָה
גורמי סיכון
קבוצת הסיכון כוללת ילדים עם חסינות מופחתת, ילדים לא מחוסנים, או ילדים שחוסנו ללא הקפדה על כללי החיסון, שסבלו מסיבוכים מחיסונים, ילדים חולים לעיתים קרובות, ילדים עם מחלות ארוכות טווח וחוזרות, זיהומים כרוניים, תגובות אלרגיות. עם זאת, ראוי לציין כי חוסר חיסון משפיע לרעה גם על הבריאות, ויכול לגרום להתפתחות של מחלות זיהומיות קשות וסטרפטודרמה.
זה כולל ילדים עם מוקדי זיהום שונים, עם מחלות זיהומיות וסומטיות כרוניות, כולל פרופיל שיניים ודרמטולוגי. קבוצת הסיכון כוללת ילדים עם מחסור בוויטמינים, במיוחד אם לגוף יש מחסור בוויטמינים C ו-D. כפי שמראים מספר מחקרים ומקרים קליניים, מחסור בוויטמין D קשור לעיתים קרובות אצל ילדים להתפתחות מחלות זיהומיות בדרגות חומרה ומיקוד משתנות. כמו כן, ראוי לציין כי עם מחסור בוויטמין זה, המחלות חמורות הרבה יותר וכרוכות בסיבוכים רבים. [ 5 ], [ 6 ], [ 7 ]
בנוסף, גורמי סיכון כוללים טיפול אנטיביוטי, נטילת תרופות מסוימות בעלות השפעות רעילות חמורות על הגוף (טיפול אנטי-פרזיטי, טיפול נגד פטריות, כימותרפיה, טיפול נגד שחפת). משככי כאבים חזקים, הרדמה, הרדמה ואפילו הרדמה מקומית פועלים באופן דומה. שהייה ממושכת של ילד בבית חולים עקב מחלות שונות יכולה גם היא לגרום להתפתחות סטרפטודרמה, מכיוון שזיהומים בבתי חולים קיימים כמעט בכל בתי החולים. [ 8 ] אנשים לאחר טיפולי הקרנות, כימותרפיה, לאחר אשפוז ממושך, ניתוח, השתלה ועירוי דם נמצאים גם הם בסיכון.
כמו כן נמצאים בסיכון ילדים שנולדו עם סוגים שונים של זיהום תוך רחמי, עם פגיעות בלידה, ילדים מוחלשים, ילדים עם משקל גוף נמוך, חוסר התפתחות או חוסר בגרות תפקודית של הגוף, ילדים שנולדו בטרם עת או כתוצאה מניתוח קיסרי.
פתוגנזה
הפתוגנזה מבוססת על התפתחות של זיהום חיידקי על העור. הגורם העיקרי לסטרפטודרמה אצל ילד הוא זיהום סטרפטוקוקלי. הוא מתפתח, ככלל, על רקע חסינות מופחתת, ירידה כללית בעמידות ובסיבולת של הגוף, עם חוסר בוויטמינים או מינרלים. ככלל, בשלבים המוקדמים, פלישה חיידקית בדרגה נמוכה משפיעה רק על השכבות השטחיות של העור. עם זאת, בהדרגה הזיהום משפיע על שכבות עמוקות יותר ויותר של העור, בהתאמה, והוא הופך להיות קשה יותר ויותר לריפוי. ראוי לציין שלרוב מושפעות או השכבות השטחיות (האפידרמיס) או העמוקות (הדרמיס עצמו). במקרים נדירים, שומן תת עורי מעורב בתהליך הדלקתי והזיהומי.
מבני פני השטח של סטרפטוקוקים, כולל משפחת חלבוני M, קפסולת היאלורונאן וחלבונים הקושרים פיברונקטין, מאפשרים לחיידקים להידבק, להתיישב ולחדור לעור ולריריות אנושיות [ 9 ], [ 10 ] תחת מגוון תנאי סביבה. [ 11 ]
האם סטרפטודרמה מדבקת אצל ילדים?
לעתים קרובות שומעים את השאלה, האם סטרפטודרמה מדבקת אצל ילדים? בואו נבחן את הנושא הזה. סטרפטודרמה נגרמת על ידי זיהום חיידקי, או ליתר דיוק, על ידי חיידקים מהסוג סטרפטוקוקוס. כל זיהום חיידקי אפריורי פירושו רמה מסוימת של הדבקה, שכן יש לו את היכולת להתפשט ולהיות מועבר מאדם לאדם, בין אם האדם חולה בצורה גלויה או סמויה, או שהוא פשוט נשא של החיידק. [ 12 ]
אבל העובדה היא שילד אחד שהיה במגע עם חולה מדבק עלול לפתח את המחלה, בעוד שאחר לא. הכל תלוי במצב מערכת החיסון, כמו גם ברגישות הגוף למחלות זיהומיות. לכל אדם יש את רמת הרגישות שלו. לכן, בכל מקרה, יש צורך לצאת מנקודת הנחה שמחלה זו מדבקת. כאשר מתפתחת צורה חריפה של המחלה, עדיף להימנע ממגע עם ילדים אחרים ולהישאר בבידוד. זה לא רק יעזור להימנע מהדבקת ילדים אחרים, אלא גם יתרום למהלך קל ומהיר יותר של המחלה, ללא סיבוכים, מכיוון שלא תהיה מיקרופלורה זרה שרק תחמיר את המצב.
כיצד מועברת סטרפטודרמה אצל ילדים?
סטרפטודרמה מועברת באותו אופן כמו מספר מחלות אחרות ממקור חיידקי - באמצעות מגע ישיר עם חולה מדבק. המחלה יכולה להיות מועברת באמצעות מגע, לחיצת ידיים, שימוש באותם תחתונים, כלים ופריטי היגיינה. במקרים מסוימים, עם צורה חמורה במיוחד של המחלה, היא יכולה להיות מועברת באמצעות טיפות הנישאות באוויר. [ 13 ]
אם ילדכם חולה, אתם בהחלט צריכים לדעת כיצד סטרפטודרמה מועברת בילדים כדי להימנע מהדבקה של ילדים אחרים. ודאו שילדכם אינו במגע ישיר עם ילדים אחרים. למדו אותו כללי היגיינה בסיסיים: לפני ואחרי טיול, שטפו ידיים היטב עם סבון, טפלו בעור באלכוהול, תמיסות או קרמים המכילים אלכוהול, או חומרי חיטוי אחרים. זה יפחית את זיהום העור במיקרופלורה פתוגנית.
חשוב גם להבין שזמן מה לאחר שהילד החלים, הוא עדיין נשא של החיידק, וההסתברות להדביק ילד בריא עדיין קיימת. לכן, רופאים ממליצים לשמור על בידוד של שבועיים ולא לאפשר לילד עם סטרפטודרמה לבוא במגע עם ילדים אחרים. יש לשמור על בידוד גם לאחר ההחלמה, מכיוון שהחיידקים עדיין נשארים בגוף ויכולים להוות סכנה לילדים אחרים.
למרות שלא כל הרופאים שותפים לנקודת מבט זו, ישנם רופאים המשוכנעים שילד עם סטרפטודרמה יכול לתקשר בבטחה עם ילדים אחרים. והוא אינו מהווה כל סכנה עבורם. זאת בשל העובדה שהמחלה יכולה להתפתח רק אצל ילד שיש לו את התנאים המוקדמים והנטייה לכך, למשל, חסינות נמוכה, או מיקרופלורה טבעית לקויה עם עמידות מופחתת לקולוניזציה. אחרת, הגוף עצמו יתנגד לזיהום ולא יאפשר למחלה להתפתח.
תסמינים סטרפטודרמה אצל ילד
תקופת הדגירה של סטרפטודרמה אצל ילדים נקבעת על ידי גורמים רבים. בממוצע, היא נעה בין יום אחד ל-10 ימים. לכן, אם החסינות והעמידות הטבעית של הגוף הן נורמליות או ברמה גבוהה, המחלה יכולה להתפתח לאחר 7-10 ימים, או אפילו יותר לאחר מגע עם אדם שחולה בסטרפטודרמה.
לעיתים קרובות ישנם מקרים בהם מערכת החיסון מדכאת את הזיהום ואינה מאפשרת לו להתפתח. במקרים כאלה, המחלה אינה מתפתחת כלל. עם חסינות חלשה, רגישות גבוהה, המחלה יכולה להתפתח הרבה יותר מהר. ידועים מקרים בהם תקופת הדגירה של סטרפטודרמה אצל ילדים שחולים לעתים קרובות הייתה 1-2 ימים (המחלה התפתחה במהירות, כמעט מיד לאחר מגע עם הזיהום).
התסמין העיקרי הוא התפתחות של תהליך דלקתי מוגלתי על פני העור. בתחילה זה עשוי להיות אדמומיות קלה, גירוי, אשר מתפתח בהדרגה לאזור רטוב ואדום (מודלק). לא ניתן לגעת באזור זה עקב כאב מוגבר. לעתים קרובות התהליך מלווה בעלייה בטמפרטורת הגוף, התפתחות תגובה מקומית בצורת גירוד, אדמומיות, היווצרות מורסה או דחיסה. שלפוחיות נפרדות מלאות בתוכן מוגלתי עשויות להיווצר (ההרכב כולל חיידקים, תאי עור מתים, לויקוציטים ולימפוציטים, תאי דם אחרים שנדדו לאתר הדלקת).
בצורה מתקדמת יותר (כרונית), הם מתפתחים ככיבים דומעים, שאינם מרפאים, המאופיינים בכאב מוגבר. נטייה לדימום, אי-ריפוי ממושך, צמיחה הדרגתית. עוד ועוד אזורים חדשים של עור עשויים להיות מעורבים במוקדי הדלקת. לעתים קרובות, כיבים מתמזגים זה עם זה. בתחתית הכיב, ניתן לראות אזורים מוגלתיים ונמקיים מלאים במסות מוגלתיות. אזורי גרנולציה נוצרים בצדדים. ככלל, כיבים כאלה עולים מעל פני העור הבריא, מופיעים סימני הסתננות.
הסימנים הראשונים של תחילת הסטרפטודרמה אצל ילדים
אם ילד היה במגע עם חולה מדבק, הוא עלול לפתח סטרפטודרמה במהלך תקופת הדגירה. לכן, חיוני לברר כיצד מתחילה סטרפטודרמה אצל ילדים. יש לעקוב בקפידה אחר הסימנים הראשונים, שכן הצלחת הטיפול הנוסף במחלה תלויה בשלב מוקדם של גילוים. אין זה סוד שהצלחת כל טיפול תלויה בטיפול בזמן.
אם הילד היה במגע עם אדם חולה, יש לטפל בו בזהירות רבה יותר. יש צורך לבדוק את הגוף מדי יום אחר סימנים ראשונים של נזק עורי עקב זיהום חיידקי. לכן, סטרפטוקוקוס, ככלל, משפיע בעיקר על השכבות השטחיות, ולכן התגובות הראשונות יתייחסו לשכבות השטחיות. בהתחלה מופיעה אדמומיות, שעשויה לגרד הרבה, או לא לגרד כלל. אך בהמשך היא מתפתחת למורסה קטנה, או כיב. [ 14 ]
מוגלה מתפתחת, והתגובה הסרוסית-אקסודטיבית גוברת. האזור סביב האזור הפגוע הופך דחוס, מודלק וכואב. לעיתים קרובות מתפתחת בצקת חמורה. שלפוחית רפה (פליקטנה) עשויה להיווצר על פני השטח. קרע שלפוחית זו, ככלל, כרוך בהיווצרות מוקדים חדשים של תהליך דלקתי.
חום אצל ילדים עם סטרפטודרמה
אצל ילדים עם סטרפטודרמה, הטמפרטורה עשויה לעלות, מכיוון שסטרפטודרמה היא מחלה זיהומית הנגרמת על ידי מיקרופלורה חיידקית. טמפרטורה של עד 37.2 (טמפרטורה תת-חומית) בדרך כלל מצביעה על נוכחות זיהום בגוף, כמו גם על העובדה שהגוף הפעיל את כל המשאבים כדי להילחם בזיהום. זה מצביע על כך שמערכת החיסון, מערכת העמידות הלא ספציפית, פעילה ומספקת הגנה אמינה מפני התקדמות הזיהום. במקרים מסוימים, טמפרטורה תת-חומית עשויה להיות סימן לתהליכים רגנרטיביים (משקמים) בגוף. ככלל, בטמפרטורה כזו, אין צורך בפעולה, אך יש לעקוב בקפידה אחר הילד ולעקוב אחר טבלת הטמפרטורה - מדדו את הטמפרטורה לפחות פעמיים ביום, בו זמנית, ותעדו את המדדים על דף טמפרטורה מיוחד. זה יכול להיות מאוד אינפורמטיבי ושימושי עבור הרופא המטפל, זה יאפשר לכם לעקוב אחר מצבו של הילד באופן דינמי. אבל זה לא שולל את הצורך להתייעץ עם רופא. [ 15 ]
אם הטמפרטורה עולה מעל 37.2 (טמפרטורה קדחתנית), זו בדרך כלל סיבה לדאגה. משמעות הדבר היא שהגוף נמצא במצב מתוח, ואין לו מספיק משאבים להילחם בזיהום. במקרה זה, יש לתת לילד תרופה מורידה חום כטיפול סימפטומטי. עדיף לתת תרופות פשוטות הפועלות כמרכיבים פעילים - אנלגין, אספירין, פרצטמול. עדיף להימנע משימוש בפורמולות תינוקות, תרחיפים ותרופות מורדות חום אחרות לילדים, מכיוון שהן עלולות לגרום לתגובות שליליות נוספות כאשר הן נכנסות לגוף מתוח, וזה, בתורו, יכול להחמיר את המצב, ולגרום להתקדמות ולהתפשטות הסטרפטודרמה.
אם חום הגוף של הילד עולה מעל 38 מעלות, יש לנקוט באמצעים דחופים להורדת הטמפרטורה. כל תרופה להורדת חום תעשה את העבודה. ניתן לשלב אותן גם עם תרופות אנטי דלקתיות קלאסיות. לא מומלץ לאפשר לטמפרטורת הגוף של הילד לעלות מעל 38 מעלות, שכן מעל טמפרטורה זו, אצל ילד, בניגוד למבוגר, כבר מתחילה דנטורציה של חלבוני הדם. כמו כן, ראוי לציין כי בטמפרטורה מעל 38 מעלות, המחמירה על ידי זיהום חיידקי, ייתכן שיידרש טיפול רפואי דחוף. אם מצבו של הילד מחמיר, לא ניתן לדחות את הקריאה לאמבולנס. אם הטמפרטורה לא יורדת תוך 3 ימים, ייתכן שיידרש אשפוז. כל מקרה של עלייה קלה בטמפרטורה אצל ילדים על רקע סטרפטודרמה חייב להיות מדווח מיד לרופא המטפל.
סטרפטודרמה אצל תינוק
הופעת סימני סטרפטודרמה אצל תינוק מסוכנת למדי, מכיוון שסטרפטודרמה היא מחלה חיידקית. אצל תינוק, המיקרוביוכנוזיס הטבעי טרם נוצר. אצל תינוק, עמידות הריריות והעור לקולוניזציה נעדרת לחלוטין, וגם חסינות לא נוצרת. עד גיל שלוש, המיקרופלורה והחסינות של הילד זהות לחסינות ולמיקרופלורה של האם. עדיין אין מיקרופלורה משלה, היא נמצאת בשלב היווצרות, ולכן הגוף פגיע ביותר ורגיש לכל סוג של זיהום, כולל סטרפטוקוקלי. [ 16 ]
מאפיין אופייני של סטרפטודרמה אצל תינוקות הוא שהיא חמורה, מלווה לעיתים קרובות בחום, מתקדמת במהירות, משפיעה על יותר ויותר אזורים בעור. במקרים מסוימים, זיהום סטרפטוקוקלי יכול להשפיע גם על הריריות. לעיתים קרובות מצטרף זיהום פטרייתי, מה שמחמיר את המצב ומחמיר את מצבו של הילד. סטרפטודרמה אצל ילדים עלולה לגרום לדיסבקטריוזיס במעיים כסיבוך, הגורם להפרעות חמורות במערכת העיכול ובצואה. המחלה מאופיינת בנטייה להפוך לכרונית וחוזרת.
כאשר מופיעים הסימנים הראשונים של המחלה, יש לפנות לרופא בהקדם האפשרי, ולבצע טיפול מתאים מהימים הראשונים. אם מתעוררים סיבוכים או שהמחלה מתקדמת, ייתכן שיידרש אשפוז. טיפול עצמי אסור, כל הפגישות צריכות להיעשות אך ורק על ידי רופא.
Использованная литература

