המומחה הרפואי של המאמר
פרסומים חדשים
אריתמה נודוסום
Last reviewed: 05.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
אריתמה נודוסום (מילה נרדפת: erythema nodosum) היא תסמונת המבוססת על דלקת אלרגית או גרנולומטוטית של הרקמה התת עורית. המחלה שייכת לקבוצת דלקת כלי הדם. אריתמה נודוסום היא צורה פוליאטיולוגית של דלקת כלי הדם עמוקה.
אריתמה נודוסום היא צורה עצמאית של פאניקוליטיס, המאופיינת בהיווצרות של בלוטות תת עוריות אדומות או סגולות הניתנות למישוש על השוקיים ולפעמים באזורים אחרים. לעיתים קרובות מתפתחת בנוכחות מחלה סיסטמית, במיוחד עם זיהומים סטרפטוקוקליים, סרקואידוזיס ושחפת.
מה גורם לאריתמה נודוסום?
אריתמה נודוסום מתפתחת לרוב אצל נשים בשנות ה-20 וה-30 לחייהן, אך יכולה להופיע בכל גיל. האטיולוגיה אינה ידועה, אך קיים חשד לקשר עם מחלות אחרות: זיהום סטרפטוקוקלי (במיוחד אצל ילדים), סרקואידוזיס ושחפת. גורמים אפשריים נוספים הם זיהומים חיידקיים (ירסיניה, סלמונלה, מיקופלזמה, כלמידיה, צרעת, לימפוגנולומה ונרהיום), זיהומים פטרייתיים (קוקסידיואידומיקוזיס, בלסטומיקוזיס, היסטופלזמוזיס) וזיהומים ויראליים (אפשטיין-בר, הפטיטיס B); שימוש בסמים (סולפונמידים, יודידים, ברומידים, גלולות למניעת הריון); מחלות מעי דלקתיות; ממאירות, הריון. שליש מהמקרים הם אידיופתיים.
הגורם לאריתמה נודוסום הוא שחפת ראשונית, צרעת, ירסיניוזה, לימפוגנולומה מינית וזיהומים אחרים. תוארה הופעת המחלה לאחר נטילת תרופות המכילות את קבוצת הסולפנילאמיד, אמצעי מניעה. במחצית מהחולים, לא ניתן לזהות את הגורם למחלה. הפתוגנזה של המחלה מאופיינת בתגובה היפררגית של הגוף לגורמים זיהומיים ותרופות. היא מתפתחת במחלות אקוטיות וכרוניות רבות, בעיקר זיהומיות (דלקת שקדים, זיהומים ויראליים, ירסיניוזה, שחפת, צרעת, שיגרון, סרקואידוזיס וכו'), אי סבילות לתרופות (יוד, ברום, סולפונמידים), כמה מחלות לימפופרוליפרטיביות מערכתיות (לוקמיה, לימפוגנולומטוזיס וכו'), גידולים ממאירים של איברים פנימיים (סרטן היפרנפרואיד).
פתומורפולוגיה של אריתמה נודוסום
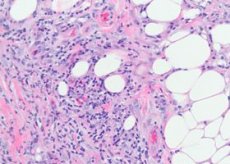
כלי הדם של הרקמה התת עורית מושפעים בעיקר - עורקים קטנים, עורקיקים, ורידים ונימים. בדרמיס, השינויים פחות בולטים, ומתבטאים רק בחדירות קטנות סביב כלי הדם. בנגעים טריים, מופיעים צבירים של לימפוציטים ומספר משתנה של גרנולוספסים נויטרופיליים בין האונות של תאי השומן. במקומות מסוימים ניתן לראות חדירות מסיביות יותר בעלות אופי לימפוהיסטיוציטי עם תערובת של גרנולוציטים אאוזינופיליים. נצפים קפילריטיס, עורקיוליטים הרסניים-פרוליפרטיביים ודלקת וריד. בכלי דם גדולים יותר, יחד עם שינויים דיסטרופיים באנדותל, נמצאה חדירה של אלמנטים דלקתיים, שבקשר אליהם חלק מהמחברים מאמינים כי דלקת כלי הדם עם שינויים ראשוניים בכלי הדם עומדת בבסיס הנגע העורי במחלה זו. באלמנטים ישנים, גרנולוציטים נויטרופיליים בדרך כלל נעדרים, שינויי גרנולציה עם נוכחות של תאי גוף זר שולטים. מאפיין מחלה זו הוא נוכחות של גושים היסטיוציטיים קטנים הממוקמים רדיאלית סביב הסדק המרכזי. לפעמים גושים אלה חודרים על ידי גרנולוציטים נויטרופיליים.
ההיסטוגנזה של אריתמה נודוסום אינה מובנת היטב. למרות הקשר הבלתי מעורער של המחלה עם מגוון רחב של תהליכים זיהומיים, דלקתיים וניאופלסטיים, במקרים רבים לא ניתן לזהות את הגורם האטיולוגי. אצל חלק מהחולים, מתגלים בדם קומפלקסים חיסוניים במחזור הדם, רמות מוגברות של IgG, IgM ורכיב המשלים C3.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ]
היסטופתולוגיה
מבחינה היסטולוגית, המצע של אריתמה נודוסום הוא חדירה פריווסקולרית המורכבת מלימפוציטים, נויטרופילים, מספר רב של היסטיוציטים, התפשטות אנדותל של ורידים תת עוריים, עורקיקים נימיים, בצקת של הדרמיס עקב חדירות מוגברת של קרום כלי הדם, ודרמוהיפודרמיטיס נודולרית חריפה.
תסמינים של אריתמה נודוסום
אריתמה נודוסום מאופיינת בהיווצרות של פלאקים רכים אדומים וגושים, המלווים בחום, חולשה כללית וכאבי מפרקים.
פריחות מסוג אריתמה נודוסום הן אחת הביטויים העיקריים של תסמונת סוויט (דרמטוזיס נויטרופילי חריפה עם חום), המאופיינת גם בטמפרטורה גבוהה, לויקוציטוזיס נויטרופילי, ארתרלגיה, נוכחות של פריחות פולימורפיות אחרות (וסיקולופוסטולריות, בולוסיות, אריתמה מולטיפורמה אקסודטיבית, אריתמטוטיות, פלאק, כיבות), הממוקמות בעיקר על הפנים, הצוואר והגפיים, שבהתפתחותן דלקת כלי דם של קומפלקס החיסון חשובה. מבחינים בין אריתמה נודוסום חריפה וכרונית. אריתמה נודוסום חריפה מתרחשת בדרך כלל על רקע חום וחולשה, המתבטאת בצמתים דרמוהיפודרמליים גדולים למדי המתפתחים במהירות, לעתים קרובות מרובים, בעלי קווי מתאר סגלגלים, צורה חצי כדורית, מוגבהים מעט מעל העור שמסביב, כואבים במישוש. גבולותיהם אינם ברורים. המיקום השולט הוא המשטח הקדמי של מפרקי השוקיים, הברך והקרסול, הפריחה יכולה להיות נפוצה גם כן. העור מעל הצמתים הוא בתחילה ורוד בהיר, ואז הצבע הופך כחלחל. שינוי צבע במשך מספר ימים אופייני, כמו חבורה "פורחת" - מאדום בוהק לצהוב-ירוק. ספיגה של הצמתים מתרחשת תוך 2-3 שבועות, בתדירות נמוכה יותר לאחר מכן; הישנות אפשרית.
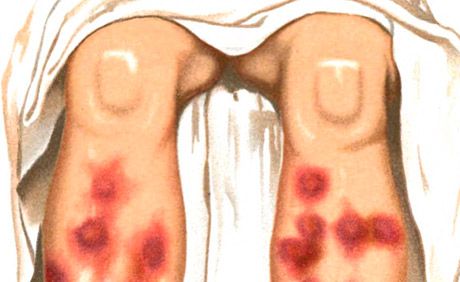
התהליך החריף מאופיין במוקדים גושים, צפופים וכואבים במישוש, בעלי צורה חצי כדורית או שטוחה. הפריחה מופיעה לעיתים קרובות בגלים, הממוקמים באופן סימטרי על משטחי האקסטנסור של השוקיים, ופחות על הירכיים, הישבן והאמות. מספר ימים לאחר הופעתם, המוקדים מתחילים לסגת עם שינוי אופייני מוורוד-אדום-חיוור לחום-חיוור וירקרק-צהוב בהתאם לסוג "חבורה פורחת". התפתחות האלמנט היא 1-2 שבועות. הצמתים אינם מתמזגים זה עם זה ואינם מכיבים. התפרצות של פריחות נצפית בדרך כלל באביב ובסתיו. הן מלוות בתופעות כלליות: חום, צמרמורות, כאבי מפרקים. אריתמה גושים יכולה לקבל אופי נודד כרוני (אריתמה גושים נודדת של Befverstedt).
אבחון של אריתמה נודוסום
האבחנה של אריתמה נודוסום נעשית קלינית, אך יש לבצע בדיקות נוספות כדי לקבוע את הגורמים הסיבתיים, כגון ביופסיה, בדיקת עור (נגזרת חלבון מטוהר), ספירת דם מלאה, צילום רנטגן של החזה, משטח גרון. קצב שקיעת כדוריות הדם האדומות בדרך כלל גבוה.
יש להבדיל את המחלה מאריתמה בעייפות של באזין, דלקת כלי דם נודולרית מונטגומרי-או'לירי-ברקר, טרומבופלביטיס נודדת תת-אקוטית בעגבת, שחפת קוליקוטיבית ראשונית של העור, סרקואיד תת-עורי של דרייר רוסי וגידולים עוריים.
מה צריך לבדוק?
כיצד לבחון?
אילו בדיקות נדרשות?
למי לפנות?
טיפול באריתמה נודוסום
אריתמה נודוסום כמעט תמיד חולפת באופן ספונטני. הטיפול כולל מנוחת מיטה, הרמת הגפה, קומפרסים קרים ותרופות נוגדות דלקת שאינן סטרואידיות. אשלגן יודיד 300-500 מ"ג דרך הפה 3 פעמים ביום משמש להפחתת דלקת. גלוקוקורטיקואידים סיסטמיים יעילים אך יש להשתמש בהם כמוצא אחרון מכיוון שהם עלולים להחמיר את ההפרעה הבסיסית. אם מזוהה ההפרעה הבסיסית, יש להתחיל בטיפול.
לרשום אנטיביוטיקה (אריתרומיצין, דוקסיציקלין, פניצילין, צפורין, קפזול); חומרים להפחתת רגישות; סליצילטים (אספירין, אסקופן); ויטמינים C, B, PP, אסקורוטין, רוטין, פלוגלין, סינקומאר, דלגיל, פלקניל; אנגיופרוטקטורים - קומפלמין, אסקוסן, דיפרופן, טרנטאל; נוגדי קרישה (הפרין); תרופות נוגדות דלקת לא סטרואידיות (אינדומאטצין 0.05 גרם 3 פעמים ביום, וולטארן 0.05 גרם 3 פעמים ביום, מדינטול 0.075 גרם 3 פעמים ביום - אופציונלי); קסנטינול ניקוטינט 0.15 גרם 3 פעמים ביום (תאוניקול 0.3 גרם פעמיים ביום); פרדניזולון 15-30 מ"ג ליום (במקרים של יעילות טיפולית לא מספקת, עם התקדמות התהליך). מתבצע חיטוי של מוקדי זיהום. חום יבש, UHF, קרינת UV, קומפרסים עם תמיסה של 10% של איכטיול נקבעים באופן מקומי.

