המומחה הרפואי של המאמר
פרסומים חדשים
עקמת דרגה 2 אצל מבוגרים וילדים
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
עקמומיות מורכבת אך בינונית (בין 11-25°) של עמוד השדרה לאורך המישורים הקדמיים והסגיטליים, המלווה בפיתול החוליות, נקראת עקמת. עקמת מדרגה שנייה מאובחנת לעתים קרובות למדי, שכן שלב זה, בניגוד לראשון, כבר מתבטא בסימנים חיצוניים בולטים. [ 1 ]
להפרעה ישנם תנאים מוקדמים רבים להופעתה. עם זאת, ברוב המקרים, לא ניתן למצוא את הסיבה האמיתית לפתולוגיה.
אֶפִּידֶמִיוֹלוֹגִיָה
המידע הראשון על עקמת כמחלה של עמוד השדרה הוצג על ידי היפוקרטס - יתר על כן, המרפא היווני העתיק אף ניסה לפתח טיפול להפרעה זו על ידי השפעה חיצונית עליה. אגב, היפוקרטס ציין כי עקמת יכולה לעבור בתורשה דרך השושלת הנשית. [ 2 ], [ 3 ]
לפי הסטטיסטיקה הנוכחית, בנות אכן נוטות יותר לחלות: בערך 6:1 בהשוואה לבנים.
לא מזמן, מדענים אישרו כי בנות שאמהותיהן סובלות מעקמת נמצאות בסיכון גבוה פי 20 לפתח פתולוגיה זו בהשוואה לילדים אחרים. יחד עם זאת, עקמת תורשתית היא אגרסיבית יותר. עם זאת, נושא זה עדיין נחקר.
הביטויים הראשונים של עקמת עמוד השדרה חופפים לרוב לתקופות של צמיחה פעילה של מערכת השרירים והשלד. זוהי בערך התקופה של 6-7 שנים וגיל ההתבגרות.
סטטיסטיקות מראות שכ-6% מאוכלוסיית העולם סובלת מעקמת בדרגות שונות. עם זאת, רק ב-14% מהמקרים מצליחים הרופאים לקבוע את הגורם לפתולוגיה: לרוב, סיבה זו היא טראומה, רככת, אנומליות עצם מולדות, אורכים שונים של הגפיים התחתונות וכו'.
מתוך מאות החולים עם ביטויים ראשוניים של עקמת, נצפית התקדמות נוספת של המחלה בכשליש מהמקרים. [ 4 ], [ 5 ]
גורם ל עקמת מדרגה שנייה
עקמת מדרגה שנייה היא תמיד תוצאה של התקדמות העקמומיות הראשונית, הראשונה. היוצאים מן הכלל היחידים לכלל הם פגמים מולדים הנוצרים כתוצאה מהפרעה בהיווצרות ובגדילת דיסקים בחוליות ומנגנון הרצועות בתקופה הטרום לידתית, כמו גם עיוותים הנגרמים על ידי מחלות ילדות מסוימות - בפרט, שיתוק מוחין, רככת, פוליומיאליטיס.
באופן כללי, רופאים מזהים את הסיבות הבאות להופעת הפרעה זו:
- בין הסיבות המולדות ניתן למנות פגמים התפתחותיים של עמוד השדרה (חוליות שלמות ונוספות בצורת טריז), איחוי גופי החוליות והתהליכים הרוחביים, סינוסטוזיס צלעי וכו';
- בין הגורמים הנוירומוסקולריים נמנים חוסר והחלשה של המנגנון הרצועי-שרירי של עמוד השדרה, ירידה בטונוס השרירים בחולים עם סירינגומיאליה, מיופתיה, שיתוק מוחין, טרשת נפוצה וכו';
- בין הגורמים הקשורים לתסמונת נמנים דיספלזיה של רקמות חיבור, תסמונת מרפן, תסמונת אהלרס-דנלוס;
- סיבות משניות כוללות שברים, התערבויות כירורגיות, התכווצויות צלקות וכו'. [ 6 ]
גורמי סיכון
הופעת והתקדמות של עקמת יכולה להתרחש עקב שילוב של הגורמים הבאים:
- הפרעות דיספלסטיות המשפיעות על חוט השדרה, החוליות, הדיסקים, הכרוכות בהפרעה בגדילה התקינה של עמוד השדרה;
- הפרעות באיזון הורמונלי ובתהליכים מטבוליים, אשר באופן כללי יוצרות רקע שלילי בגוף;
- הפרעות דינמיות וסטטיות - בפרט, עומס מוגזם ואסימטרי על עמוד השדרה, במיוחד בשלב גדילת השלד. [ 7 ]
גורמי סיכון ישירים כוללים שרירי גב מוחלשים, חוסר פעילות גופנית, תזונה לא מספקת או לא מספקת, פעילויות מקצועיות או ספורטיביות "אסימטריות", תנוחת גוף שגויה באופן קבוע (במהלך עבודה, לימודים) ונשיאת תרמיל על כתף אחת.
אם במהלך האבחון הרופא אינו מצליח לקבוע את הגורם להפרעה, אזי נקבעת אבחנה של עקמת אידיופטית. [ 8 ]
פתוגנזה
התיאוריות העיקריות להופעת עקמומיות עקמת נחשבות לשינויים מבניים בעמוד השדרה, הפרעות בשרירי עמוד השדרה ובסיבי הקולגן, פתולוגיות של המערכת האנדוקרינית ומנגנון שיווי המשקל. כמו כן, נשקלת האפשרות של נטייה גנטית. [ 9 ]
בהקשר של התפתחות עקמת אידיופטית, התיאוריות העיקריות נחשבות לגנטיות, אנדוקרינולוגיות ונוירו-שריריות. עם זאת, מנגנון הופעת ההפרעה עקב הסיבות הנ"ל לא נחקר במלואו. [ 10 ]
בחלק החזי של עמוד השדרה, במהלך תהליך היווצרות העקמומיות, גוף החוליה זז לכיוון הקמירות של הקשת המעוקלת. כתוצאה מכך, החלק הקדמי של חוליות בית החזה פונה לכיוון הקמירות של הקשת, ניכרת התארכות של שורש הקשת, ופתח החוליה מתרחב. החוליות מעוותות בצורת טריז. עיוות דומה נצפה גם בדיסקים הבין-חולייתיים, אשר מצטמצמים בצד הקעור ועוברים שינויים ניווניים. [ 11 ]
במהלך התפתחות עקמת, עמוד השדרה משנה את צורתו ומיקומו: נצפית סטייה אחורית של הזחלים הרוחביים והפחתה שלהם. הזחלים המפרקיים באזור הקעירות הופכים אופקיים יותר, והמפרקים המפרקיים (מפרקי הפאט) מתרחבים. מפרקים חדשים נוצרים בחלקים הסמוכים של הקשתות. נצפית סטייה של הזחלים הקוציים של חוליות בית החזה לכיוון הקמור, וקשת חצי הקמור מתקצרת בהשוואה לחלק הקעור.
מנגנון ההתפתחות של הרצועות משתנה באופן פתולוגי. הרצועה האורכית הקדמית זזה לכיוון הקמור עם התפוררות ודילול לאחר מכן, והחלק של הרצועה האורכית הקדמית הנמצאת בקעירה נדחס. תהליכים אלה מבטיחים את יציבות העקמומיות שנוצרה.
תעלת השדרה הופכת לא אחידה: היא מצטמצמת באזור הקעירות ומתרחבת באזור הקמור. הכיסוי המגן של חוט השדרה, יחד עם החלק הפנימי, נלחץ אל המשטח הקדמי-צדדי של הקעירות.
הצלעות והחזה משתנים באופן פתולוגי במישורים שונים. יש חפיפה של הצלעות, התרחבות של המרווחים הבין-צלעיים, עיוות צלעי ויצירת גבנון. עם התכנסות מוגזמת של הצלעות, עולה הסבירות להידבקויות סיביות והתפתחות תהליכים ניווניים בשרירים הבין-צלעיים. [ 12 ]
תסמינים עקמת מדרגה שנייה
לעיתים קרובות, אפילו עם עקמומיות קטנה יחסית, אדם חווה כאבי גב המקרינים לרגליים, לזרועות, לחלקים אחרים בגוף ואפילו לאיברים פנימיים. הגורם לכאב כזה הוא צביטה של עצבים על ידי מבנים תומכים או דיסקים חולייתיים שעברו שינוי. זה כרוך בהידרדרות במעבר האותות הביואלקטריים לאורך סיבי העצבים מחוט השדרה לאיברים מסוימים. [ 13 ]
עקמומיות של עמוד השדרה עשויה להתבטא בסימנים הבאים:
- הפרת סימטריה של הגוף;
- הפרעה בהליכה;
- עייפות גב קשה (הגב מתעייף במהירות כאשר אין תמיכה, כמו גב של כיסא, או בעת הליכה או עמידה ממושכת);
- כאב קבוע בראש, בגב, בגב התחתון, בין השכמות;
- קוצר נשימה, בעיות תקופתיות בלב ו/או במערכת העיכול;
- עוֹבֵד רַשׁלָן.
אם אנחנו מדברים על ילדים, אז הורים יכולים לשים לב לסימנים המוקדמים הבאים:
- בליטה לא טבעית של השכמות;
- הטיה מתמדת של הראש לצד;
- מיקום אסימטרי של הכתפיים או הירכיים, מיקומם הוויזואלי שגוי (גבוה או נמוך יותר ביחס זה לזה);
- עקמומיות קו החגורה;
- הטיית הגוף לצד בזמן הליכה.
אם אתם מבחינים באחד מהתסמינים הנ"ל, בהחלט כדאי לפנות לעזרה מאורתופד.
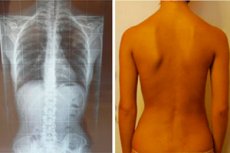
איך נראית עקמת דרגה 2?
אם תסתכלו מקרוב על אזור הגב של אדם עם עקמומיות עקמת דרגה 2, תוכלו להבחין במאפיינים הבאים:
- השכמות ממוקמות בצורה אסימטרית;
- מיקום השכמות שונה (השכמות בולטת בצד אחד);
- קו מעוקל של תהליכים קוציים;
- גוף מעט עקום.
ככל שהעיוות מתפתח, עצם השכם בצד הקמור של הקשת המעוקלת הופכת גבוהה יותר מהעצם בצד הקעור. נצפית היווצרות של מה שנקרא גיבנת צלעות, אשר לכאורה "דוחפת" עצם אחת החוצה.
עיוות פלג הגוף העליון כרוך בשינוי באיזון הגוף: יש נטייה צירית לכיוון קודקוד העקמומיות.
אם יתבקש מהמטופל להישען קדימה, העיוות יהפוך בולט יותר.
כאב עם עקמת בדרגה 2
עם עקמומיות צווארית, כאב מתבטא בכתף, בחלל הבין-שכמות. כאבי ראש וסחרחורת רגילים אופייניים גם הם. תסמונת כאב מוגברת נצפית בעת כיפוף קדימה או בעת החזקת הראש בתנוחה אחת למשך זמן רב.
עם עיוות בית החזה, כאב עשוי להופיע בחזה, באמצע הגב ובשכמות.
עם עקמת מותנית, לרוב נצפה כאב מחליש באזור המותני.
עיוות צווארי-חזה מתבטא בכאב עז בשרירים ובראש. הכאב מתעצם עם פעילות גופנית, כמו גם עם שאיפה עמוקה ודחפי שיעול.
גיבנת עם עקמת 2 מעלות
עקמת מדרגה שנייה אינה מוגדרת בצורה חיצונית בצורה גרועה, ולכן הגיבנת בשלב זה של הפתולוגיה קיימת רק בצורת עקמומיות צלעות. העקמומיות בקושי מורגשת, העיוות הופכת לגלויה רק כאשר הגוף מוטה קדימה.
הבעיה עלולה לגרום לאי נוחות קלה, מתח שרירים עשוי להיות מורגש, וכאב עלול להופיע בהיעדר פעילות גופנית.
המראה של גבנון צלעי אופייני יותר לדרגות 3-4 של עקמומיות המשפיעות על עמוד השדרה החזי העליון, החזי או החזי-מותני, אם כי בבדיקה ויזואלית ניתן להבחין בבליטה חזקה יותר של עצם השכם בצד אחד.
עקמת מדרגה שנייה אצל ילד
בילדות, עקמת מתחילה להתפתח בין הגילאים חמש ל-14. התקופות המסוכנות ביותר נחשבות ל-5-6 שנים ו-10-14 שנים, שכן בשלבים אלה עמוד השדרה של הילד גדל באופן פעיל.
מאחר שעמוד השדרה מאופיין בפלסטיות בולטת למדי, עם חלוקה לא נכונה של העומס עליו, או תחת השפעת גורמים אחרים, שורות בודדות של חוליות יכולות לסטות מציר הבסיס שמאלה או ימינה, וליצור קשת של עקמת. תופעה זו אופיינית לעמוד השדרה הלומבוסקרלי, אך יכולה להופיע בו זמנית גם בחלקים שונים.
בנוסף, צורה מולדת של הפתולוגיה אופיינית לילדים. במצב כזה, הבעיה מוסברת על ידי התפתחות לא תקינה של מערכת השרירים והשלד של התינוק, פגמים בצורת הידבקויות צלעות או חוליות, נוכחות של חוליות נוספות וכו'. יש לציין כי הצורה המולדת נפוצה הרבה פחות מזו הנרכשת.
עקמת בדרגה 2 והריון
מבין כל הפתולוגיות של עמוד השדרה אצל נשים בהריון, עקמת נמצאת במקום השני, אחרי אוסטאוכונדרוזיס. יחד עם זאת, הפרעה זו מסבכת באופן משמעותי את חייה של אישה בתקופה כה אחראית של ההריון. אפילו במצב בריא, עמוד השדרה של נשים בהריון עובר עומסים כבדים, במיוחד באזור המותני, אשר בשליש השלישי מתבטא בכאב חמור למדי. אצל נשים הסובלות מעקמת מדרגה שנייה, תסמונת הכאב יכולה להתגלות מוקדם יותר ולהתבטא ביתר שאת.
בנוסף, הריון גורם לעיתים קרובות לכשל של השינויים המפצים שהושגו במהלך הטיפול בבעיה. כמו כן, ייתכן שיתפתחו סיבוכים עקב שיבוש פוסט-דפורמטיבי של האיברים הפנימיים ומערכת העצבים. נשים עם עקמומיות עקמת נוטות יותר ללידות מוקדמות, הפלות ספונטניות, פגמים התפתחותיים אצל התינוק, ומידת העקמומיות עלולה להחמיר במהלך תקופת ההיריון.
עם זאת, נשים רבות בהריון מצליחות ללדת ילדים בריאים. התנאי העיקרי: פיקוח רפואי קבוע, ניהול תקין של ההריון, שליטה במשקל ושימוש בתחבושות מיוחדות.
שלבים
כדי לקבוע את שלב הפרעת העקמת, משתמשים בקריטריונים כגון ראשוניות ומידת העקמומיות, יציבותה, נוכחות של שינויים מבניים בחוליות (סיבוביות, פיתוליות, דפורמטיביות) ומיקומן של עקמומיות מפצה מעל ומתחת לפגם העיקרי. [ 14 ]
על פי תפקוד סטטי של עמוד השדרה המשתנה, נבדלים הדברים הבאים:
- עקמומיות מפוצה (מאוזנת), שבה הציר האנכי, העובר מקודקוד התהליך הקוצי של חוליה C7, עובר דרך הקו הבין-גלוטאלי;
- עקמומיות לא מפוצה (לא מאוזנת), שבה הציר האנכי המשתרע מקודקוד התהליך הקוצי של חוליה C7 מוסח הצידה ואינו עובר דרך הקו הבין-גלוטאלי.
על פי הסיווג הרדיולוגי, הפרעת עקמת יכולה לכלול את השלבים הבאים: [ 15 ], [ 16 ], [ 17 ]
- זווית העקמת היא 1-10°. לעמוד השדרה יש עקמומיות קלה לאורך המישור הקדמי, אסימטריה של השכמות וחגורות הכתפיים (עקמת בית חזה וצוואר) או מותניים (עקמת מותנית), אסימטריה של השרירים בגובה קשת העיוות.
- זווית העקמת היא 11-25°. העקמומיות בולטת ואינה "מסתתרת" כאשר עמוד השדרה אינו בתנוחה חופשית. ישנה קשת פיצוי קטנה וגבנון צלעי מעט בולט.
- זווית העקמת היא 26-50°. העקמומיות משמעותית במישור הקדמי. יש קשת פיצוי, בית החזה מעוות, הגבנון הצלעי בולט. יש סטייה של הגו הצידה מקשת העקמת הבסיסית. פריקת עומס עמוד השדרה נותנת תיקון קל.
- הזווית עולה על 50°. קיפוסקולוזיס יציבה, בעוצמה חדה. ישנן הפרעות באיברי הנשימה והלב. [ 18 ]
טפסים
בהתאם לאטיולוגיה של התפתחות הפתולוגיה, עקמת יכולה להיות:
- מיופתית;
- נוירוגני;
- דיספלסטי;
- צלקת;
- טְרַאוּמָטִי;
- אידיופתי.
עקמת אידיופטית מדרגה שנייה היא הפרעה, שסיבותיה נותרו לא ברורות.
עקמת דיספלסטית מדרגה שנייה נגרמת כתוצאה מהפרעה בחילוף החומרים ובאספקת הדם לרקמות החוליות והדיסקים. [ 19 ]
לפי צורת העיוות, נבדלים הדברים הבאים:
- עקמת בצורת C, בעלת קשת מעוקלת אחת;
- עקמת בצורת S בדרגה שנייה, עם שתי קשתות עקמומיות;
- עקמת בצורת Ʃ, בעלת שלוש קשתות עקמומיות.
לפי מיקום העיוות, נבדלים הדברים הבאים:
- עקמת בצד שמאל מדרגה שנייה (עם עקמומיות דומיננטית של הקשת לצד שמאל - מתרחשת בתדירות גבוהה יותר ובעלת פרוגנוזה חיובית יותר);
- עקמת בצד ימין דרגה 2 (עם עקמומיות של הקשת לצד ימין);
- עקמת צווארית-חזה עם שיא דפורמציה ברמה של Th3-Th4;
- עקמת בית חזה דרגה 2 עם שיא העיוות ברמה של Th8-Th9;
- עקמת חזה-מותנית דרגה 2 עם שיא העיוות ברמה של Th11-Th12;
- עקמת מותנית מדרגה שנייה עם שיא העיוות ברמה של L1-L2;
- לומבוסקראל עם קודקוד העיוות ברמה של L5-S1.
בהתאם לשינוי דרגת העקמומיות בהתאם לעומס על עמוד השדרה, נבדלים הדברים הבאים:
- עקמת קבועה מדרגה שנייה, המכונה גם יציבה;
- עקמת לא קבועה דרגה 2 (לא יציבה).
בהתאם למאפיינים קליניים:
- עקמת לא מתקדמת (ללא הגדלת זווית העיוות);
- עקמת מתקדמת מדרגה שנייה, המחולקת לעקמת מתקדמת לאט ולעקמת מתקדמת במהירות (עד 9° ויותר מ-10° ב-12 חודשים).
סיבוכים ותוצאות
אם העקמומיות של עמוד השדרה מתקדמת, עם הזמן היא עלולה להוביל לעיוות משני של האגן והחזה, פגיעה בתפקוד הריאתי, פתולוגיות של הלב ואיברי הבטן, והתפתחות של שינויים ניווניים-דיסטרופיים.
דפורמציה גוברת עלולה להוביל לתוצאות שליליות הבאות:
- שינויים אנטומיים ותפקודיים באיברים הפנימיים, הידרדרות בתפקוד הנשימה, הופעת אי ספיקה ריאתית, הגורמת למצב היפוקסי כרוני. [ 20 ], [ 21 ]
- התפתחות של אי ספיקת חדר ימין, הנגרמת מלחץ מוגבר במחזור הדם הריאתי, והתפתחות של תסמונת "הלב הסקולוטי". [ 22 ], [ 23 ] התסמונת מאופיינת באי ספיקת נשימה, כאבים בחזה, הכרה לקויה, עייפות מוגברת, טכיקרדיה, כאבים בעמוד השדרה, נימול, הזעות לילה, נפיחות ברגליים ושפתיים כחולות, וקור בידיים וברגליים.
- שינוי בלוקליזציה של הכליות והכבד לפי סוג הצניחה, הפרעה באיברים ובמעיים אלה. הפרעה אפשרית של המצב האורודינמי, התפתחות תהליכים דלקתיים בתחום גניטורינרי.
- תהליכים דיסטרופיים המשפיעים על דיסקים בין-חולייתיים ומפרקים סינוביאליים, מלווים בתסמונת כאב הדומה לאוסטאוכונדרוזיס עם תסמונת רדיקולרית.
- הפרעות קשות בעמוד השדרה, עוויתות, שיתוק רפוי ונגרמים כתוצאה מהפרעות במחזור הדם, זרימת הלימפה והתפתחות גודש בנוזל השדרה.
גורמים אלה יכולים בדרך כלל להוביל לתשישות כללית של הגוף ולנכות עקב הפרעות תפקודיות ואורגניות קשות.
מהי הסכנה של עקמת דרגה 2?
לא בכל המקרים עקמומיות מדרגה שנייה מחמירה ומתקדמת. אבל אם זה קורה, קיים סיכון לעיוות בית החזה, היווצרות סידור שגוי של איברים פנימיים של חלל הבטן והחזה, התפתחות הפרעות תפקודיות מצד מספר מערכות גוף בו זמנית: מערכת השתן, מערכת הנשימה, מערכת העיכול, מערכת הלב וכלי הדם.
בנוסף, פגם העקמת עצמו הוא פגם קוסמטי בולט. זה, בתורו, יכול לגרום לדיכאון ונוירוזה: אדם הופך להיות מופנם, חסר תקשורת, סוציאליזציה נפגעת, מופיעות בעיות בלימודים ובפעילות מקצועית.
אבחון עקמת מדרגה שנייה
במהלך הפגישה, הרופא מקשיב תחילה לתלונות המטופל. המטופל עשוי להצביע על כאבי גב, אי נוחות, עייפות מוגברת בעמוד השדרה. לאחר מכן, המומחה מבצע בדיקה: הרופא קובע את קיומו של עקמומיות בכל המישורים באופן ויזואלית. במקרה זה, המטופל נדרש להתפשט עד המותניים, לעמוד ישר, לאחר מכן להתכופף קדימה ולגעת ברצפה עם אצבעותיו. לאחר מכן, הרופא מעריך את הסימטריה של פלג הגוף העליון, בודק את איכות הרפלקסים, כוח השרירים ואת רוחב תנועות המפרקים. [ 24 ]
הבדיקות אינן ספציפיות וניתן לרשום אותן כמחקרים נוספים. [ 25 ]
אבחון אינסטרומנטלי מיוצג בדרך כלל על ידי ההליכים הבאים:
- סקוליומטריה – מסייעת בקביעת שינויים סיבוביים של החוליות, חישוב מידת גיבנת הצלעות, קביעת זווית העיוות. מכשיר מיוחד – סקוליומטר – משמש למחקר.
- רנטגן – מאפשר לך לראות את אזור ההפרעה, לבחון שינויים בחוליות ובדיסקים הבין-חולייתיים ולנטר את הדינמיקה של הטיפול.
- דימות ממוחשב או תהודה מגנטית מתאימות במקרה של פגיעה בו זמנית בתפקודי העצבים, או בשלב ההכנה לפני הניתוח.
צילום רנטגן כולל בדרך כלל שתי תמונות בהקרנה אחורית: אחת במצב אופקי בשכיבה על הגב, השנייה במצב אנכי. [ 26 ]
הסימנים הרדיולוגיים של שינויים סיבוביים ופיתוליים בחוליות בתמונת ההקרנה האחורית הם כדלקמן:
- התהליך הקוצי של החוליה מוזז לכיוון החלק הקעור של קשת הסקוליוטיקה;
- אורכי הזחלים הרוחביים הימניים והשמאליים שונים;
- מיקום וצורת גבעולי קשת החוליה אינם סימטריים;
- גם מיקום המפרקים הבין-חולייתיים הוא אסימטרי;
- לגוף החוליה ולחללים הבין-חולייתיים יש צורה בצורת טריז.
אם זווית העקמת אינה משתנה במצב אופקי, אנו מדברים על עקמת יציבה. אם הזווית משתנה במצב שכיבה, אז העקמת נחשבת כלא יציבה (לא קבועה, לא יציבה). [ 27 ]
אבחון דיפרנציאלי
אבחון מבדל מתבצע עם פגמים יציבתיים כגון גב כפוף, עגול או שטוח, עצם השכם מכונפת, היפר-לורדוזיס מותנית. המאפיין המבדיל העיקרי הוא נוכחות של חוליות סיבוביות ופיתוליות פתולוגיות בעקמת, והסימפטום הקליני עשוי להיות הופעת גיבנת צלעות ורכס שרירי. [ 28 ]
שיטות האבחון הבאות משמשות להבחנה:
- מחקר נוירואורתופדי;
- רדיוגרפיה עם בדיקות תפקודיות;
- בדיקת אולטרסאונד;
- אלקטרוקרדיוגרפיה, אקו לב;
- דופלרוגרפיה אולטרסאונד;
- אלקטרונוירומיוגרפיה.
למי לפנות?
יַחַס עקמת מדרגה שנייה
איזו שיטת טיפול יש להשתמש עבור עקמת עמוד שדרה בדרגה 2? זה תלוי עד כמה התהליך הפתולוגי מתקדם. בשלבים הראשוניים של ההתפתחות, עם עקמת בדרגה 1-2, לעיתים קרובות מספיק למצוא ולחסל את הגורם לעיוות. ניתן לתקן את מיקום עמוד השדרה בעזרת טיפולים ארוכים של עיסוי וטיפולי גופניים. רופאים ממליצים לחולי ילדים לשחות, לרכוב על סוסים, וגם לישון על מזרן קשיח, ולשלוט ביציבה שלהם. [ 29 ]
ניתן להמליץ על השיטות הנוספות הבאות:
- פִיסִיוֹתֶרָפִּיָה;
- טיפול ידני;
- לובשים מחוכים.
שיטות מורכבות יותר, כגון טיפול כירורגי, מוצעות בדרך כלל לחולים עם 3-4 דרגות עקמומיות, ורק אם הפתולוגיה משבשת את תפקודם של איברים ומערכות בודדים ומשפיעה לרעה על בריאותו של המטופל. הגיל המועדף ביותר לניתוח הוא 10-14 שנים. ההתערבות טראומטית למדי ומלווה בתקופת שיקום ארוכה.
קראו עוד על הטיפול בעקמת דרגה 2 במאמר זה.
מְנִיעָה
אמצעי מניעה כוללים אבחון מוקדם של עקמומיות על ידי ביצוע בדיקות רפואיות נרחבות של ילדים הלומדים בגני ילדים ובמוסדות חינוך. חשוב להסביר את הצורך באורח חיים בריא ושגרה יומיומית רציונלית. ילדים צריכים לאכול טוב כדי למנוע מחסור בוויטמינים ומינרלים בגוף.
יש צורך להבטיח פעילות גופנית מספקת במהלך היום, עם עומסים סטטיים-דינמיים נכונים על עמוד השדרה. יש להימנע משהייה ממושכת ליד השולחן: חשוב לבצע באופן קבוע חימום, הפסקות דינמיות בעבודה ובלימודים בערך כל 20 דקות. הליכות סדירות ובילוי פעיל אינם פחות חשובים.
מקום העבודה של אדם צריך להיות מאורגן כראוי ובעל תאורה מספקת. גם אזור השינה צריך להיות "נכון": המיטה צריכה להיות חצי קשיחה, הכרית צריכה להיות אורתופדית, עם פריקה מספקת של אזור עמוד השדרה הצווארי-חזי.
אסור לשכוח את היציבה, שהיא הבסיס למיקום נכון של עמוד השדרה. יש צורך להסביר לילד כמה חשוב לא להתכופף ולהחזיק את הגב. דווקא בילדות נוצר מעין "זיכרון שרירים" של שרירי הפרה-ורטברליים, התורם למיקום תקין של עמוד השדרה לאורך כל היום.
תַחֲזִית
נתוני הפרוגנוזה לחייו של אדם עם עקמת מדרגה שנייה נחשבים חיוביים. אם מדובר במהלך פתולוגי מתקדם וחמור, אז עם הזמן עשויה להתעורר שאלת הקצאת נכות, הגבלת יכולת העבודה וצמצום האפשרויות בבחירה מקצועית. מתעוררים קשיים בהסתגלות המטופל לחברה.
איכות הפרוגנוזה תלויה במידה רבה במהלך תהליך העקמת. אם הוא אינו מתקדם, או מתקדם באיטיות, ניתן לעיתים קרובות לתקן את העקמת באמצעות טיפול שמרני, ובכך למנוע התפתחות סיבוכים בתפקוד מערכות הנשימה והלב וכלי הדם. אם הפתולוגיה מתקדמת במהירות ואינה מגיבה היטב לטיפול שמרני, ניתן להשתמש בטיפול אינטנסיבי במחוך או אפילו בניתוח. [ 30 ]
באופן כללי, מקובל בדרך כלל שעקמת בדרגה 2 מגיבה היטב לטיפול בתנאים מסוימים:
- היעדר נטייה תורשתית;
- התפתחות גופנית נאותה של המטופל;
- מוטיבציה מספקת לריפוי.
עם זאת, במקרים רבים ההפרעה נשארת עם אדם לכל החיים: לא מתקדמת, או מתקדמת באיטיות לאורך החיים.
עקמת בדרגה שנייה והצבא
עקמת מדרגה שנייה עם עיוות בעמוד השדרה בטווח של 11-17 מעלות בדרך כלל אינה מהווה עילה מספקת לפטור משירות צבאי. עם זאת, יש לקחת בחשבון מספר נקודות. לפיכך, אם העקמומיות בעמוד השדרה החזי מתוקנת, נצפות ליקויים מוטוריים קלים, אזי האדם עשוי להיות מוכר ככשיר עם הגבלות לשירות צבאי דחוף או קבלני. ההחלטה הסופית מתקבלת על ידי הוועדה הרפואית הצבאית.
פטור מלא או דחייה משירות יינתנו רק במקרים הבאים:
- אדם סובל מהפרעות מתמשכות במערכת השרירים והשלד לאחר מספר שעות של עמידה על רגליו או הליכה איטית;
- האמפליטודה המוטורית נפגעת באופן ניכר והיא בעלת אופי כרוני;
- ישנן הפרעות תנועה על רקע היעדר רפלקס גידים וירידה ברגישות;
- נצפית ירידה בכוח השרירים בקבוצת שרירים מסוימת, עם פיצוי על חשבון קבוצות שרירים אחרות.
קבוצת בריאות לעקמת דרגה 2
המסקנה לגבי לאיזו קבוצת בריאות לשייך ילד מתקבלת על סמך המלצות של מספר מומחים רפואיים בו זמנית: רופא ילדים, מנתח, רופא עיניים, רופא אף אוזן גרון, רופא שיניים, נוירולוג.
ככלל, ילדים בריאים נכללים בקבוצת הבריאות הראשונה. ייתכן שיש להם הפרעות מורפולוגיות קלות שאינן משפיעות על בריאותם הכללית ואינן דורשות תיקון רפואי. ילדים כאלה יכולים לבצע את כל העומסים המותרים במהלך שיעורי אימון גופני.
קבוצת הבריאות השנייה כוללת ילדים עם הפרעות קלות ללא פתולוגיות כרוניות. לדוגמה, זה כולל ילדים הסובלים מעודף משקל, נמוכים, חולים לעתים קרובות, או שעברו לאחרונה פציעות או ניתוחים.
קבוצת הבריאות השלישית כוללת ילדים עם פתולוגיות כרוניות, כולל דלקת קיבה, אסתמה של הסימפונות, מחלות לב וכלי דם. קבוצה זו עשויה לכלול גם חולים עם עקמת דרגה 2: משמעות הדבר היא שילדים כאלה אינם יכולים לקפוץ, לרוץ למרחקים ארוכים או לאמץ את גבם. עם זאת, מומלץ לבחור באופן אישי את התרגילים והאימונים. במקרים מסוימים, קבוצת בריאות כזו או אחרת מוקצית באופן זמני, ומשתנה ככל שההפרעה מתוקנת או מחמירה.
עקמת דרגה 2 ומוגבלות
נכות אינה מוקצית לחולים ללא קשר למידת העקמת:
- אם הפעילות המקצועית ותנאי העבודה אינם משפיעים על מהלך הפתולוגיה;
- אם אין סימנים של אי ספיקת נשימה מעל שלב 1;
- אם אין החמרה של כאב ותסמינים נוירולוגיים;
- אם ההפרעה הסטטית-דינמית היא מינורית.
מומלץ למטופל לשנות את עיסוקו אם העבודה כרוכה בעבודה פיזית כבדה או בינונית, אם תהליך העבודה דורש תנוחת גוף מאולצת, כיפוף תכוף, רעידות או תנוחה אנכית ממושכת.
המטופל מופנה לוועדה אם:
- ישנן התוויות נגד מוחלטות לפעילות עבודה;
- הסיכון לפתח סיבוכים עולה, כולל אי ספיקת נשימה בדרגה 2 לפחות;
- ישנן החמרות סדירות של כאב עם תסמינים נוירולוגיים.
ככלל, עקמת דרגה 2 ברוב המכריע של המקרים אינה מהווה אינדיקציה להקצאת נכות, שכן בשלב פתולוגי זה המגבלות של ניידות עמוד השדרה אינן משמעותיות.

