המומחה הרפואי של המאמר
פרסומים חדשים
אפילפסיה קריפטוגנית עם התקפים אצל מבוגרים
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
על פי הסיווג הבינלאומי שהיה בתוקף עד השנה שעברה, הובחנו אפילפסיה סימפטומטית או משנית, הנגרמת מנזק למבני המוח, אפילפסיה אידיופטית, ראשונית (מחלה עצמאית, ככל הנראה תורשתית) ואפילפסיה קריפטוגנית. האפשרות האחרונה פירושה שאבחון מודרני לא קבע סיבות להתקפים אפילפטיים תקופתיים, וגם נטייה תורשתית לא אותרה. עצם המושג "קריפטוגני" מתורגם מיוונית כ"מקור לא ידוע" (קריפטוס - סוד, סוד, גנוס - נוצר).
המדע אינו עומד במקום, וייתכן שבקרוב יתברר מקורם של התקפים אפילפטיים תקופתיים בעלי אטיולוגיה לא ידועה. מומחים מציעים כי אפילפסיה קריפטוגנית היא מחלה סימפטומטית משנית, שאת מקורה לא ניתן לקבוע ברמת האבחון הנוכחית.
אֶפִּידֶמִיוֹלוֹגִיָה
אפילפסיה ותסמונות אפילפטיות הן פתולוגיות נוירולוגיות שכיחות מאוד, שלעתים קרובות מובילות לתוצאות חמורות. ביטוי של התקפים אפילפטיים יכול להופיע אצל אנשים מכל מין ובכל גיל. ההערכה היא שכ-5% מאוכלוסיית העולם חוותה לפחות התקף אחד בחייה.
בכל שנה, אפילפסיה או תסמונת אפילפטית מאובחנת בממוצע בכל 30-50 איש מתוך 100 אלף איש החיים על פני כדור הארץ. לרוב, התקפים אפילפטיים מתרחשים אצל תינוקות (בין 100 ל-233 מקרים לכל 100 אלף איש). שיא הביטוי נופל בתקופה הפרינטלית, ואז שיעור ההיארעות יורד כמעט בחצי. השיעורים הנמוכים ביותר הם בקרב אנשים בגילאי 25 עד 55 - כ-20-30 מקרים לכל 100 אלף איש. לאחר מכן הסבירות להתקפים אפילפטיים עולה ומגיל 70 שיעור ההיארעות הוא 150 מקרים או יותר לכל 100 אלף איש.
הגורמים לאפילפסיה ידועים בכ-40% מהמקרים, כך שמחלה שאטיולוגיה לא ידועה אינה נדירה. עוויתות תינוקות (תסמונת ווסט), שהיא אפילפסיה קריפטוגנית, מאובחנת אצל ילדים בני ארבעה עד שישה חודשים, כאשר ילד אחד עם אבחנה כזו מופיע בממוצע מתוך 3,200 תינוקות.
גורם ל אפילפסיה קריפטוגנית
הבסיס לאבחון אפילפסיה הם התקפים תקופתיים, שסיבתם היא פריקה חשמלית חזקה באופן חריג, שהיא תוצאה של סנכרון פעילות תאי המוח בכל טווחי התדרים, המתבטאת חיצונית בהופעת תסמינים חושיים-מוטוריים, נוירולוגיים ומנטליים.
כדי שיתרחש התקף אפילפטי, חייבים להיות נוכחים נוירונים אפילפטיים, המאופיינים בחוסר יציבות של פוטנציאל המנוחה (ההבדל בפוטנציאלים של תא לא מעורר בצדדים הפנימיים והחיצוניים של הממברנה שלו). כתוצאה מכך, לפוטנציאל הפעולה של נוירון אפילפטי מעורר יש משרעת, משך ותדירות גבוהים משמעותית מהרגיל, מה שמוביל להתפתחות התקף אפילפטי. ההערכה היא שהתקפים מתרחשים אצל אנשים עם נטייה תורשתית לתזוזות כאלה, כלומר, קבוצות של נוירונים אפילפטיים המסוגלים לסנכרן את פעילותם. מוקדים אפילפטיים נוצרים גם באזורים במוח עם מבנה שונה עקב פציעות, זיהומים, שיכרון והתפתחות גידולים.
לכן, בחולים שאובחנו כסובלים מאפילפסיה קריפטוגנית, שיטות הדמיה נוירו מודרניות אינן מזהות חריגות במבנה החומר המוחי, ואין אפילפטיה בהיסטוריה המשפחתית. אף על פי כן, חולים חווים התקפים אפילפטיים מסוגים שונים שקשה לטפל בהם (אולי דווקא משום שסיבתם אינה ברורה).
בהתאם לכך, גורמי הסיכון הידועים להופעת התקפים אפילפטיים - גנטיקה, שיבוש מבנה המוח, תהליכים מטבוליים ברקמותיו, השלכות של פגיעות ראש או תהליכים זיהומיים - אינם מתגלים במהלך בדיקות וסקרים.
על פי הסיווג החדש של אפילפסיות משנת 2017, מובחנות שש קטגוריות אטיולוגיות של המחלה. במקום סימפטומטי, מומלץ כיום לקבוע את סוג האפילפסיה לפי הגורם שנקבע: מבנית, זיהומית, מטבולית, חיסונית או שילוב שלהן. אפילפסיה אידיופטית הניחה נוכחות של נטייה תורשתית וכעת נקראת גנטית. המונח "קריפטוגני" הוחלף ב"גורם אטיולוגי לא ידוע", מה שהבהיר את משמעות הניסוח, אך לא השתנה.
הפתוגנזה של אפילפסיה היא ככל הנראה כדלקמן: היווצרות מוקד אפילפטי, כלומר קהילה של נוירונים עם אלקטרוגנזה לקויה → יצירת מערכות אפילפטיות במוח (עם שחרור מוגזם של מתווכים מעוררים, מתחיל "מפל גלוטמט", המשפיע על כל הנוירונים החדשים ותורם להיווצרות מוקדים חדשים של אפילפטוגנזה) → היווצרות קשרים בין-עצביים פתולוגיים → מתרחשת הכללה של אפילפסיה.
ההשערה העיקרית לגבי מנגנון התפתחות האפילפסיה היא ההנחה שהתהליך הפתולוגי מופעל על ידי הפרה של שיווי המשקל בין נוירוטרנסמיטרים מעוררים (גלוטמט, אספרטט) לבין אלו האחראים על תהליכי עיכוב (חומצה γ-אמינובוטירית, טאורין, גליצין, נוראפינפרין, דופמין, סרוטונין). מה בדיוק מפר את שיווי המשקל הזה במקרה שלנו נותר לא ידוע. עם זאת, כתוצאה מכך, קרומי התא של הנוירונים סובלים, הקינטיקה של זרימת היונים מופרעת - משאבות יונים מושבתות, ולהפך, תעלות יונים מופעלות, הריכוז התוך תאי של יונים טעונים חיובית של אשלגן, נתרן וכלור מופרע. חילוף יונים פתולוגי דרך ממברנות פגומות קובע שינויים ברמת זרימת הדם המוחית. תפקוד לקוי של קולטני גלוטמט וייצור נוגדנים עצמיים אליהם גורמים להתקפים אפילפטיים. פריקות עצביות חוזרות ונשנות, בעוצמה מוגזמת, המתממשות בצורה של התקפים אפילפטיים, מובילות להפרעות עמוקות בתהליכים מטבוליים בתאי חומר המוח ומעוררות את התפתחות ההתקף הבא.
הספציפיות של תהליך זה טמונה באגרסיביות של הנוירונים במוקד האפילפטי ביחס לאזורים שעדיין לא השתנו במוח, מה שמאפשר להם להשתלט על אזורים חדשים. יצירת מערכות אפילפטיות מתרחשת בתהליך של יצירת קשרים פתולוגיים בין המוקד האפילפטי לבין הרכיבים המבניים של המוח המסוגלים להפעיל את מנגנון התפתחות האפילפסיה. מבנים כאלה כוללים: התלמוס, המערכת הלימבית, היווצרות הרשתית של החלק האמצעי של גזע המוח. הקשרים הנובעים מהמוח הקטן, הגרעין הזנבי של תת-הקורטקס, קליפת המוח האורביטלית הקדמית, לעומת זאת, מאטים את התפתחות האפילפסיה.
בתהליך התפתחות המחלה נוצרת מערכת פתולוגית סגורה - מוח אפילפטי. היווצרותו מסתיימת בהפרעה בחילוף החומרים התאי ובאינטראקציה של נוירוטרנסמיטרים, במחזור הדם המוחי, באטרופיה גוברת של רקמות וכלי דם מוחיים, ובהפעלה של תהליכים אוטואימוניים מוחיים ספציפיים.
תסמינים אפילפסיה קריפטוגנית
הביטוי הקליני העיקרי של מחלה זו הוא התקף אפילפטי. אפילפסיה נחשדת כאשר לחולה היו לפחות שני התקפי אפילפטיה רפלקסיים (לא מעוררים), שביטוייהם מגוונים מאוד. לדוגמה, התקפים דמויי אפילפסיה הנגרמים מחום גבוה ואינם מתרחשים במצב תקין אינם אפילפסיה.
חולים עם אפילפסיה קריפטוגנית עשויים לחוות התקפים מסוגים שונים, ובתדירות גבוהה למדי.
הסימנים הראשונים להתפתחות המחלה (לפני הופעת התקפים אפילפטיים מלאים) עשויים להישאר בלתי מורגשים. קבוצת הסיכון כוללת אנשים שסבלו מהתקפי חום בילדות המוקדמת, עם מסקנה לגבי מוכנות מוגברת להתקפים. בתקופה הקדם-מוקדמת, ניתן להבחין בהפרעות שינה, עצבנות מוגברת וחוסר יציבות רגשית.
בנוסף, התקפים לא תמיד מתרחשים בצורה הקלאסית המוכללת עם נפילות, עוויתות ואובדן הכרה.
לעיתים הסימנים המוקדמים היחידים הם הפרעות דיבור, המטופל בהכרה אך אינו מדבר או עונה על שאלות, או התקפי עילפון קצרים תקופתיים. זה לא נמשך זמן רב - כמה דקות, כך שזה לא מורגש.
התקפים מוקדיים פשוטים או חלקיים (מקומיים, מוגבלים) מתרחשים ביתר קלות, כאשר ביטוייהם תלויים במיקום המוקד האפילפטי. המטופל אינו מאבד את הכרתו במהלך ההתקף.
במהלך התקף מוטורי פשוט, ניתן להבחין בטיקים, עוויתות בגפיים, התכווצויות שרירים, תנועות סיבוביות של פלג הגוף העליון והראש. המטופל עשוי להשמיע קולות לא ברורים או להישאר בשקט, לא לענות על שאלות, למצמץ את שפתיו, ללקק את שפתיו ולבצע תנועות לעיסה.
התקפים חושיים פשוטים מאופיינים בפרשתזיה - נימול בחלקים שונים של הגוף, תחושות טעם או ריח חריגות, בדרך כלל לא נעימות; הפרעות ראייה - הבזקי אור, רשת, כתמים מול העיניים, ראייה מנהרתית.
התקפי צמחייה מתבטאים בחיוורון פתאומי או היפרמיה של העור, עלייה בקצב הלב, קפיצות בלחץ הדם, התכווצות או הרחבה של האישונים, אי נוחות באזור הבטן עד כאב והקאות.
התקפים נפשיים מתבטאים בדה-ריאליזציה/דה-פרסונליזציה, התקפי פאניקה. ככלל, הם סימנים מקדימים להתקפים מוקדיים מורכבים, שכבר מלווים בתודעה לקויה. המטופל מבין שהוא חווה התקף, אך אינו יכול לפנות לעזרה. האירועים שקרו לו במהלך ההתקף נמחקים מזיכרונו של המטופל. התפקודים הקוגניטיביים של האדם נפגעים - מופיעה תחושה של חוסר מציאות של מה שקורה, שינויים חדשים בתוך עצמו.
התקפים מוקדיים עם הכללה לאחר מכן מתחילים כפשוטים (מורכבים), והופכים להתקפי טוני-קלוניים כלליים. הם נמשכים כשלוש דקות והופכים לשינה עמוקה.
התקפים כלליים מתרחשים בצורה חמורה יותר ומחולקים ל:
- טוני-קלוני, המתרחש ברצף הבא: המטופל מאבד את הכרתו, נופל, גופו מתכופף ונמתח בקשת, מתחילה עוויתות שרירים בכל הגוף; עיניו של המטופל מתגלגלות לאחור, אישוניו מורחבים ברגע זה; המטופל צורח, מכחיל כתוצאה מהפסקת נשימה למשך מספר שניות, נצפית ריור מוקצף (הקצף עשוי לקבל גוון ורדרד עקב נוכחות דם בו, דבר המצביע על נשיכת הלשון או הלחי); לעיתים מתרחשת התרוקנות לא רצונית של שלפוחית השתן;
- התקפים מיוקלוניים נראים כמו עוויתות שרירים לסירוגין (קצביות ואריתמיות) למשך מספר שניות בכל הגוף או באזורים מסוימים בגוף, הנראות כמו נפנוף גפיים, כריעה, הידוק ידיים לאגרופים ותנועות מונוטוניות אחרות; התודעה, במיוחד בהתקפים מוקדיים, נשמרת (סוג זה נצפה לעתים קרובות יותר בילדות);
- היעדרויות - התקפים לא עוויתיים עם אובדן הכרה לטווח קצר (5-20 שניות), המתבטא בכך שאדם קופא בעיניים פקוחות וחסרות הבעה ואינו מגיב לגירויים, בדרך כלל אינו נופל, עם התעוררותו, ממשיך בפעילות המופרעת ואינו זוכר את ההתקף;
- היעדרויות אטיפיות מלוות בנפילות, התרוקנות לא רצונית של שלפוחית השתן, נמשכות זמן רב יותר ומתרחשות בצורות חמורות של המחלה, בשילוב עם פיגור שכלי ותסמינים אחרים של הפרעות נפשיות;
- התקפים אטוניים (אקינטיים) - המטופל נופל בחדות כתוצאה מאובדן טונוס שרירים (באפילפסיות מוקדיות - תיתכן אטוניה של קבוצות שרירים בודדות: פנים - צניחת הלסת התחתונה, צוואר הרחם - המטופל יושב או עומד כשראשו תלוי), משך ההתקף אינו עולה על דקה אחת; אטוניה בהיעדרויות מתרחשת בהדרגה - המטופל שוקע באיטיות, בהתקפים אטוניים בודדים - נופל בחדות.
בתקופה שלאחר ההתקף, המטופל עייף ומעוכב; אם לא מפריעים לו, הוא נרדם (במיוחד לאחר התקפים כלליים).
סוגי אפילפסיה תואמים לסוגי התקפים. התקפים מוקדיים (חלקיים) מתפתחים במוקד אפילפטי מקומי, כאשר פריקה עוצמתית באופן חריג נתקלת בהתנגדות באזורים סמוכים ונכבית מבלי להתפשט לחלקים אחרים של המוח. במקרים כאלה מאובחנת אפילפסיה מוקדית קריפטוגנית.
המהלך הקליני של המחלה עם מוקד אפילפטי מוגבל (צורה מוקדית) נקבע על פי מיקומה.
לרוב, נצפית פגיעה באזור הטמפורלי. מהלך צורה זו הוא פרוגרסיבי, התקפים לרוב מסוג מעורב, ונמשכים מספר דקות. אפילפסיה טמפורלית קריפטוגנית מחוץ להתקפים מתבטאת בכאבי ראש, סחרחורת מתמדת ובחילה. חולים עם צורת לוקליזציה זו מתלוננים על מתן שתן תכוף. לפני ההתקף, החולים חשים אאורה-מבשר.
הנגע עשוי להיות ממוקם באונה המצחית של המוח. ההתקפים מאופיינים בפתאומיות ללא הילה פרודרומלית. לחולה יש עוויתות ראש, עיניים מתגלגלות מתחת למצח ולצד, תנועות אוטומטיות ומורכבות למדי אופייניות. החולה עלול לאבד את הכרתו, ליפול ולחוות התכווצויות שרירים טוניות-קלוניות בכל הגוף. עם לוקליזציה זו, נצפית סדרה של התקפים קצרי טווח, לעיתים עם מעבר להפרעה כללית ו/או סטטוס אפילפטי. הם יכולים להתחיל לא רק במהלך ערות היום, אלא גם במהלך שנת לילה. אפילפסיה חזיתית קריפטוגנית, המתפתחת, גורמת להפרעות נפשיות (חשיבה אלימה, דה-ריאליזציה) ולמערכת העצבים האוטונומית.
התקפים חושיים (תחושת אוויר חם הנע על פני העור, נגיעות קלות) בשילוב עם עוויתות עוויתיות של חלקי גוף, הפרעות דיבור ומוטוריות, אטוניה, מלווים בדליפת שתן.
לוקליזציה של המוקד האפילפטי באזור האורביטלי-פרונטלי מתבטאת בהזיות ריח, ריור יתר, אי נוחות אפיגסטרית, כמו גם הפרעות דיבור, שיעול ובצקת גרון.
אם היפראקטיביות חשמלית מתפשטת לכל חלקי המוח, מתפתח התקף כללי. במקרה זה, המטופל מאובחן כסובל מאפילפסיה כללית קריפטוגנית. במקרה זה, ההתקפים מאופיינים בעוצמה, אובדן הכרה ומסתיימים בשינה ממושכת. עם ההתעוררות, המטופלים מתלוננים על כאבי ראש, תופעות ראייה, עייפות וריקנות.
ישנו גם סוג משולב (כאשר מתרחשים גם התקפים מוקדיים וגם התקפים כלליים) וסוג לא ידוע של אפילפסיה.
אפילפסיה קריפטוגנית אצל מבוגרים נחשבת, ולא בכדי, משנית עם גורם אטיולוגי לא מוגדר. היא מאופיינת בהתקפים פתאומיים. מלבד התסמינים הקליניים, לחולי אפילפטיקה יש נפש לא יציבה, מזג נפיץ ונטייה לתוקפנות. המחלה מתחילה בדרך כלל בביטויים של צורה מוקדית כלשהי. ככל שהמחלה מתקדמת, הנגעים מתפשטים לחלקים אחרים של המוח; השלב המתקדם מאופיין בהידרדרות אישית ובסטיות נפשיות בולטות, והמטופל הופך להיות בעל הסתגלות חברתית לקויה.
למחלה מהלך פרוגרסיבי והתסמינים הקליניים של אפילפסיה משתנים בהתאם לשלב התפתחות האפילפסיה (מידת השכיחות של המוקד האפילפטי).
סיבוכים ותוצאות
אפילו במקרים קלים של אפילפסיה מוקדית עם התקפים בודדים ונדירים, סיבי העצבים ניזוקים. למחלה מהלך פרוגרסיבי, כאשר התקף אחד מגביר את הסבירות להתקף הבא, ואזור הנזק המוחי מתרחב.
להתקפי מוח תכופים ובאופן כללי יש השפעה הרסנית על רקמת המוח ויכולים להתפתח למצב אפילפטי עם סבירות גבוהה לתוצאה קטלנית. קיים גם סיכון לבצקת מוחית.
סיבוכים והשלכות תלויים במידת הנזק למבני המוח, בחומרתם ובתדירותם של התקפים, במחלות נלוות, בנוכחות הרגלים רעים, בגיל, בהתאמת טקטיקות הטיפול ואמצעי השיקום שנבחרו, ובגישה האחראית לטיפול בחולה עצמו.
בכל גיל, פציעות בדרגות חומרה שונות עלולות להתרחש במהלך נפילות. ריור יתר ונטייה להקאה במהלך התקף מגבירים את הסיכון לחדירת חומרים נוזליים למערכת הנשימה ולהתפתחות דלקת ריאות שאיפה.
בילדות, ישנה חוסר יציבות בהתפתחות הנפשית והפיזית. יכולות קוגניטיביות לעיתים קרובות נפגעות.
המצב הפסיכו-רגשי אינו יציב - ילדים עצבניים, גחמניים, לעתים קרובות תוקפניים או אדישים, הם חסרי שליטה עצמית, והם מסתגלים בצורה גרועה לקבוצה.
אצל מבוגרים, סיכונים אלה מחמירים עקב פציעות בעת ביצוע עבודה הדורשת תשומת לב מוגברת. במהלך התקפים, הלשון או הלחי ננשכות.
לחולי אפילפטיה יש סיכון מוגבר לפתח דיכאון, הפרעות נפשיות ובעיות הסתגלות חברתית. אנשים הסובלים מאפילפסיה מוגבלים בפעילות גופנית ובבחירת מקצוע.
אבחון אפילפסיה קריפטוגנית
באבחון אפילפסיה, נעשה שימוש בשיטות רבות ושונות כדי לסייע בהבדלת מחלה זו מפתולוגיות נוירולוגיות אחרות.
ראשית, על הרופא להקשיב לתלונות המטופל או הוריו, אם מדובר בילד. נערכת אנמנזה של המחלה - פרטי הביטוי, מאפייני המחלה (תדירות התקפים, עילפון, אופי העוויתות וניואנסים אחרים), משך המחלה, נוכחות מחלות דומות בקרב קרובי משפחתו של המטופל. סקר זה מאפשר לנו להניח את סוג האפילפסיה ואת מיקום המוקד האפילפטי.
בדיקות דם ושתן נקבעות כדי להעריך את המצב הכללי של הגוף, נוכחות גורמים כגון זיהומים, שכרות, הפרעות ביוכימיות, ולקבוע נוכחות של מוטציות גנטיות אצל המטופל.
בדיקות נוירופסיכולוגיות מבוצעות כדי להעריך יכולות קוגניטיביות ומצב רגשי. ניטור תקופתי מאפשר להעריך את השפעת המחלה על מערכת העצבים והנפש, וגם מסייע בקביעת סוג האפילפסיה.
עם זאת, קודם כל, מדובר באבחון אינסטרומנטלי, שבזכותו ניתן להעריך את עוצמת הפעילות החשמלית של אזורי המוח (אלקטרואנצפלוגרפיה), את נוכחותם של מומים בכלי הדם, גידולים, הפרעות מטבוליות וכו' באזוריה.
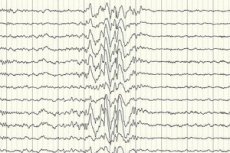
אלקטרואנצפלוגרפיה (EEG) היא שיטת האבחון העיקרית, שכן היא מראה סטיות מהנורמה בעוצמת גלי המוח גם מחוץ להתקף - מוכנות מוגברת להתקף של אזורים מסוימים או של המוח כולו. דפוס ה-EEG של אפילפסיה חלקית קריפטוגנית הוא גלי דוקרניים או פעילות גלים איטיים מתמשכת בחלקים מסוימים של המוח. באמצעות מחקר זה, ניתן לקבוע את סוג האפילפסיה על סמך הספציפיות של האלקטרואנצפלוגרמה. לדוגמה, תסמונת ווסט מאופיינת בגלים איטיים אריתמיים לא סדירים, כמעט ולא מסונכרנים, עם משרעת גבוהה במיוחד ופריקות דוקרניות. ברוב המקרים של תסמונת לנוקס-גסטו, האלקטרואנצפלוגרמה במהלך ערות מגלה פעילות גלים דוקרניים איטיים כללית לא סדירה בתדר של 1.5-2.5 הרץ, לעתים קרובות עם אסימטריה במשרעת. במהלך מנוחת לילה, תסמונת זו מאופיינת ברישום פריקות קצביות מהירות בתדר של כ-10 הרץ.
במקרה של אפילפסיה קריפטוגנית, זוהי הדרך היחידה לאשר את קיומה. למרות שישנם מקרים בהם אפילו מיד לאחר התקף, ה-EEG אינו רושם שינויים בצורת גלי המוח. זה עשוי להיות סימן לכך שמתרחשים שינויים בפעילות החשמלית במבנים העמוקים של המוח. שינויים ב-EEG עשויים להופיע גם אצל חולים ללא אפילפסיה.
שיטות מודרניות של נוירו-ויזואליזציה משמשות בהכרח - טומוגרפיה ממוחשבת, תהודה, טומוגרפיה של פליטת פוזיטרונים. אבחון אינסטרומנטלי זה מאפשר להעריך שינויים במבנה החומר המוחי עקב פציעות, אנומליות מולדות, מחלות, שיכרון, לאתר גידולים וכו'. טומוגרפיה של פליטת פוזיטרונים, המכונה גם MRI תפקודי, מסייעת בזיהוי לא רק הפרעות מבניות, אלא גם הפרעות תפקודיות.
ניתן לזהות מוקדים עמוקים יותר של פעילות חשמלית חריגה באמצעות טומוגרפיה ממוחשבת של פליטת פוטון יחיד, וספקטרוסקופיית תהודה יכולה לזהות הפרעות בתהליכים ביוכימיים ברקמת המוח.
שיטת אבחון ניסיונית ולא נפוצה היא מגנטואנצפלוגרפיה, אשר מקליטה גלים מגנטיים הנפלטים מנוירונים במוח. היא מאפשרת לנו לחקור את המבנים העמוקים ביותר של המוח, שאינם נגישים באמצעות אלקטרואנצפלוגרפיה.
אבחון דיפרנציאלי
אבחון דיפרנציאלי מבוצע לאחר ביצוע המחקרים המקיפים ביותר. אבחון אפילפסיה קריפטוגנית נעשה על ידי שלילת סוגים וסיבות אחרים להתקפים אפילפטיים שזוהו במהלך תהליך האבחון, כמו גם נטייה תורשתית.
לא לכל המוסדות הרפואיים יש את אותו פוטנציאל אבחוני, ולכן אבחון כזה דורש מחקר אבחוני נוסף ברמה גבוהה יותר.
יַחַס אפילפסיה קריפטוגנית
אין שיטה אחת לטיפול באפילפסיה, אולם פותחו סטנדרטים ברורים אשר פועלים לפיה על מנת לשפר את איכות הטיפול ואת חייהם של החולים.
מְנִיעָה
מאחר שהגורמים לסוג מסוים זה של אפילפסיה לא נקבעו, אמצעי מניעה מתמקדים באופן כללי. אורח חיים בריא - היעדר הרגלים רעים, תזונה טובה, פעילות גופנית מספקים חסינות טובה ומונעים התפתחות זיהומים.
תשומת לב רבה לבריאותך, בדיקה וטיפול בזמן במחלות ופציעות מגדילים גם הם את הסיכוי להימנע ממחלה זו.
תַחֲזִית
אפילפסיה קריפטוגנית מתבטאת בכל גיל ואינה בעלת מכלול תסמינים ספציפי, אך מתבטאת בצורה מגוונת מאוד - אפשריים סוגים שונים של התקפים וסוגי תסמונות. נכון להיום, אין שיטה אחת לריפוי מלא של אפילפסיה, אך טיפול אנטי-אפילפטי מסייע ב-60-80% מהמקרים של כל סוגי המחלות.
בממוצע, המחלה נמשכת 10 שנים, ולאחר מכן ההתקפים עשויים להיפסק. עם זאת, 20 עד 40% מהחולים סובלים מאפילפסיה לאורך כל חייהם. כשליש מכלל החולים עם כל סוג של אפילפסיה מתים מסיבות הקשורות אליה.
לדוגמה, לצורות קריפטוגניות של תסמונת ווסט יש פרוגנוזה שלילית. ברוב המקרים, הן מתפתחות לתסמונת לנוקס-גסטו, שצורותיה הקלות ניתנות לשליטה תרופתית, בעוד שצורות כלליות עם התקפים תכופים וחמורים יכולות להישאר לכל החיים ולהיות מלוות בהידרדרות אינטלקטואלית חמורה.
באופן כללי, הפרוגנוזה תלויה במידה רבה בזמן תחילת הטיפול; כאשר הוא מתחיל בשלבים המוקדמים, הפרוגנוזה חיובית יותר.
אפילפסיה יכולה לגרום לנכות לכל החיים. אם אדם מפתח הפרעה בריאותית מתמשכת כתוצאה מהמחלה, המובילה למגבלה בפעילויות החיים, הדבר נקבע על ידי בדיקה רפואית וחברתית. כמו כן, מתקבלת החלטה לגבי שיוך קבוצת נכות ספציפית. עליך לפנות תחילה לרופא המטפל בנושא זה, אשר יציג את המטופל בפני הוועדה.


 [
[