המומחה הרפואי של המאמר
פרסומים חדשים
ניתוח אוסטאוכונדריטיס.
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
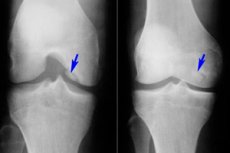
מבין המחלות הרבות של מערכת השרירים והשלד, אוסטאוכונדריטיס דיסקאנס היא נדירה יחסית - מחלה שהיא צורה מוגבלת של נמק אספטי של לוחית העצם התת-סחוסית. הפתולוגיה מאופיינת בהפרדה של אלמנט סחוס קטן מהעצם ותזוזה שלו לחלל המפרק.
אוסטאוכונדריטיס דיסקאנס תוארה לראשונה במאה ה-19 על ידי ד"ר פאג'ט, מנתח ופתולוג בריטי. באותה תקופה, המחלה נקראה "נמק סמוי". הפתולוגיה קיבלה את שמה הנוכחי אוסטאוכונדריטיס דיסקאנס מעט מאוחר יותר, בסוף אותה מאה ה-19: מונח זה הוצג על ידי המנתח הגרמני פרנץ קניג.
המחלה פוגעת לרוב במפרק הברך, אך יכולה להתפתח גם במפרקים אחרים, ללא קשר לגודלם. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
אוסטאוכונדריטיס דיסקאנס מופיעה רק ב-1% ממקרי מחלות המפרקים. הפתולוגיה מאובחנת לרוב אצל גברים צעירים (בעיקר ספורטאים), אך יכולה להופיע גם אצל ילדים. היחס בין גברים לנשים החולים הוא 2:1. בערך בכל חולה רביעי, המחלה היא דו-צדדית.
אוסטאוכונדריטיס דיסקאנס פוגעת בקונדיל הפנימי של עצם הירך ב-85% מהמקרים, וכתוצאה מכך מתפתחת מחלת קניג. ב-10% מהמקרים, הקונדיל החיצוני מושפע, וב-5%, הפיקה (מתפתחת מחלת לוון). [ 2 ]
השכיחות הכוללת של הפתולוגיה היא 15-30 מקרים לכל מאה אלף תושבים. [ 3 ] טווח הגילאים הממוצע של הסובלים הוא 10-20 שנים. [ 4 ]
בילדות, הפתולוגיה מתקדמת בצורה חיובית יותר: ההחלמה מתרחשת כתוצאה מטיפול תרופתי. חולים בוגרים זקוקים לעיתים קרובות להתערבות כירורגית.
גורם ל ניתוח אוסטאוכונדריטיס
הסיבה הנפוצה ביותר לאוסטאוכונדריטיס דיסקאנס היא טראומה, פציעה, דחיסה מוגזמת. עם השפעות אלו, אספקת הדם לרקמות בתוך המפרק מתדרדרת (איסכמיה). תהליכים כאלה, בתורם, גורמים לנמק הדרגתי של שבר העצם, אשר בסופו של דבר נפרד.
הגורמים המדויקים למחלה אינם ידועים. מומחים סבורים כי הפתולוגיה היא תוצאה של מספר גורמים בו זמנית. לכן, הסיבה הסבירה ביותר היא טראומה, נזק ישיר או עקיף למפרק. גורמים נוספים עשויים לכלול:
- נטייה תורשתית;
- מחלות גנטיות;
- מאפיינים בודדים של האנטומיה;
- הפרעות מטבוליות;
- התבגרות לא תקינה של מערכת השלד.
אוסטאוכונדריטיס דיסקאנס קיים יכול להחמיר עקב עומס נוסף על המפרקים. בפרט, אנשים העוסקים באופן פעיל בספורט כמו כדורסל או כדורגל, טניס, הרמת משקולות, ביאתלון, דיפת כדור ברזל, התעמלות או היאבקות סובלים הכי הרבה מהפתולוגיה. קבוצת הסיכון כוללת גם אנשים שפעילותם המקצועית קשורה לביצוע מתמיד של אותו סוג של תנועות חוזרות ונשנות בעלות השפעה מוגזמת על תפקוד המפרקים. [ 5 ]
גורמי סיכון
מקורה של אוסטאוכונדריטיס דיסקאנס אינו מובן היטב כיום. בין הגורמים התורמים להופעתה והתפתחותה של המחלה ניתן להבחין בין הבאים:
- תהליכים נמקיים מקומיים בצלחת העצם התת-סחונדרלית;
- פגיעות חוזרות במפרקים, כולל כאלה בעלות אופי אקסוגני (פגיעות חבטות) ואנדוגניות (תסמונת ההדחה, המתפתחת עם סיבוב פנימי של המפרק, כמו גם פריקות קבועות, חוסר יציבות כרונית במפרק, פגיעות ישנות);
- פגיעה באוסיפיקציה של האנצ'ונדרל;
- מחלות אנדוקריניות;
- נטייה גנטית (פגמים אנטומיים של מבנה המפרק, אנומליות מולדות של השכבה התת-כונדרלית וכו');
- זרימת דם לא מספקת, פגיעה בטרופיזם של רקמת העצם והסחוס, הפרעות איסכמיות;
- לחץ קבוע מוגזם על המפרק.
מחברים רבים מציעים תורשה משפחתית, ואף מתארים אותה כצורה קלה של דיספלזיה שלדית עם קומה נמוכה נלווית. [ 6 ], [ 7 ] עם זאת, פטרי [8 ] ערער על הראיות לתורשה משפחתית, ודיווח על בדיקה רדיולוגית של קרובי משפחה מדרגה ראשונה ומצא רק 1.2% עם אוסטאוכונדריטיס דיסקאנס חריפה.
פתוגנזה
המנגנון הפתוגנטי של התפתחות אוסטאוכונדריטיס דיסקאנס לא נחקר מספיק עד כה. ישנן מספר תיאוריות הנחשבות על ידי מומחים כעיקריות. עם זאת, אף אחת מהן טרם אושרה רשמית. עם זאת, הבה נבחן אותן בנפרד:
- תהליך דלקתי.
מספר חוקרים תיארו שינויים דלקתיים בחומר ההיסטולוגי של חולים עם אוסטאוכונדריטיס דיסקאנס. ניתוח מיקרוסקופי מפורט גילה סימנים נמקיים, לא ספציפיים ואספטיים של דלקת, אך בחלק מהחומרים הביולוגיים שינויים כאלה עדיין נעדרו. [ 9 ]
- פגיעה טראומטית חריפה.
מקרים של התפתחות של אוסטאוכונדריטיס דיסקאנס תוארו כתוצאה מטראומה כרונית או חריפה שגרמה לתהליכים איסכמיים עם היווצרות של אלמנטים סחוסיים חופשיים.
- פציעות חוזרות ונשנות.
נזקים מיקרוסקופיים חוזרים ונשנים יכולים להפוך לגורם מעורר למחלה, האופיינית במיוחד לילדים. [ 10 ], [ 11 ]
- נטייה גנטית.
ישנן עדויות לנטייה תורשתית להתפתחות פתולוגיות מפרקים. בפרט, לחלק מהחולים היו מאפיינים אנטומיים שתרמו להופעת בעיה זו. [ 12 ]
- תהליכים איסכמיים.
התיאוריה של מעורבות של איסכמיה או הידרדרות של טרופיזם כלי דם באזור הפגוע קיימת מזה זמן רב. מקרים רבים הצביעו על ליקוי ברשת כלי הדם, הסתעפות עורקית חלשה באזור הפתולוגיה. [ 13 ], [ 14 ]
כיום, אוסטאוכונדריטיס דיסקאנס נחשבת לנגע נרכש של העצם התת-סחוסית, המאופיין בדרגות שונות של ספיגה וקיבוע של רקמת עצם עם מעורבות אפשרית של הסחוס המפרקי באמצעות היפרדות, שאינו קשור לשבר אוסטאוכונדרלי חריף של סחוס רגיל. [ 15 ]
תסמינים ניתוח אוסטאוכונדריטיס
תסמינים קליניים של אוסטאוכונדריטיס דיסקאנס אינם ספציפיים ועשויים להיות שונים בין חולים שונים. ילדים ומתבגרים מתלוננים לעיתים קרובות על כאב מפושט במפרק הפגוע: לא קבוע, לעיתים לסירוגין, חריף, מלווה בחסימת תנועה במפרק ובנפיחות שלו.
במקרה של חוסר יציבות של האלמנט המופרד, נצפית חוסר יציבות, חסימה וגריסה. במהלך הבדיקה, מגבלת העומס על המפרק הפגוע מורגשת. המישוש מלווה בכאב. מחלה ארוכת טווח יכולה להתבטא בשינויים ניווניים של השרירים המובילים.
הסימנים הראשונים של אוסטאוכונדריטיס דיסקאנס אצל מבוגרים וילדים זהים כמעט לחלוטין: בדרך כלל מדובר בכאב קל או אי נוחות, אשר גוברים עם פעילות מוטורית ועומס על המפרקים. ככל שהפתולוגיה מתקדמת, תסמונת הכאב גוברת, המפרק מתנפח, ומופיעים כאבי מישוש.
לאחר ניתוק השבר הנמקי, מופיעות תלונות על ריסוק קבוע והופעת "חסימה" מוטורית, דבר המוסבר על ידי הופעת מכשול במהלך תנועת משטחי המפרק. חסימות עלולות להתרחש - מה שנקרא "חסימה" במפרק, המתבטאת בכאב חריף וחוסר יכולת לבצע את התנועה המיועדת.
הפתולוגיה יכולה לגדול ולהחמיר במשך מספר שנים - שנתיים, שלוש, ולפעמים עשר שנים או יותר. התסמינים העיקריים יכולים להיות:
- כאב (כואב או חד); 80% מהמטופלים חווים בדרך כלל כאב קל במשך 14 חודשים בממוצע וצליעה קלה או צליעה קלה לאחר פעילות גופנית [ 16 ]
- בַּצֶקֶת;
- ריסוק מנוע;
- הגבלת יכולת מוטורית;
- נעילת מפרקים;
- צליעה גוברת (עם נזק למפרקי הגפיים התחתונות);
- תהליכים אטרופיים שריריים.
אוסטאוכונדריטיס דיסקאנס בילדים
הגורמים לאוסטאוכונדריטיס דיסקאנס בילדות אינם ברורים. עם זאת, הפרוגנוזה אצל ילדים צעירים אופטימית יותר מאשר אצל מבוגרים.
המחלה נרשמת לרוב אצל בנים בגילאי 10-15 שנים, אך המחלה יכולה להשפיע גם על ילדים בגילאי 5-9. ברוב המקרים, ההפרעה חולפת ככל שהם מתבגרים.
התסמינים העיקריים של בעיה אצל ילד:
- כאב ללא סיבה (בדרך כלל בברך), המתעצם עם פעילות גופנית;
- נפיחות וחסימה של המפרק.
תסמינים אלה דורשים אבחון דחוף - בפרט, צילום רנטגן, MRI, CT.
מהלך חיובי של אוסטאוכונדריטיס דיסקאנס אינו סיבה לא לבצע טיפול. ראשית, הרופא מייעץ למטופל להימנע לחלוטין מפעילות גופנית על הגפה הפגועה. אם המחלה משפיעה על הגפיים התחתונות, הילד מקבל קביים, שבעזרתם הוא הולך במשך מספר חודשים (בדרך כלל עד שישה חודשים). בנוסף, פיזיותרפיה וטיפול גופני כלולים.
אם אין שיפור בתוך הזמן שצוין, רק במקרה זה נקבעת התערבות כירורגית:
- כונדרופלסטיה פסיפסית ארתרוסקופית;
- אוסטאופרפורציה מחדש.
שלבים
בהתבסס על המידע שהתקבל במהלך בדיקות רנטגן, נקבעים השלבים הבאים של התהליך הפתולוגי באוסטאוכונדריטיס דיסקאנס:
- היווצרות מוקד נמק.
- שלב בלתי הפיך של הגבלת האזור הנמקי, דיסקציה.
- הפרדה לא מלאה של היסוד המוגבל נמקית.
- הפרדה מוחלטת של האלמנט הסחוסי-עצם.
בנוסף לסיווג הנ"ל, נבדלים שלבים בהתאם לתמונה האנדוסקופית של אוסטאוכונדריטיס דיסקאנס:
- שלמות הסחוס ההיאליני; רכות ונפיחות מזוהות במישוש.
- הסחוס מופרד ונקרע לאורך פריפריה של המוקד הנמקי.
- היסוד שהשתנה באופן נמקי מופרד חלקית.
- נוצר מכתש דמוי נישה באזור הפגוע, ואלמנטים תוך-מפרקיים חופשיים נמצאים.
מחלת קניג מחולקת לשלבים הבאים:
- הסחוס מתרכך מבלי לפגוע בשלמותו.
- חלק מהסחוס מופרד, יציבות נצפית.
- הסחוס הופך נמק וההמשכיות מופרעת.
- נוצר אלמנט חופשי, הממוקם בפגם שנוצר או מאחוריו.
טפסים
הפתולוגיה של אוסטאוכונדריטיס דיסקאנס מחולקת למבוגרים ולנוער (מתפתח אצל ילדים ומתבגרים).
סיווג בהתאם למיקום התהליך הפתולוגי:
- אוסטאוכונדריטיס דיסקאנס של מפרק הברך היא נמק אספטי תת-סחוסי מוגבל של פני השטח של העצם המפרקית. שכיחות המחלה היא 18-30 מקרים לכל מאה אלף חולים. האזור הסחוסי העמוס בעיקר מושפע, שהוא הקטע הצידי של הקונדיל המדיאלי של עצם הירך, ליד החריץ הבין-קונדילרי (קונדיל פנימי או חיצוני, פיקת הברך). לאוסטאוכונדריטיס דיסקאנס של הפיקה יש את הפרוגנוזה השלילית ביותר, מכיוון שקשה לטפל בה. אוסטאוכונדריטיס דיסקאנס של הקונדיל המדיאלי של עצם הירך נקראת גם מחלת קניג. [ 17 ], [ 18 ]
- אוסטאוכונדריטיס דיסקאנס של הטאלוס מופיעה אצל ילדים בגילאי 9-16 שנים והיא אוסטאוכונדרוטפיה של הטאלוס, עם נמק אספטי ונזק לסחוס המפרקי. שמות נוספים לפתולוגיה הם מחלת דיאז, או אוסטאוכונדריטיס דיסקאנס של מפרק הקרסול. האטיולוגיה של המחלה אינה ידועה. בהיעדר טיפול, נוצרים פגמים גסים של הסחוס המפרקי. [ 19 ]
- אוסטאוכונדריטיס דיסקאנס של מפרק הכתף היא נגע בראש הקונדיל ההומרלי בחלקים המרכזיים או הקדמיים. המחלה נדירה, ומופיעה בעיקר בקרב מתבגרים; היא נקראת גם מחלת פאנר. נדירים עוד יותר הם מקרים של נזק לראש הרדיוס, תהליך האולקרנון והפוסה. [ 20 ]
- אוסטאוכונדריטיס דיסקאנס של מפרק הירך משפיעה על ראש עצם הירך. למחלה עשויות להיות ביטויים קליניים ורדיולוגיים מינימליים במשך זמן רב, אך עם הזמן, שינויים בתצורת משטחי המפרק הופכים בולטים, תנועות במפרק הופכות לכואבות או חסומות. לרוב, הפתולוגיה מתחילה להתפתח בילדות.
סיבוכים ותוצאות
הסיבוך השלילי ביותר של אוסטאוכונדריטיס דיסקאנס נחשב להתפתחות של ארתרוזיס מעוותת עם חסימה מוטורית של המפרק ושיבוש ציר הגפה הפגועה.
המרכיב המכני והביולוגי המשתנה הנגרם על ידי נמק אספטי של לוחית העצם והופעת אלמנטים תוך-מפרקיים חופשיים מובילים להיווצרות ארתרוזיס מעוותת עם נזק לסחוס ההיאליני. סיבוך זה אופייני לאוסטאוכונדריטיס דיסקאנס של מפרק הברך, עצם הירך והשוקה. הסימנים הראשונים להחמרה של התהליך הפתולוגי: כאב מוגבר, צליעה (במיוחד בירידה במדרגות). מופיעות חסימות מפרקים ותחושה של גוף זר בתוך המפרק.
התקדמות הפתולוגיה מובילה לתוצאות הבאות:
- התפתחות של התכווצות והופעת קרפיטוס;
- עקמומיות של קווי המתאר של המפרקים הנגרמת כתוצאה מהפרעות ברקמת העצם ואובדן סחוס, כמו גם ניוון שרירים;
- היצרות של חלל המפרק;
- הופעת גידולי עצם לאורך קצוות הפער.
בשלבים מאוחרים יותר של המחלה, החולה מאבד את היכולת ליישר את הגפה במלואו במפרק הפגוע, וכתוצאה מכך, הגפה (במיוחד התחתונה) מעוותת. מבחינה רדיולוגית, נצפים עיוות וטרשת של משטחי המפרק, נמק תת-כונדרלי, היצרות משמעותית של חלל המפרק, גידולי עצם נרחבים ושברים תוך-מפרקיים חופשיים.
אבחון ניתוח אוסטאוכונדריטיס
אמצעי האבחון מתחילים בתשאול ובבדיקה של המטופל. אוסטאוכונדריטיס דיסקאנס מאופיינת בתלונות על כאב, חסימה במפרק, כאבי גריסה ולחיצות, טווח תנועה מוגבל. המטופל עשוי להצביע על פתולוגיות מטבוליות-דיסטרופיות קודמות, פציעות, מתן תרופות תוך-מפרקיות.
במהלך הבדיקה, הרופא מציין:
- חסימת מפרקים או הגבלת תנועה חמורה;
- קליקים, קריפיטציה.
כאבי מפרקים ועיוותים מזוהים על ידי מישוש.
בדיקות מעבדה נקבעות כחלק מבדיקה כללית ודיפרנציאלית של הגוף:
- בדיקת דם קלינית כללית עם קביעת נוסחת לויקוציטים;
- קביעת שקיעת דם;
- פיברינוגן;
- אנטי-סטרפטוליזין O;
- רמת חומצת שתן בסרום;
- חלבון C-ריאקטיבי (שיטה כמותית);
- גורם ראומטי;
- גורם אנטי-גרעיני על תאי HEp-2;
- רמת הנוגדנים לאנטיגן גרעיני הניתן לחילוץ.
אבחון מעבדתי נחוץ כדי לשלול דלקת פרקים, מחלות אוטואימוניות מערכתיות, דלקת מפרקים שגרונית, תסמונת סיוגרן וכו'.
אבחון אינסטרומנטלי מיוצג, קודם כל, על ידי הדמיית תהודה מגנטית. הוכח בניסוי כי MRI היא השיטה המועדפת ביותר לאבחון אוסטאוכונדריטיס דיסקאנס, מכיוון שהיא מאפשרת להעריך את גודל הנגע ואת מצב הסחוס והלוחית התת-סחוסית, לקבוע את היקף הבצקת במח העצם (מגביר את עוצמת האות), לזהות אלמנט חופשי במפרק ולעקוב אחר הדינמיקה של התהליך הפתולוגי. בנוסף, MRI מסייע בבחינת מצבם של מבני מפרקים אחרים: מיניסקיות, רצועות, קפלים סינוביאליים וכו'. [ 21 ]
אבחון אולטרסאונד ושיטות בדיקה אחרות אינן מספקות מידע מלא על המחלה. רנטגן קונבנציונלי וטומוגרפיה ממוחשבת אינן אינפורמטיביות בשלבים הראשונים של אוסטאוכונדריטיס דיסקאנס (2-4 שבועות). ניתן להשתמש בשיטות אלו רק כדי להבהיר נקודות מסוימות לאחר MRI.
אבחון דיפרנציאלי
פָּתוֹלוֹגִיָה |
הבדלים עיקריים מאוסטאוכונדריטיס דיסקאנס |
דלקת מפרקים ניוונית מעוותת |
אוסטאופיטים ואזורים מאובנים של רצועות מופיעים לעיתים קרובות כאלמנטים חופשיים תוך-מפרקיים. עם זאת, בדרך כלל צורתם אינה סדירה ובעלי קצוות חדים. כמו כן, אין פגם בקונדיל. |
כונדרומטוזיס |
אין מכתש אופייני באפיפיזה של עצם השוקה או עצם הירך. הגופים הכונדרומיים הם בצורת שעועית, מספרם מגיע או אף עולה על 10. |
ליפורתריטיס (מחלת הופה) |
ישנו שינוי מבני בגוף הליפידים התת-פטלר או הסופר-פטלר, שהוא דחוס ויכול לעורר סימני חנק. שיטות רנטגן ותהודה מגנטית מאפשרות אבחון דיפרנציאלי. |
שבר בתוך המפרק |
לאלמנט התוך-מפרקי המופרד ממקור טראומטי יש צורה לא סדירה, קווי מתאר לא אחידים. אין מכתש אופייני. |
פירוש שגוי ללא פתולוגיה של המפרק |
במקרים מסוימים, מומחים חסרי ניסיון טועים בטעות בין עצם הסומסואידית של גיד הגסטרוקנמיוס לבין שבר מופרד תוך-מפרקי. המכתש האופייני של הקונדיל הצידי של עצם הירך טועים לעיתים ולומן תת-סב-סונדרלי, אחד הווריאציות של המבנה האנטומי הרגיל של המפרק. |
יַחַס ניתוח אוסטאוכונדריטיס
הטיפול מכוון לשיפור הטרופיזם של אלמנטי העצם-סחוס ולקיבוע החלקים המופרדים. ארתרוסקופיה משמשת להמחשת מיקום והיקף הנזק ולקביעת מידת הניתוק. אם יעילות הטיפול השמרני מוטלת בספק בתחילה, נקבעת התערבות כירורגית.
אוסטאוכונדריטיס דיסקאנס, המלווה בתסמינים אופייניים אך אינה מציגה קרע ברור של האלמנט הסחוסי-עצם, מטופלת בשיטת האוסטאוכונדרופרפורטיבית, באמצעות חוטי קירשנר.
טיפול שמרני ישים רק בשלבים הראשוניים של אוסטאוכונדריטיס דיסקאנס. טיפול פיזיותרפי מבוצע על רקע פריקת המפרק הפגוע למשך עד שנה וחצי. במהלך תקופה זו, המטופל נאסר לחלוטין לעסוק בספורט. המטופל משתמש בקביים כדי ללכת, תוך הוצאת העומס מהגפה הפגועה. לאחר שהכאב שוכך, נקבעים תרגילים טיפוליים, הכוללים תרגילים שאינם חיזוק, כדי למנוע ניוון שרירים. [ 22 ]
תרופות
אם מתגלה תהליך דלקתי תוך-מפרקי, נקבע טיפול אנטיביוטי. הסבירות ביותר היא צפאזוליאן או גנטמיצין. ונקומיצין מתאים כאשר מתגלה סטפילוקוקוס אאורוס עמיד למתיצילין.
תרופות נוגדות דלקת שאינן סטרואידיות משמשות להקלה על כאבים. אם לחולה יש התוויות נגד לנטילת תרופות כאלה (כיב, דימום בקיבה), אז פרצטמול הופך לתרופה המועדפת. במקרה של כאב חמור, ניתן להצביע על משככי כאבים אופיואידים.
אַנְטִיבִּיוֹטִיקָה |
|
צפאזולין |
המינון היומי הממוצע הוא 1-4 גרם, בצורה של זריקות תוך ורידיות או תוך שריריות. התרופה אינה משמשת במקרה של רגישות יתר לצפלוספורין ולאנטיביוטיקה של בטא-לקטם. |
גנטמיצין |
המינון היומי הסטנדרטי של התרופה הוא 3 מ"ג/ק"ג משקל, תוך שרירי או תוך ורידי ב-2-3 זריקות. משך הטיפול הוא 7 ימים. לתרופה יש רעילות לאוזניים. |
ונקומיצין |
נקבע באופן פרטני, תוך התחשבות באינדיקציות טיפוליות. ניתן דרך הווריד בטפטוף. מתן מהיר עלול לעורר מספר תופעות לוואי, כולל הלם אנפילקטי, קוצר נשימה ואי ספיקת לב. |
משככי כאבים אופיואידים |
|
טרמדול |
מינון יחיד של התרופה (תוך ורידי או דרך הפה) הוא 50-100 מ"ג. המינון היומי המרבי האפשרי של התרופה הוא 400 מ"ג. תקופת הטיפול היא 1-3 ימים. |
טרימפרידין |
הוא מנוהל תוך שרירית, תוך ורידי בצורת תמיסה של 1%, בכמות של 1 מ"ל ליום. משך השימוש הוא 1-3 ימים. |
תרופות נוגדות דלקת לא סטרואידיות |
|
קטופרופן |
נלקח דרך הפה במינון של 200-300 מ"ג ליום ב-2-3 מנות, או ניתן תוך שרירית במינון של 100 מ"ג 1-2 פעמים ביום. תופעות לוואי אפשריות: בעיות עיכול, דלקת קיבה, פריחות עור. |
קטורולק |
מינון יחיד של התרופה הוא 10 מ"ג. המינון היומי המרבי הוא 40 מ"ג. משך הקורס אינו יכול לעלות על 5 ימים. מתן תוך שרירי או תוך ורידי במינונים מינימליים יעילים אפשרי גם כן. תופעות לוואי אפשריות: כאבי בטן, שלשולים, דלקת סטומטיטיס, כולסטזיס, כאב ראש. |
פרצטמול |
מינון של 0.5-1 גרם עד 4 פעמים ביום, למשך 3-5 ימים. התרופה נסבלת היטב וגורמת לעיתים רחוקות לתופעות לוואי. יוצא מן הכלל: אלרגיה לפרצטמול. |
טיפול פיזיותרפיה
פיזיותרפיה משמשת לרוב בשלב השיקום לאחר ניתוח לאוסטאוכונדריטיס דיסקאנס. עדיפות ניתנת להליכים הבאים:
- קריותרפיה מקומית (מהלך טיפול כולל עד 10 הליכים);
- טיפול UFO (משך הקורס - 10 ימים, הליך אחד ביום);
- טיפול מגנטי (מהלך טיפול כולל בין חמישה לעשרה מפגשים);
- טיפול UHF (7-10 מפגשים);
- טיפול בלייזר (יומי במשך שבוע).
כדי לשפר את זרימת הדם במפרק הפגוע ולמנוע ניוון שרירים, נקבעים תרגילי טיפול גופני מיוחדים:
- מתח שרירים עם עלייה הדרגתית בעצימות, הנמשך 6 שניות, עם מספר חזרות של כ-10 בכל גישה.
- כיפוף ויישור חוזרים של אצבעות הגפה, תרגילים לאימון מחזור הדם ההיקפי (הורדה והרמה של הגפיים).
- תרגילים למניעת נוקשות במפרקים (עד 14 תנועות בכל גישה).
ניתן להשתמש בטיפול בבוץ ובטיפול במים, על פי שיקול דעתו של הרופא המטפל.
טיפול צמחי
אוסטאוכונדריטיס דיסקאנס אצל מבוגרים היא פתולוגיה דינמית שלילית, אשר בהיעדר טיפול מתאים עלולה להוביל לנכות. לכן, ככל שינקטו צעדים מוקדם יותר כדי להילחם במחלה, כך ייטב.
הטיפול באוסטאוכונדריטיס דיסקאנס צריך להיות מקיף. אם הרופא המטפל אינו מתנגד, ניתן להשתמש בכמה שיטות עממיות, בפרט, ברפואה צמחית.
- גרדו את שורש חזרת, חממו אותו מעט עד שהוא חם, הניחו אותו על מטלית והניחו אותו כקומפרס על האזור הפגוע. חזרו על ההליך כל יומיים.
- הכינו תערובת צמחים של כפית אחת של עלי ליבנה, אותה כמות של עלי סרפד ושן הארי, פרחי ציפורני חתול וקני שורש ערבה. שפכו ליטר מים רותחים על התערובת והשאירו אותה מתחת למכסה למשך 10 שעות. שתו חצי כוס מהתרופה שלוש פעמים ביום חצי שעה לפני הארוחות. תקופת הטיפול היא 8 שבועות.
- הכינו תערובת המבוססת על כמויות שוות של רוזמרין בר, אצטרובלי כשות, פרחי קמומיל וירק סנט ג'ון. לאחר מכן, קחו 2 כפות מהתערובת, שפכו ליטר מים רותחים, השאירו מתחת למכסה כ-10 שעות, שתו חצי כוס 4 פעמים ביום לפני הארוחות.
- הכינו תערובת של כפית אחת של גבעולי פטל, אותה כמות של עלי סרפד וצמחי אלקמפן, כף אחת של רוזמרין בר וכפית אחת של פרחי סמבוק. הוסיפו לתערובת 0.5 ליטר מים רותחים והניחו לתערובת להתבשל תחת מכסה למשך 15-20 דקות. סננו ולקחת 100 מ"ל שלוש פעמים ביום לפני הארוחות. משך השימוש: עד שלושה חודשים.
- יוצקים 500 מ"ל מים רותחים על 2 כפות עלי לינגונברי ומניחים למשך 40 דקות. יש ליטול 100-150 מ"ל שלוש פעמים ביום לפני הארוחות.
שפשוף המפרק הפגוע בתמיסת אלקמפן נותן אפקט טוב (50 גרם של קנה שורש נמזגים עם 150 מ"ל וודקה ונשמרים במקום חשוך למשך שבועיים).
טיפול כירורגי
ישנם מחברים [ 23 ], [ 24 ] מאמינים כי טיפול שמרני צריך להיות קו הטיפול הראשון עבור נגעים יציבים בילדים. הקונצנזוס היחיד בנוגע לשיטה זו הוא שאם נבחר טיפול זה, משכו צריך להיות 3 עד 6 חודשים לפני בחירת טיפול כירורגי. [ 25 ]
ניתוח בדרך כלל מומלץ עבור נגעים לא יציבים ויציבים של אוסטאוכונדריטיס דיסקאנס חריפה שאינם ניתנים לטיפול שמרני. [ 26 ], [ 27 ]
הבדלים בהעדפות המנתחים לטיפול כירורגי באים לידי ביטוי במגוון טכניקות הניתוח. אלה כוללות קידוח (רטרוגרדי ואנטגרדי), [ 28 ], [ 29 ] השתלת עצם, [ 30 ], [ 31 ] קיבוע, [ 32 ], [ 33 ] הליכי יישור, [ 34 ] והסרת עצם. [ 35 ]
אוסטאוכונדריטיס דיסקאנס, המזוהה אצל מטופל מבוגר, הופכת לעיתים קרובות לאינדיקה להתערבות כירורגית. בשלב הראשוני של התפתחות הפתולוגיה, האזור המת מוחלף ברקמה חדשה שנוצרה, ובשלבים הבאים, שברים חופשיים מוסרים באמצעות ארתרוטומיה.
היקף ההתערבות נקבע לאחר ביצוע דימות תהודה מגנטית וארתרוסקופיה. ככלל, תוך שמירה על מגע של היסוד החופשי עם הרקמה הסובבת, נקדח את שבר העצם-סחוס המופרד ומוחלף ברקמה חיה. לחפירת מנהור משתמשים בחוט קירשנר או במרצע דק. החוט ממוקם במרכז האזור הנמקי, בניצב לפני השטח של המפרק. ההתערבות מושלמת על ידי כריתה של אזור הסחוס וטיפול בקצוותיו.
אם הנגע ב-OCD מקוטע או לא ניתן לתקן אותו עקב איכות הסחוס או חוסר התאמה, יש לכרות את המקטע, להסיר את אתר התורם ולתקן את הפגם בהתבסס על ממצאים אישיים. [ 36 ] כריתת המקטע עשויה לספק הקלה בכאב לטווח קצר. [ 37 ], [ 38 ]
אם לאלמנט החופשי יש ניידות בולטת, הוא מקובע תחילה בעזרת מהדק. לאחר מכן נחתך המעבר המחבר (עצם או סחוס), ולאחר מכן האלמנט מוסר. קדחו תעלות בצלחת התת-סחוסית, עבדו את הקצוות. שוטפים את המפרק, תפרים ומניחים תחבושת אספטית.
לאחר קיבוע מחדש של האלמנט החופשי, החישורים מוסרים כ-2-2.5 חודשים לאחר מכן. בתקופה שלאחר הניתוח, המטופל מקבל טיפול אנטיביוטי ותרופות סימפטומטיות.
טכניקה חדשה ומודרנית של ארתרופלסטיקה היא השתלת כונדרוציטים אוטוגנית. השיטה כוללת גידול והשתלת תאים, אך בשל העלות הגבוהה של ההליך, הפרקטיקה שלה מוגבלת כיום. [ 39 ], [ 40 ]
רוב המחברים מדווחים כי זמן הריפוי באמצעות רדיולוגיה נע בין 6 שבועות לשנתיים.
מְנִיעָה
מאחר שהאטיולוגיה של אוסטאוכונדריטיס דיסקאנס אינה מובנת במלואה, עדיין אין מניעה ספציפית של המחלה. עם זאת, רופאים עדיין נותנים מספר המלצות למניעת התפתחותן של מחלות כאלה. המלצות כאלה הן בעלות אופי ראשוני ומשני.
מניעה ראשונית כוללת שמירה כללית על בריאות מערכת השרירים והשלד:
- להילחם במשקל עודף;
- פעילות גופנית מתונה וסדירה;
- מניעת פציעות, נעילת נעליים נוחות ואיכותיות;
- תרגול של אמצעי חיזוק כלליים;
- הימנעות מהיפותרמיה, טיפול בזמן בכל פתולוגיה בגוף.
מניעה משנית כוללת מניעת החמרה של אוסטאוכונדריטיס דיסקאנס קיימת. נקודות המניעה העיקריות נחשבות כדלקמן:
- הגבלת עומס מפרק;
- סירוב מענפי ספורט כגון ריצה, אתלטיקה, הרמת משקולות, התעמלות, כדורסל, כדורעף, כדורגל;
- תיקון מאפיינים מקצועיים, הימנעות מעמידה ממושכת, כריעה תכופה, הליכה קבועה במעלה ובמורד מדרגות;
- סקירת התזונה שלך, הימנעות מרעב, הימנעות ממזונות שומניים ומונוטוניים, הבטחת קבלת מיקרו-אלמנטים וויטמינים חיוניים לגוף.
טיפול גופני צריך להתבצע רק תחת פיקוחו של רופא. תרגילים נכונים לא צריכים להכביד על מערכת השרירים והשלד, אלא לשקם את חוזקם וגמישותם של המפרקים, להאיץ את זרימת הדם ולשפר תהליכים מטבוליים.
בהמלצת רופא, ניתן לתרגל עיסויים לקבוצות שרירים שונות.
תַחֲזִית
אוסטאוכונדריטיס דיסקאנס היא בעיה אורתופדית מאתגרת משום שקשה לזהות אותה ולטפל בה, למרות שצצו התפתחויות חדשות בתחום זה.
הפרוגנוזה של המחלה עשויה להיות תלויה בסוג הטיפול הניתן (תרופתי, כירורגי), בבשלות אזורי הגדילה, בלוקליזציה, ביציבות ובגודל של היסוד המופרד, ובשלמות הסחוס. בילדות, תוצאת המחלה לרוב חיובית: אוסטאוכונדריטיס דיסקאנס מגיבה היטב לטיפול בילדים. בבגרות, אבחון מוקדם של הפתולוגיה חשוב, דבר המשפיע ישירות על הפרוגנוזה ארוכת הטווח. התוצאה השלילית ביותר נצפית בחולים עם סיבוכים, כמו גם עם פתולוגיה של הקונדיל הצידי של עצם הירך.

