המומחה הרפואי של המאמר
פרסומים חדשים
דרמטילומניה
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
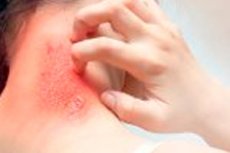
דרמטילומניה, הידועה גם בשם קריעת עור טרופית או הפרעה פילינגית, היא הפרעה נפשית שבה אדם משפשף, מגרד או תולש עור מגופו, מבלי דעת או במודע. פעולה זו עלולה להוביל לנזק לעור ואף לכיבים וזיהומים. הפרעה זו שייכת לקבוצת הפרעות המכונות הפרעות גוף (או הפרעת דיסמורפיה גופנית), שבהן אדם מודאג מאוד ממראה גופו וממוקד במציאה והסרה של ה"פגמים" הקלים ביותר על עורו.
אנשים הסובלים מדרמטילומניה עלולים לחוש חרדה, בושה וסחרחורת עזה הקשורים להתנהגותם. הפרעה זו דורשת לעיתים קרובות עזרה מקצועית, כגון פסיכותרפיה, כדי לעזור לאדם לנהל את מעשיו ולהתמודד עם ההיבטים הפסיכולוגיים של ההפרעה.
הטיפול עשוי לכלול טיפול קוגניטיבי התנהגותי (CBT), תרופות ותמיכה מאנשי מקצוע בתחום בריאות הנפש.
גורם ל של דרמטילומניה
הגורמים לדרמטילומניה יכולים להיות מרובים ויכולים לכלול גורמים פיזיולוגיים ופסיכולוגיים. כמה סיבות אפשריות כוללות:
- לחץ וחרדה: דרמטילומניה עשויה להיות קשורה לרמות מוגברות של לחץ וחרדה. פעילויות המכוונות לנזק לעור עשויות להיות דרך להקל על לחץ או להקל על תחושות חרדה.
- פרפקציוניזם: אנשים הנוטים לפרפקציוניזם עשויים לדאוג לגבי הפגמים הקטנים ביותר בעורם ולחוש רצון עז להסירם.
- הרגל: דרמטילומניה יכולה להפוך להרגל כמו התנהגויות כפייתיות אחרות. התנהגויות חוזרות ונשנות עלולות להחמיר עם הזמן.
- גורמים גנטיים: במקרים מסוימים, לדרמטילומניה עשויה להיות נטייה גנטית אם גם לבני המשפחה יש היסטוריה של בעיות דומות.
- גורמים נוירוכימיים: מספר מחקרים קישרו דרמטילומניה לשינויים נוירוכימיים במוח, כולל שינויים ברמות של נוירוטרנסמיטרים כמו סרוטונין.
- ביטחון עצמי: אנשים הסובלים מדרמטילומניה עשויים לחוש סיפוק או הקלה לאחר פעולת גירוד או משיכה של העור, גם אם זה גורם לכאב פיזי.
- הערכה עצמית ודימוי גוף: הערכה עצמית נמוכה ותפיסות שליליות של הגוף עשויים להיות קשורים לדרמטילומניה, שכן אנשים עשויים להרגיש טוב יותר עם עצמם כאשר עורם נראה "טוב יותר".
- אירועים טראומטיים: לעיתים דרמטילומניה יכולה להיות קשורה לאירועים טראומטיים מהעבר או לטראומה פסיכולוגית.
- הפרעות פסיכיאטריות: דרמטילומניה עשויה להיות מלווה בהפרעות פסיכיאטריות אחרות כגון דיכאון, חרדה או הפרעות שליטה משבשות.
תסמינים של דרמטילומניה
תסמינים של דרמטילומניה עשויים לכלול את הדברים הבאים:
- גירוד, גירוד, משיכה, קריעה או פעולות אחרות שמטרתן לפגוע בעור מוגזמות.
- ניסיונות חוזרים ונשנים ובלתי נשלטים להסיר את הפגמים הקטנים ביותר בעור כגון אקנה, צלקות, קילוף או פגמים.
- התמכרות לפעולת גירוד או בעיטה, שיכולה להיות דומה להתמכרות לסמים או אלכוהול.
- ביצוע פעולות אלה, במודע או שלא במודע, גם בנוכחות כאב פיזי או פסיכולוגי.
- חרדה ולחץ מוגברים הקשורים לדרמטילומניה.
- נזק לעור, אשר יכול להוביל לכיבים, זיהומים, צלקות ובעיות אחרות.
- הנטייה להסתיר נגעים בעור מאחרים בגלל בושה.
- אין סיפוק מפעולת הגירוד או הבעיטות, אלא תחושת הקלה לאחר מכן.
- השפעת דרמטילומניה על חיי היומיום, יחסים חברתיים ורווחה נפשית.
טפסים
דרמטילומניה יכולה להיות בעלת צורות וביטויים שונים בהתאם למאפיינים האישיים של המטופל. להלן חלק מהצורות והביטויים:
- גירוד העור: המטופל מגרד את העור שוב ושוב באמצעות ציפורניים או חפצים חדים. זה יכול להוביל לנזק לעור, שפשופים וכיבים.
- גירוד עור: המטופל מסיר את שכבת העור העליונה על ידי גירוד באמצעות ציפורניים או חפצים חדים אחרים. זה יכול להוביל להיווצרות פצעים עמוקים.
- לחץ עור: המטופל לוחץ או משפשף שוב ושוב את העור בניסיון "לנקות" אותו מפגמים דמיוניים.
- מניפולציה בשיער: אנשים הסובלים מדרמטילומניה עשויים גם לתמרן את שיערם על ידי משיכתו, סיבובו סביב אצבעותיהם או כרסום שלו.
- מציצה או לעיסה של העור: במקרים נדירים, דרמטילומניה יכולה להתבטא במציצה או לעיסה של העור, מה שעלול גם לגרום נזק.
- שימוש בכלים: יש אנשים שעשויים להשתמש בכלים, כגון פינצטה או מספריים, כדי לבצע מניפולציות עור.
- מריטת פצעונים ונקודות שחורות: אנשים הסובלים מדרמטילומניה עלולים למרוט פצעונים, נקודות שחורות ופריחות עור אחרות באופן בלתי נשלט, מה שעלול להחמיר את המצב.
- מניפולציה של ריריות: במקרים נדירים, דרמטילומניה עשויה לכלול גם ריריות כמו השפתיים או הלחיים הפנימיות, מציצה או גירוד שעלולים לגרום לנגעים.
אבחון של דרמטילומניה
אבחון של דרמטילומניה יכול להיעשות על ידי פסיכיאטר או פסיכולוג המתמחה בפסיכותרפיה והפרעות נפשיות. השיטות והקריטריונים הבאים משמשים בדרך כלל לקביעת אבחנה:
- הערכה קלינית: המטפל מראיין את המטופל כדי לזהות את המאפיינים והתסמינים של דרמטילומניה. המטופל עשוי לדבר על הרגלי מניפולציות העור שלו והשפעתם על חייו.
- קריטריונים אבחנתיים: ניתן לאבחן דרמטילומניה על סמך הקריטריונים שנקבעו במדריך לאבחון וסטטיסטיקה של הפרעות נפשיות (DSM-5). על פי קריטריונים אלה, דרמטילומניה היא חלק מקטגוריית הפרעת שליטה בדחפים.
- שלילת סיבות אחרות: הרופא עשוי לשלול גם סיבות פיזיות או נפשיות אחרות שיכולות להסביר את תסמיני המטופל.
- היסטוריה: סקירת ההיסטוריה וההיסטוריה הרפואית של המטופל חשובה, כולל משך התסמינים והשפעתם על חיי היומיום.
- הערכה עצמית: הקלינאי עשוי להשתמש בשאלונים וסולמות ספציפיים כדי להעריך את חומרת הדרמטילומניה ואת השפעתה על המטופל.
האבחון נעשה בדרך כלל על סמך הופעה קלינית ועמידה בקריטריונים של DSM-5. לאחר קביעת האבחון, ניתן להפנות את המטופל לטיפול, הכולל לעיתים קרובות פסיכותרפיה כגון טיפול קוגניטיבי התנהגותי (CBT) ובמקרים מסוימים, תרופות.
יַחַס של דרמטילומניה
טיפול בדרמטילומניה כרוך בדרך כלל בפסיכותרפיה, ובמקרים מסוימים, בתרופות. להלן כמה מגישות הטיפול:
- טיפול קוגניטיבי התנהגותי (CBT): CPT הוא אחד הטיפולים היעילים ביותר לדרמטילומניה. בטיפול זה, המטופלים לומדים לזהות ולשלוט במיומנויות מניפולציית העור שלהם, לזהות טריגרים ומצבים מלחיצים שעשויים לעורר את המצב, ולפתח אסטרטגיות התמודדות ותגובות התנהגותיות חלופיות.
- תמיכה קבוצתית: השתתפות במפגשי תמיכה קבוצתיים יכולה להיות מועילה לחולים עם הפרעה זו. שיתוף חוויות עם אחרים הסובלים מאותה הפרעה יכול לסייע בהפחתת תחושות הבידוד ולספק תמיכה נוספת.
- תרופות: במקרים מסוימים בהם דרמטילומניה קשורה להפרעות פסיכיאטריות נלוות, רופא עשוי לרשום תרופות כגון תרופות נוגדות דיכאון או תרופות להפחתת חרדה.
- עזרה עצמית: מטופלים יכולים גם להשתמש בטכניקות שונות של עזרה עצמית כגון מיינדפולנס (מדיטציה והרפיה) כדי להתמודד עם מתח וחרדה, מה שיכול להפחית את הרצון לתמרן את העור.
- הקפדה על משטר טיפוח העור: חשוב שמטופלים ישימו לב במיוחד לטיפוח העור באזורי הפציעה כדי למנוע זיהומים ולהאיץ את תהליך הריפוי.
הטיפול צריך להיות מותאם אישית לכל מטופל.
מְנִיעָה
מניעת דרמטילומניה עשויה לכלול את האמצעים הבאים:
- תמיכה פסיכולוגית: אם יש לכם נטייה לדרמטילומניה או שאתם מבחינים בסימנים הראשונים של ההפרעה, חשוב לפנות לפסיכולוג או פסיכיאטר לייעוץ. פנייה מוקדמת לאיש מקצוע יכולה לסייע במניעת התפתחות המחלה.
- שליטה עצמית: נסו להיות מודעים לרגעים שבהם אתם מתחילים לתמרן את העור או למרוט את השיער. נסו לפתח אסטרטגיות התמודדות לניהול לחץ או דרכים חלופיות להירגע כדי להחליף התנהגויות הרסניות.
- טכניקות להפחתת מתחים: למדו ותרגלו טכניקות להפחתת מתחים כגון מדיטציה, יוגה, נשימות עמוקות והרפיה. טכניקות אלו יכולות לעזור לכם לנהל טוב יותר מתח רגשי.
- פעילות גופנית: פעילות גופנית סדירה יכולה לסייע בהפחתת מתח וחרדה, מה שיכול לסייע במניעת מצב זה.
- תמיכה מאחרים: שוחחו על הכאב והחרדה שלכם עם חברים קרובים ובני משפחה. הם יכולים לספק תמיכה והבנה, מה שיכול להפחית את תחושות הבידוד.
- טיפוח עור: טיפוח נכון של העור והשיער ומזעור גירויים (כגון כימיקלים קשים) יכולים לסייע במניעת גירוי ואדמומיות שעלולים לעורר את המצב.
- הימנעו מלהיות לבד: נסו לא להיות לבד עם עצמכם במצבים שבהם אתם מרגישים שאתם עלולים להתחיל לתמרן את העור או השיער שלכם. התרועעות עם אחרים עלולה להסיח את דעתכם מפעולות כאלה.
תַחֲזִית
הפרוגנוזה יכולה להשתנות בהתאם למגוון גורמים, כולל חומרת ההפרעה, משך ההפרעה, זמינות הטיפול והמוטיבציה של המטופל לדבוק בהמלצות המומחה. חשוב לציין כי הפרעה זו, כמו הפרעות דיסמורפיות אחרות בגוף, יכולה להיות מצב כרוני, אך בעזרת עזרה ותמיכה נכונות, רוב האנשים יכולים לשפר את מצבם וללמוד לשלוט בתסמינים שלהם.
הפרוגנוזה עשויה להיות כדלקמן:
- החלמה מלאה: חלק מהמטופלים מצליחים להתגבר לחלוטין על דרמטילומניה באמצעות פסיכותרפיה, תרופות ושליטה עצמית.
- שיפור חלקי: עבור מטופלים אחרים, שיפור חלקי מושג על ידי הפחתה בתדירות ובעוצמת הטיפול בעור או בשיער.
- כרוני: אצל אנשים מסוימים, המחלה עשויה להיות כרונית והם עשויים להמשיך לחוות התקפים גם לאחר טיפול. עם זאת, גם במקרה זה, ניהול התסמינים ושיפור איכות החיים באמצעות טיפול ותמיכה אפשריים.
חשוב להיבדק באופן קבוע אצל מטפל כדי לעקוב אחר התקדמות הטיפול ולפעול לפי המלצותיו ומרשמיו של המומחה. ככל שהטיפול והתמיכה מתחילים מוקדם יותר, כך הפרוגנוזה טובה יותר וסיכויי השיפור בדרמטילומניה טובים יותר.
ספרות בשימוש
נזנוב, אלכסנדרובסקי, אבריטלין: פסיכיאטריה. מדריך לאומי. GEOTAR-Media, 2022.

