המומחה הרפואי של המאמר
פרסומים חדשים
מורסה של הישבן
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
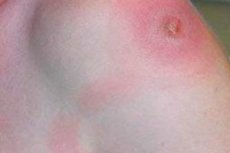
מורסה בישבן היא דלקת מוגלתית מוגבלת המתפתחת בדרך כלל ברקמות הרכות של הישבן. היא יכולה להיגרם ממגוון גורמים, כולל זיהומים, טראומה או מצבים רפואיים אחרים. מורסה מאופיינת בדרך כלל בנוכחות הצטברות מוגלה (מורסה) בתוך הרקמה הרכה, הגורמת לכאב, נפיחות, אדמומיות ותחושת חום באזור הפגוע.
התסמינים העיקריים של מורסה בישבן עשויים לכלול:
כאב: הכאב בדרך כלל עז ומתגבר עם מגע או כשמנסים לשבת.
נפיחות ואדמומיות: האזור הפגוע הופך נפוח, אדום וחם למגע.
הפרשה מוגלתית: במקרים מסוימים, ייתכן שיהיה ניתן לראות הפרשה מוגלתית או רמז להפרשה מוגלתית.
עלייה בטמפרטורת הגוף וחולשה כללית: אם הזיהום מתפשט, עלולים להופיע תסמיני שכרות כגון חום, צמרמורות וחולשה כללית.
מורסה בישבן דורשת התערבות רפואית. הטיפול כרוך בדרך כלל בניקוז המורסה כדי להסיר מוגלה ולשקם את בריאות הרקמות. הרופא עשוי גם לרשום אנטיביוטיקה לטיפול בזיהום. אל תנסו לטפל במורסה בעצמכם, שכן התערבות לא נכונה עלולה להחמיר את המצב ולהפיץ את הזיהום. אם אתם חושדים במורסה בישבן, פנו לרופא לקבלת אבחון מדויק וטיפול מתאים.
גורם ל של מורסה בישבן
מורסה בישבן היא הצטברות מוגבלת של מוגלה ברקמות הישבן. היא יכולה להתרחש ממגוון סיבות, והנה כמה מהנפוצות ביותר:
- זיהום: אחת הסיבות העיקריות למורסה בישבן היא זיהום חיידקי. חיידקים יכולים לחדור לרקמת הישבן דרך שברים זעירים, פצעים, חבורות, לאחר הזרקה בישבן או פציעות אחרות.
- דלקת מוגלתית של זקיקי השיער: זיהום של זקיקי השיער, המכונה פרונקל, יכול להיות מקור למורסה בישבן. מורסה יכולה להיות כואבת, ואם לא מטופלת, היא עלולה להתפתח למורסה.
- זריקות או פרוצדורות (מורסה בישבן לאחר הזרקה): זריקות באיכות ירודה או פרוצדורות רפואיות המבוצעות בצורה לא נכונה או בתנאים בלתי מבוקרים עלולות לפגוע ברקמות ולהפוך למקור זיהום המוביל למורסה.
- גופים זרים: גופים זרים (למשל, רסיסים, זכוכית או גפרורים) הנכנסים לרקמת הישבן עלולים לגרום לזיהום ולמורסות.
- סיבוכים לאחר ניתוח: לעיתים מורסה בישבן יכולה להיות סיבוך לאחר ניתוח, במיוחד אם הניתוח כלל ניקוב של המעי או איברים אחרים.
- חסינות מופחתת: אנשים עם מערכת חיסונית מוחלשת, כגון חולי HIV, סרטן או מצבים אחרים של חוסר חיסוני, רגישים יותר לפתח זיהומים ואורזות.
- סוכרת: לחולים עם סוכרת שאינה מטופלת יש סיכון מוגבר לזיהומים ואבצסות.
- טראומה ודחיסה: לחץ או טראומה לרקמות הישבן (כגון ישיבה על משטח קשה למשך פרקי זמן ארוכים או חבורות חיצוניות) יכולים לתרום להתפתחות מורסה.
תסמינים של מורסה בישבן
מורסה בישבן היא מצב דלקתי שבו נוצרת הצטברות מוגבלת של מוגלה ברקמות הרכות של הישבן. תסמינים של מורסה בישבן עשויים לכלול את הדברים הבאים:
- כאב: כאב חמור מאוד באזור הישבן שעלול להחמיר בתנועה או ישיבה. הכאב עשוי להיות חד ופועם.
- נפיחות: ישבן נפוח ונפוח שעשוי להיות כואב למגע.
- אדמומיות בעור: העור באזור המורסה עשוי להיות אדום וחם למגע.
- היפרתרמיה מקומית: אזור העור סביב המורסה עשוי להיות חם למגע עקב דלקת.
- הפרשה דמוית מוגלה: במקרים מסוימים, ייתכן הפרשה של מוגלה ממורסה.
- חום: אם הזיהום מתפשט או שהמורסה מחמירה, הילד עלול לפתח חום ותסמינים נפוצים אחרים של זיהום.
- חולשה כללית: הילד עלול להרגיש חולשה ועייפות בגלל הזיהום.
קצב הריפוי של מורסה בישבן יכול להשתנות בהתאם למגוון גורמים, כולל גודל ועומק המורסה, יעילות הניקוז, מצב בריאותו של המטופל וטיפול נאות בפצע. באופן כללי, מורסות קטנות יכולות להחלים מהר יחסית, בדרך כלל תוך מספר שבועות. מורסות גדולות ועמוקות יותר עשויות להימשך זמן רב יותר להחלמה מלאה, לפעמים עד מספר חודשים.
חשוב לפעול לפי המלצות הרופא ולעקוב אחר מצב הפצע. תהליך ריפוי המורסה עשוי לכלול את השלבים הבאים:
- ימים ראשונים לאחר הניקוז: במהלך תקופה זו, תהיה ירידה בכאב, נפיחות ואדמומיות. הניקוז יסיר באופן פעיל מוגלה והפרשות אחרות.
- לאחר הסרת הנקז: כאשר הרופא מחליט שאין עוד צורך בנקז, ייקח זמן נוסף להחלים לפצע. טיפול קבוע בפצע עשוי לכלול ניקוי, מריחת חומרי חיטוי מקומיים וחבישות.
- היווצרות רקמת צלקת: רקמת צלקת עשויה להיווצר לאחר שהמורסה החלימה. צלקות עשויות להתכווץ ולהפוך פחות בולטות עם הזמן.
- מעקב וביקורי רופא: הרופא שלך עשוי לתאם עבורך ביקורי מעקב כדי לעקוב אחר תהליך הריפוי ולוודא שאין הישנות של הזיהום.
סיבוכים ותוצאות
צלקת לאחר מורסה על הישבן עשויה להיווצר כתוצאה מניתוח או מתהליך הריפוי הטבעי של הפצע. מראה וגודל הצלקת יכולים להשתנות בהתאם למגוון גורמים, כולל גודל המורסה, סוג הניתוח, דפוסי ריפוי עוריים אישיים ואיכות הטיפול לאחר הניתוח.
חשוב לציין שרוב הצלקות הופכות פחות בולטות עם הזמן. הנה כמה דרכים לשפר את מראה הצלקת לאחר מורסה:
- יש לפעול לפי הוראות הרופא לטיפול בפצע לאחר הניתוח. טיפול זה כולל החלפת חבישות, שימוש במשחות או קרמים, ומריחת כל מוצר מומלץ לשיפור הריפוי.
- הימנעו מחשיפה לקרינה אולטרה סגולה: הגן על הצלקת מאור השמש, שכן קרני אולטרה סגולות עלולות להחמיר את מראה הצלקת. השתמש בקרם הגנה או כסה את הצלקת בבגדים כשאתה חשוף לשמש.
- עיסוי צלקות: עסו בעדינות את הצלקת בעזרת קרם לחות עדין. זה יכול לעזור לשפר את זרימת הדם ואת גמישות הרקמות, מה שבתורו יכול להפוך את הצלקת לפחות מורגשת.
- טיפול בלייזר או פילינג כימי: במקרים מסוימים, אם הצלקת נראית לעין מדי, ייתכן שתפנו לרופא עור או מנתח פלסטי לצורך טיפול בלייזר או פילינג כימי. שיטות אלו יכולות לסייע בהחלקת הצלקת ובשיפור מראהה.
- שימוש ביריעות סיליקון: יריעות סיליקון יכולות לסייע בשיפור מראה הצלקת. ניתן להניח אותן ישירות על הצלקת וללבוש אותן למשך זמן מה.
יַחַס של מורסה בישבן
טיפול במורסה בישבן כולל בדרך כלל את השלבים הבאים:
- אבחון וייעוץ עם רופא: אם אתם חושדים במורסה בישבן, פנו לאיש מקצוע רפואי, כגון מנתח או רופא כללי, לצורך אבחון וייעוץ. הרופא יבצע בדיקה גופנית וייתכן שיורה על בדיקות נוספות, כגון אולטרסאונד או טומוגרפיה ממוחשבת (CT), כדי לאשר את המורסה ולקבוע את גודלה.
- ניקוז מורסה: השיטה העיקרית לטיפול במורסה בישבן היא ניקוז (הסרה) של התוכן המוגלתי. רופא יכול לעשות זאת באמצעות מגוון שיטות:
- מחט ומזרק לשאיבת המוגלה.
- הנחת צינור ניקוז כדי לאפשר הסרה רציפה של הפרשות המוגלה.
- חתך כירורגי של המורסה להסרת המוגלה וניקוי האזור.
- אנטיביוטיקה: הרופא שלך עשוי לרשום אנטיביוטיקה כדי להילחם בזיהום ולמנוע את התפשטותו. יש ליטול אנטיביוטיקה בהתאם למרשם ולהוראות הרופא.
- שמירה על אמצעי היגיינה: לאחר ניקוז המורסה, חשוב לשמור על היגיינה טובה ולטפל באזור המטופל. הרופא שלך יכול לייעץ לגבי טיפול בפצע והחלפת חבישות.
- מנוחה ועצות רופא: ייתכן שתזדקק לזמן מה כדי להתאושש. הרופא שלך ייעץ לך אילו פעילויות להגביל וכיצד לטפל באזור הניתוח.
טיפול במורסה בישבן כרוך לעיתים קרובות בניתוח לניקוז המוגלה מהחלל שנוצר. הליך הניתוח עשוי להתבצע בהרדמה מקומית או כללית, בהתאם לגודל וחומרת המורסה, כמו גם למצבו של המטופל. להלן סקירה כללית של אופן הניתוח למורסה בישבן:
- הכנה לניתוח: ייתכן שיינתנו למטופל הנחיות בנוגע לצריכת מזון ונוזלים לפני הניתוח, כמו גם המלצות נוספות שעשויות להשתנות בהתאם למצב הספציפי. ייתכן גם שיינתן למטופל הרדמה כדי להבטיח נוחות במהלך הניתוח.
- ניקוז מורסה: המנתח מבצע חתך קטן בעור מעל המורסה ומכניס ניקוז (צינור או קטטר) לחלל המורסה. פעולה זו מסירה את המוגלה ומאפשרת למורסה להמשיך להתנקז לאחר הניתוח.
- ניקוי וניקוז: המנתח מנקה את האזור, מסיר מוגלה ורקמות נגועות אחרות. לאחר מכן משאירים ניקוז באתר הניתוח כדי לספק ניקוז נוסף של מוגלה ולהאיץ את תהליך הריפוי.
- סגירת פצע: לאחר הסרת המוגלה וניקוי הפצע, המנתח סוגר את חתך העור, בדרך כלל באמצעות תפרים או דבק.
- טיפול לאחר ניתוח: לאחר הניתוח, ייתכן שהמטופל יזדקק לטיפול מיוחד לאחר הניתוח, כולל בדיקות תקופתיות על ידי רופא, החלפת ניקוז ואנטיביוטיקה לפי המרשם.
ניתן להשתמש באנטיביוטיקה לטיפול במורסה בישבן, במיוחד אם הזיהום התפשט מעבר למורסה או אם ישנם סימנים לזיהום סיסטמי. הבחירה המדויקת של אנטיביוטיקה תלויה ברגישות המיקרואורגניזמים לאנטיביוטיקה ויש להסכים עליה עם הרופא. בדרך כלל, הרופא שלך יקבל הנחיות מתוצאות הבדיקה הבקטריולוגית או ירשום אמפירית אנטיביוטיקה רחבת טווח עד שהתוצאות יהיו זמינות.
דוגמאות לאנטיביוטיקה שניתן לרשום לטיפול במורסה בישבן כוללות:
- צפלוספורינים: לדוגמה, צפאזולין או צפטריאקסון.
- פניצילין: לדוגמה, אמוקסיצילין עם חומצה קלוולנית (אמוקסיקלאב).
- פלואורוקינולונים: לדוגמה, ציפרופלוקסצין או לבופלוקססין.
- מטרונידזול: לעיתים משמש בשילוב עם אנטיביוטיקה אחרת.
המינון ומשך הטיפול באנטיביוטיקה יהיו תלויים גם בחומרת הזיהום, בהיסטוריה הרפואית של המטופל ובתוצאות בדיקות המעבדה. חשוב להקפיד על המלצות הרופא ולהשלים את מהלך האנטיביוטיקה, גם אם התסמינים משתפרים לפני סיומו. שימוש לא נכון באנטיביוטיקה עלול להוביל להישנות הזיהום או להתפתחות חיידקים עמידים לאנטיביוטיקה.

