המומחה הרפואי של המאמר
פרסומים חדשים
אבחון רדיולוגי של דלקת מפרקים ניוונית
סקירה אחרונה: 06.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
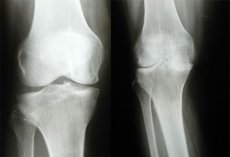
למרות ההתפתחות המהירה בשנים האחרונות של שיטות הדמיה רפואית מודרניות כמו MRI, טומוגרפיה ממוחשבת באמצעות קרני רנטגן, והרחבת יכולות האבחון באולטרסאונד, אבחון קרני רנטגן של אוסטאוארתריטיס נותר השיטה האובייקטיבית הנפוצה ביותר לאבחון ולניטור יעילות הטיפול באוסטאוארתריטיס. זאת בשל זמינותה של שיטה זו, פשטות המחקר, יעילות העלות ותוכן המידע המספק.
באופן כללי, אבחון רדיוגרפי של אוסטאוארתרוזיס מבוסס על גילוי היצרות מרווח המפרק, אוסטאוסקלרוזיס תת-כונדרלית ואוסטאופיטים (OF), כאשר מידת ההיצרות של מרווח המפרק הרדיולוגי היא בעלת החשיבות האבחנתית העיקרית. צילומי רנטגן של המפרקים עשויים להראות אזורים של אוסיפיקציה של קפסולת המפרק (אוסטאוארתרוזיס מאוחרת). בצורה הנודולרית של אוסטאוארתרוזיס, החשיבות האבחנתית הגדולה ביותר היא גילוי אוסטאופיטים, שלעיתים מלווה בהרס חמור של משטחי המפרק (מה שנקרא ארתרוזיס שחיקתית).
חלל המפרק בצילום רנטגן, המלא בסחוס ובשכבה של נוזל סינוביאלי, שאינם מייצרים תמונה בצילומי רנטגן, נראה כמו רצוע שקוף יותר בין משטחי המפרקים.
העובי הכולל של הסחוס המפרקי בצילומי רנטגן נקבע על ידי מדידת רוחב חלל המפרק הרדיולוגי בין המשטחים המפרקיים של אפיפיזות העצם. יש לציין כי רוחב חלל המפרק הרדיולוגי עדיין משמש כאינדיקטור העיקרי באבחון דלקת מפרקים ניוונית, וצילום רנטגן סטנדרטי של מפרקי הברך בהשלכות ישירות וצידיות מומלץ על ידי ארגון הבריאות העולמי ו-ILAR כשיטת הבחירה להערכת הדינמיקה של שינויים בסחוס המפרקי במהלך ניסויים קליניים של תרופות. היצרות חלל המפרק הרדיולוגי מקבילה לירידה בנפח הסחוס המפרקי, ואוסטאוסקלרוזיס תת-סחוסי ואוסטאופיטים בקצוות המשטחים המפרקיים נחשבים על ידי רוב החוקרים כתגובה של רקמת העצם לעלייה בעומס המכני על המפרק, אשר בתורו נובע משינויים ניווניים וירידה בנפח הסחוס המפרקי. האמור לעיל חשוב לא רק לאבחון דלקת מפרקים ניוונית, אלא גם להערכת התקדמות המחלה והטיפול.
התסמינים הרדיולוגיים המצוינים נחשבים ספציפיים לאוסטאוארתריטיס ונכללים ברשימת הקריטריונים הרדיולוגיים לאבחון מחלה זו יחד עם הקריטריונים הקליניים.
שיטות לאופטימיזציה של אבחון רדיולוגי של דלקת מפרקים ניוונית
כפי שכבר צוין, השיטות להערכת התקדמות דלקת מפרקים ניוונית מבוססות על זיהוי הדינמיקה הרדיוגרפית במפרקים. יש לקחת בחשבון כי הדינמיקה של שינויים רדיוגרפיים באוסטאוארתריטיס מאופיינת בקצב איטי: קצב ההיצרות של חלל המפרק הרדיוגרפי בחולים עם גונארתרוזיס הוא כ-0.3 מ"מ לשנה. תוצאות מחקרים ארוכי טווח של שינויים רדיוגרפיים בחולים עם דלקת מפרקים ניוונית במפרקי הברך שקיבלו טיפול נוגד דלקת שאינו הורמונלי הראו היעדר התקדמות רדיוגרפית של המחלה לאחר שנתיים של תצפית והבדלים מינימליים בין קבוצות החולים שקיבלו טיפול לבין קבוצת הביקורת. היעדר שינויים אמינים במחקרים ארוכי טווח נותן סיבה להניח כי התסמינים הרדיוגרפיים של דלקת מפרקים ניוונית בצילום רדיולוגי סטנדרטי של המפרקים נשארים יציבים יחסית לאורך זמן. לכן, כדי להעריך את הדינמיקה של השינויים, עדיף להשתמש בטכנולוגיות רנטגן רגישות יותר, אחת מהן היא רדיוגרפיית מיקרו-פוקוס של המפרקים.
מכשירי רנטגן מיקרו-פוקוס משתמשים בשפופרות רנטגן מיוחדות עם מקור קרינה נקודתי. צילום רנטגן מיקרו-פוקוס כמותי עם הגדלה ישירה של התמונה מראה רגישות מספקת בזיהוי שינויים קטנים במבנה העצם. בשיטה זו, ניתן לתעד ולמדוד במדויק את התקדמות דלקת מפרקים ניוונית ואת השפעת הטיפול בזמן קצר יחסית בין בדיקה לבדיקה. הדבר מושג על ידי סטנדרטיזציה של הבדיקה ושימוש בהליך מדידה רדיולוגי, המשפר את איכות צילומי הרנטגן של המפרקים המתקבלים עם הגדלה ישירה של התמונה, המאפשרת רישום פרטי מבנה של העצם שאינם נראים בצילומי רנטגן סטנדרטיים. ארגון הבריאות העולמי/ILAR ממליץ למדוד את רוחב חלל המפרק הרדיולוגי באופן ידני בשיטת לקסן באמצעות עדשת מגדלת וחישוב רוחב חלל המפרק הרדיולוגי בנקודות שונות. מדידות כאלה מראות שמקדם השונות עם מדידות חוזרות הוא 3.8%. פיתוח טכנולוגיית מיקרו-מחשב וניתוח תמונה מספק הערכה מדויקת יותר של שינויים באנטומיה של המפרק בהשוואה לשיטות ידניות. עיבוד דיגיטלי של תמונת הרנטגן של המפרק מאפשר מדידה אוטומטית של רוחב חלל המפרק באמצעות מחשב. טעותו של החוקר כמעט ואינה נשללת, משום שדיוק המדידות החוזרות ונשנות נקבע על ידי המערכת עצמה.
מנקודת מבט של יעילות אבחון, פשטות וקלות שימוש, מכשירי אבחון רנטגן ניידים עם מעמד C-arm רב-מצבי, הנמצאים בשימוש נרחב בעולם, מעניינים במיוחד. מכשירים מסוג זה מאפשרים בדיקת המטופל בכל בליטה מבלי לשנות את תנוחתו.
ראויה לתשומת לב שיטת הרנטגן התפקודי של מפרקי הברך, הכוללת ביצוע 2 צילומי רנטגן רצופים של מפרק הברך כאשר המטופל עומד בהקרנה קדמית ישירה עם תמיכה דומיננטית על הגפה הנבדקת (התמונה הראשונה - עם מפרק ברך ישר לחלוטין, השנייה - עם כיפוף בזווית של 30 מעלות). קווי המתאר של אלמנטי העצם היוצרים את הפער בין צילום הרנטגן למפרק מהצילומים הראשון והשני הועברו לנייר והוזנו ברצף למחשב באמצעות סורק, ולאחר מכן נקבעה מידת הנזק לסחוס ההיאליני של מפרק הברך על ידי ההפרש ביחס בין האזורים הצידיים והמדיאליים בין הצילומים הראשון והשני (שלב האוסטאוארתרוזיס הוערך לפי הלגן). בדרך כלל, הוא היה 0.05 ± 0.007; עבור שלב I - 0.13 ± 0.006; עבור שלב II - 0.18 ± 0.011; עבור שלב III - 0.3±0.03. קיים הבדל משמעותי בין הערכים הנורמליים לאלו בשלב I (p<0.001): בין שלבים I ו-II ההבדל אמין (p<0.05), בין שלבים II ו-III של דלקת מפרקים ניוונית - הבדל משמעותי (p<0.001).
הנתונים שהתקבלו מצביעים על כך שפלנימטריה של מפרק הברך באמצעות רנטגן במהלך רדיוגרפיה תפקודית מציגה באופן אובייקטיבי את שלב האוסטאוארתריטיס של מפרק הברך.
שיטת הרנטגן התפקודי עם עומס אפשרה לקבוע כי ב-8 חולים, בהם לא זוהו שינויים פתולוגיים בצילום רנטגן מסורתי, ישנה ירידה ראשונית בגובה חלל המפרק הרדיולוגי. ב-7 חולים נקבעה דרגת נזק חמורה יותר. לפיכך, שונתה האבחנה ב-15 (12.9+3.1%) חולים.
לצד השיטה המסורתית של בדיקת רנטגן של מפרק הברך - בדיקת מפרק הברך בהשלכות סטנדרטיות כאשר המטופל במצב אופקי - קיימת שיטה לבדיקת מפרק זה במצב אנכי. לדברי VA Popov (1986), תמונה של מפרק הברך שצולמה במצב אופקי אינה משקפת את התנאים המכניים האמיתיים של המפרק תחת עומס משקל גוף. הוא הציע לערוך בדיקה של מפרק הברך במצב אורתוסטטי עם תמיכה עיקרית בגפה הנבדקת. SS Messich ואחרים (1990) הציעו שהמצב הטוב ביותר לאבחון דלקת מפרקים ניוונית הוא כיפוף הברך ב-28° כאשר המטופל במצב זקוף, גם עם תמיכה עיקרית בגפה הנבדקת, מכיוון שמחקרים ביומכניים הראו שהפגיעה הראשונית בסחוס ההיאליני של מפרק הברך ניכרת בחלקים האחוריים של הקונדילים הפמורליים, הממוקמים בזווית של 28° במישור הסגיטלי, מכיוון שבמצב זה פועל העומס המכני העיקרי על הסחוס (המצב הפיזיולוגי של מפרק הברך). H. Petterson ואחרים (1995) הציעו טכניקה לרנטגן של מפרק הברך עם עומס, שבה החלק התחתון של הרגל נמצא בזווית של 5-10° למישור הצילום והמפרק כפוף בנוסף בזווית של 10-15°. לדברי המחברים, בתנוחה זו הקרן המרכזית מכוונת משיק למישור הקונדיל הטיביאלי וחלל המפרק יוצג בצורה נכונה בתמונה.
לפיכך, השימוש הממוקד ביכולות רדיוגרפיה קלאסית, תוך התחשבות בביטויים קליניים, מאפשר במקרים רבים לאשר או לפחות לחשוד בנוכחות נזק למבנה מסוים של קומפלקס הרצועה-מיניסקוס של מפרק הברך ולהחליט על הצורך בבדיקה נוספת של המטופל באמצעות אמצעים אחרים של הדמיה רפואית.
תסמינים רנטגניים הנדרשים לאבחון דלקת מפרקים ניוונית ראשונית
היצרות מרווח המפרק הרדיוגרפי היא אחד התסמינים הרדיולוגיים החשובים ביותר, אשר קשורה ישירות לשינויים פתולוגיים המתרחשים בסחוס המפרקי. מרווח המפרק הרדיולוגי בחלקים שונים של המפרק הוא בעל רוחבים שונים, הנובעים מירידה לא אחידה בנפח הסחוס המפרקי באזורים שונים של פני השטח המפרקיים. על פי המלצות WHO/ILAR, יש למדוד את רוחב מרווח המפרק הרדיולוגי באזור הצר ביותר. ההנחה היא שבמפרק שעבר שינוי פתולוגי, אזור זה חווה את העומס המכני המרבי (עבור מפרק הברך, אלו לרוב החלקים המדיאליים, עבור מפרק הירך - הסופר-מדיאליים, ולעתים רחוקות יותר - החלקים הסופר-ולטרליים). נקודות הציון האנטומיות המשמשות למדידת מרווח המפרק בצילומי רנטגן של מפרקים גדולים כוללות:
- עבור משטחים קמורים (ראש וקונדילים של עצם הירך) - השכבה הקורטיקלית של לוחית הקצה של המשטח המפרקי של העצם;
- עבור משטחים קעורים (קצה האצטבולום, קונדילים פרוקסימליים של עצם השוקה) - קצה המשטח המפרקי בבסיס חלל הגלנואיד.
אוסטאוסלרוזיס תת-סחוסי היא דחיסה של רקמת עצם הממוקמת ישירות מתחת לסחוס המפרקי. בדרך כלל, תסמין רדיולוגי זה הוא תוצאה של חיכוך של משטחי עצם מפרקיים חשופים ולא אחידים זה כנגד זה. הוא מזוהה בשלבים מאוחרים של אוסטאוארתריטיס, כאשר חלל המפרק מצטמצם בחדות. תסמין זה מצביע על תהליך ניווני-הרסני עמוק בסחוס המפרקי או אפילו על היעלמותו. הפרה של שלמות הסחוס המפרקי, לפני צמצומו הכמותי, עשויה להיות תוצאה של דחיסה של רקמת העצם הקורטיקלית והטרבקולרית הממוקמת ישירות מתחת לסחוס. דחיסה של רקמת העצם התת-סחוסי באזור המשטחים המפרקיים של העצמות נמדדת בשלוש נקודות במרווחים שווים לאורך קצה המפרק; ניתן לממוצע את תוצאות המדידה.
אוסטאופיטים הם גידולי עצם פתולוגיים מוגבלים בצורות וגדלים שונים המתרחשים עם דלקת פרודוקטיבית של קרום העצם בשולי המשטחים המפרקיים של העצמות - סימפטום רדיולוגי אופייני לאוסטאוארתריטיס. בשלבים הראשונים של דלקת עצם אוסטאוארתריטיס, הם נראים כמו חידוד או תצורות עצם קטנות (עד 1-2 מ"מ) בשולי המשטחים המפרקיים ובנקודות החיבור של הרצועות של המפרקים עצמם (במפרקי הברך - לאורך שולי הגושים הבין-קונדילריים של עצם השוקה, בנקודות החיבור של הרצועות הצולבות; במפרקי הירך - לאורך שולי הגומה של ראש הירך, על המשטח המדיאלי שלה, בנקודת החיבור של הרצועה של ראש הירך עצמו).
ככל שחומרת דלקת מפרקים ניוונית עולה והצטמצמות מרווח המפרקים מתקדמת, אוסטאופיטים גדלים בגודלם, רוכשים צורות שונות בצורת "שפתיים" או "רכסים", גידולי עצם מלבניים או "שופעים" על בסיס רחב או צר. במקרה זה, ראש המפרק ושקעו יכולים לגדול משמעותית בקוטרם, להפוך למסיביים יותר ו"שטוחים". ניתן לספור את מספר האוסטאופיטים בנפרד או בסך הכל בשני המפרקים, וניתן לקבוע את גודלם לפי הרוחב בבסיס והאורך. שינויים במספר האוסטאופיטים וגודלם הם אינדיקטור רגיש להתקדמות דלקת מפרקים ניוונית ולמעקב אחר יעילות הטיפול בה.
ממצאי רנטגן אינם נדרשים לאבחון דלקת מפרקים ניוונית ראשונית
פגם בעצם השוליים הפריארטיקולריים. למרות שממצא רדיולוגי זה, אשר עשוי להיראות באוסטאוארתריטיס, הוגדר על ידי RD Altman et al. (1990) כ"שחיקה של המשטח המפרקי", המונח "פגם בעצם השוליים הפריארטיקולריים" עדיף מכיוון שאין אפיון היסטולוגי מדויק של שינויים אלה הניתנים לזיהוי רדיולוגית. פגמים בעצם השוליים עשויים להיראות גם בשלבים המוקדמים של אוסטאוארתריטיס, והופעתם עשויה להיגרם על ידי שינויים דלקתיים בקרום הסינוביאלי. שינויים דומים תוארו במפרקים גדולים ובמפרקי הידיים. בדרך כלל, באוסטאוארתריטיס, פגמים אלה קטנים בגודלם, עם אזור של אוסטאוסקלרוזיס בבסיס. בניגוד לשחיקות אמיתיות המזוהות בדלקת מפרקים שגרונית, שאין להן שינויים סקלרוטיים בבסיס ולעתים קרובות נקבעים על רקע אוסטאוארתריטיס פריארטיקולרי, רקמת העצם המקיפה את הפגם השולי הפריארטיקולרי אינה נידחת באוסטאוארתריטיס.
ציסטות תת-כונדרליות נוצרות כתוצאה מספיגת רקמת עצם באזורים עם לחץ תוך-מפרקי גבוה (במקום העומס הגדול ביותר על המשטח המפרקי). בצילומי רנטגן, הן נראות כמו פגמים בצורת טבעת של רקמת עצם טרבקולרית בעצם התת-כונדרלית עם שוליים טרשתיים מוגדרים בבירור. לרוב, ציסטות תת-כונדרליות ממוקמות בחלק הצר ביותר של חלל המפרק ומתרחשות במהלך החמרה של המחלה. הן אופייניות לאוסטאוארתריטיס של מפרקי הירך, וניתן למצוא אותן הן בראש עצם הירך והן בגג האצטבולום. הדינמיקה של השינויים בציסטות תת-כונדרליות נשפטת לפי מספרן וגודלן.
כונדרומות תוך-מפרקיות מסוידות נוצרות מאזורים של סחוס מפרקי נמק ויכולות להיות גם שבר של רקמת עצם (אוסטאופיטים) או נוצרות על ידי הממברנה הסינוביאלית. הן בדרך כלל קטנות בגודלן, ממוקמות בין המשטחים המפרקיים של העצמות או בצד האפיפיזות של העצם, בעלות צורות שונות (עגולות, סגלגלות, מוארכות) ומבנה מנומר לא אחיד, הנובע משקיעת חומרים המכילים סידן ברקמת הסחוס. בדרך כלל לא נמצאות יותר מ-1-2 כונדרומות במפרק.
במפרק הברך, עצם הסומסואידית (פאבלה) בגומה הפופליטאלית יכולה להיחשב בטעות לכונדרום מסויד, אשר גם משנה את צורתה, מיקומה וגודלה באוסטאוארתריטיס של מפרק הברך. עיוות פאבלה הוא אחד התסמינים של דלקת מפרקים ניוונית של מפרק הברך.

