המומחה הרפואי של המאמר
פרסומים חדשים
טיפול בשבר בצוואר הירך
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
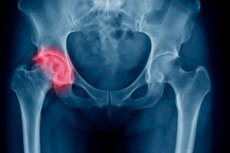
עצמות הירך הגדולה והעבה ביותר מבין כל העצמות הצינוריות הארוכות בשלד שלנו היא עצם הירך. בחלק העליון, העצם מסתיימת בראש מפרק מעוגל או אפיפיזה, המחובר לגוף העצם (דיאפיזה) על ידי הצוואר. זהו המקום הצר ביותר של עצם הירך, ושבר בלוקליזציה זו הוא פגיעה שכיחה למדי, במיוחד בקרב קשישים, הנובעת מירידה בחוזק העצם הקשורה לגיל. הטיפול בשבר בצוואר הירך הוא לרוב כירורגי ומלווה בשיקום ארוך טווח - בממוצע, תקופה זו אורכת שישה חודשים מרגע הניתוח. במקרים בהם אופי הפגיעה מאפשר הימנעות מהתערבות כירורגית וגילו של המטופל מצביע על כך שצוואר הירך ירפא מעצמו, ניתן להשתמש בטיפול שמרני.
עם זאת, טיפול ללא ניתוח כרוך בחוסר תנועה כפוי ממושך של המטופל, מה שמוביל להתפתחות סיבוכים. בקרב קשישים, אלה כוללים פצעי לחץ, הפרעות פסיכו-רגשיות, טרומבוז ורידים עמוק ודלקת ריאות היפוסטטית, אשר עלולות לגרום למותו של המטופל. בנוסף, קיים סיכון גבוה לאי-איחוי עצם בחולים בגיל הזהב. לכן, טיפול כירורגי בשבר בצוואר הירך, במיוחד בקורבנות מבוגרים שהלכו לפני הפציעה, משמש עבור אינדיקציות חיוניות.
אצל חולים צעירים ובגיל העמידה, קשה לסבול גם מנוחה ממושכת במיטה, וטיפול שמרני לרוב אינו מוביל לתוצאה הרצויה ומהווה רק דחייה של הניתוח. יתר על כן, אצל חולים צעירים, השברים לרוב מורכבים, כתוצאה מהשפעות טראומטיות משמעותיות, כגון נפילות מגובה רב או תאונות דרכים. לכן, טיפול כירורגי הוא שיטת הבחירה ברוב מקרי שברים בצוואר הירך אצל חולים בכל גיל.
טיפול רפואי בזמן (מיד לאחר שבר) הוא המפתח לטיפול מוצלח. בשברים מורכבים של צוואר הירך, האדם אינו יכול ללכת, סובל מכאבים עזים עד כדי הלם, הפגיעה במקרים כאלה נגרמת בדרך כלל מפגיעה בעלת אנרגיה גבוהה, מה שמחייב פנייה מיידית לעזרה.
עם זאת, אצל חולים קשישים עם רקמת עצם דלילה, שבר יכול להתרחש אפילו מהתהפכות לא מושכת במיטה, כיפוף פתאומי או פגיעה קלה, כמו על קצה שולחן. הסימפטומטולוגיה במקרים כאלה חלשה, והמטופל אינו מניח נוכחות של שבר. הוא ממשיך ללכת, צולע, מטופל בתרופות עממיות עבור רדיקוליטיס או אוסטאוכונדרוזיס, ובמהלך תקופה זו מצב מפרק הירך מחמיר - יש תזוזה, לבסוף אספקת דם מופרעת ומתפתח נמק אספטי של ראש המפרק. לכן, במקרה של הופעה פתאומית של תחושות חדשות באזור מפרק הירך, עדיף להראות דאגה ולעבור בדיקה מיד.
התסמינים הבאים צריכים להזהיר: כאב לא חזק מדי, אך מתמיד באזור המפשעה, שמתגבר כשמנסים ללכת מהר יותר, לעלות במדרגות או לדרוך על העקב; כאבים וקושי בסיבוב פלג הגוף התחתון במצב שכיבה על הגב; באותו מצב ניתן להבחין בקיצור אורך הרגל הפגועה ובסיבוב ניכר של כף הרגל עם הבוהן כלפי חוץ (הצד החיצוני של כף הרגל נוגע במישור המיטה). אופייני הוא סימפטום של עקב "תקוע", כאשר המטופל אינו יכול לקרוע אותו מהמשטח האופקי במצב שכיבה על הגב, אך מסוגל לכופף וליישר את הברך. בנוסף, ניתן לבצע בדיקות אימות באופן עצמאי בעזרת קרובי משפחה: לבקש ממישהו ללחוץ או להקיש על העקב - פעולות כאלה בדרך כלל מגיבות בכאב באזור המפשעה או האגן. זה קורה גם בעת מישוש מפרק הירך בצד הפגוע. יש להתריע על הופעה פתאומית של המטומה - כאשר שבר ניזוקו כלי דם הממוקמים במעמקים, כך שהדם אל פני העור אינו חודר מיד, אלא לאחר זמן מה, והופעת החבורה אינה קודמת ישירות למכה. סימנים אלה - סיבה לבדיקה מיידית. הזמן פועל לרעתו. [ 1 ]
בבחירת שיטות טיפול לשבר בצוואר הירך, הרופא לוקח בחשבון גורמים רבים: סוג ומיקום הנזק לעצם, גיל המטופל, מצב בריאותו ומידת ההזנחה של הבעיה. רק לאחר בדיקה מקיפה ואיסוף אנמנזה מלא מחליטים על שאלת טקטיקות הטיפול המועדפות.
סיווג שברים בצוואר הירך מתבצע על פי מספר קריטריונים המשקפים את האופי הקליני של הפגיעה. על פי מיקום קו השבר של עצם הצוואר ביחס לאפיפיזה, הם מחולקים לשברים בסיסיים (בחלק התחתון של הצוואר, בבסיסו, בסיס), טרנס-צווארי (בערך באמצע), תת-קפיטליים (מעל, מתחת לראש עצמו). מאפיין זה מצביע על מידת הסיכון לנמק אספטי - ככל שקו השבר גבוה יותר, כך אספקת הדם לאפיפיזה מופרעת יותר ופחות סביר לאיחוי העצם באופן עצמאי, כלומר ניתוח דחוף רלוונטי יותר.
סיכויי ההחלמה תלויים גם בזווית קו השבר ביחס לציר האנכי (סיווג פאוולס). המיקום הפחות נוח הוא כאשר זווית זו קטנה מ-30° (דרגת מורכבות שבר I). צוואר הירך נחשב בר-קיימא יותר כאשר הזווית היא בין 30° ל-50° (דרגה II). מיקום קרוב לאופקי של קו השבר הוא הנוח ביותר מבחינה פרוגנוסטית (דרגה III, זווית של יותר מ-50°).
שברים תת-קפיטליים, השברים המסוכנים ביותר בצוואר הירך, מסווגים בתורם לפי גארדן לארבעה סוגים. המורכב ביותר הוא הרביעי, שבר שלם (שלם) עם תזוזה של השברים, ובמקרה זה הם מופרדים לחלוטין; הסוג השלישי כולל שברים שלמים עם שמירה חלקית של השברים ותזוזה חלקית; הסוג השני כולל שברים שלמים ללא תזוזה; הסוג הראשון כולל שברים לא שלמים, מה שנקרא סדקי עצם, בעלי צורת ענף ירוק. האחרונים ניתנים היטב לטיפול שמרני בטיפול בזמן, אך במקרים מוזנחים, אם המטופל סובל אי נוחות וממשיך ללכת, הוא עובר לשבר שלם.
בנוסף, בהתאם לסוג התזוזה של שברי האפיפיזה, ישנם ורוס (כלפי מטה ופנימה), ולגוס (כלפי מעלה והחוצה), ו-מוטבע, שבו (שבר צוואר נופל בתוך שבר אחר). האחרון ניתן לבלבל בצילום רנטגן עם שבר לא שלם. טומוגרפיה ממוחשבת, למשל, משמשת להבחנה בין השניים. שבר בצוואר הירך הוא שלם, אך יש לו פרוגנוזה חיובית וניתן לרפא אותו באופן שמרני עם טיפול בזמן.
טיפול בפרלומה של צוואר הירך באמצעות ניתוח
טיפול כירורגי הוא השיטה המועדפת לכל סוג של שבר. זוהי השיטה היעילה ביותר. הפגיעה חמורה, איחוי עצמות אצל מטופל בכל גיל, אפילו עם פרוגנוזה חיובית, עדיין מוטל בספק. לכן, אם המטופל הלך לפני השבר ומצבו הבריאותי מאפשר לו לעבור ניתוח גדול, ואם נעשה שימוש באוסטאוסינתזה - שניים, מכיוון שמבני המתכת מוסרים לאחר 1.5-2 שנים, טיפול כירורגי עדיף.
ישנן שתי טכניקות עיקריות המשמשות בטיפול כירורגי בשבר - אוסטאוסינתזה ואנדופרותזה. הבחירה בין השתיים היא פחות על סוג השבר ויותר על גיל המטופל ורמת הפעילות הגופנית שלו לפני הפציעה. אצל מטופלים צעירים ובריאים יותר, בממוצע עד גיל 60, אוסטאוסינתזה משמשת כדי לשמר את כל הרכיבים הטבעיים של מפרק הירך. אצל קשישים וזקנים, אספקת הדם לרקמת העצם כבר נפגעת, כמו גם היכולת לשקם את שלמותה, ולכן אנדופרותזה נחשבת לניתוח המועדף. עבור מטופלים מבוגרים, ניתוח כזה הוא הסיכוי היחיד לשקם את הפעילות המוטורית. [ 2 ]
התוויות נגד לניתוח כוללות:
- בריאות סומטית או נפשית ירודה, תשישות, כלומר קיימת סבירות גבוהה שהמטופל לא יסבול את הניתוח;
- דימום פנימי, בעיות קרישה;
- זיהום של אזור הניתוח;
- אי ספיקה ורידית של הגפה הפגועה;
- מחלת עצם מערכתית;
- פתולוגיות כרוניות ואקוטיות קשות (סוכרת, התקף לב או שבץ מוחי לאחרונה, הפרעות שריר-שלד קשות וכו').
אם המטופל לא הלך לפני השבר, ניתוח אפילו לא נחשב כאפשרות טיפול. אם המטופל סובל מעודף משקל, ניתוח עלול גם הוא להוות מכשול. [ 3 ]
אוסטאוסינתזה
טכניקה זו כוללת שחזור שלמות מפרק הירך באמצעות מבני קיבוע שונים. שברי העצם מונחים במיקום הנכון ומקובעים היטב באמצעות קיבועים (סיכות, ברגים, פלטות) עשויים מחומרים אינרטיים עד לאיחוי מלא.
בהיעדר שברים ותזוזה, אוסטאוסינתזה מתבצעת בשיטה סגורה - דרך חתך קטן ללא פתיחת קפסולת המפרק תחת שליטה של מנגנון רדיולוגי וממיר אלקטרונים-אופטי, או בשברים מורכבים הדורשים גישה מלאה - פתוח. במהלך הניתוח, המטופל נמצא תחת הרדמה, כללית או ספינלית.
כיום, אוסטאוסינתזה נמצאת בשימוש נדיר. זאת בעיקר בשל העובדה שרוב החולים בפגיעה זו הם קשישים. אוסטאוסינתזה מתאימה לחולים צעירים יותר, מכיוון שלפרוטזה של הירך יש חיי מדף, שלאחריהם יש להחליפה. וזהו ניתוח חדש, וככל שהמטופל צעיר יותר, כך הוא יצטרך לעשות יותר בעתיד. כמו כן, אם השבר בצוואר הירך התרחש בילדות או בגיל ההתבגרות, מנסים להציל את המפרק הטבעי, שעדיין יגדל. [ 4 ]
אינדיקציות לניתוח אוסטאוסינתזה הן: שבר בצוואר הירך, נוכחות תזוזות, שבר בדרגת מורכבות I, שילוב של שבר ופריקה, חוסר יעילות של טיפול שמרני או התערבות כירורגית קודמת, וכן נלקח בחשבון:
- כדאיות רקמות של ראש הירך;
- גיל המטופל (בממוצע עד 60 שנים);
- פעילותו וניידותו לפני הפציעה;
- חוסר יכולת להתאים פרוטזה.
שיטת האוסטאוסינתזה משמשת בעיקר לטיפול בשברים משובצים, טרנס-צוואריים ושברים בסיסיים, אך גם לשברים תת-קפיטליים בחולים צעירים.
שברי עצם מחוברים בשתי שיטות: תוך-גרמי (תוך-מוחי) ופריאוסטאלי (חוץ-מוחי). בשברים מורכבים, שתי שיטות אלו משולבות. מבני הקיבוע ממוקמים באופן כזה שמבטיחים מגע יציב של השברים במיקום אנטומי נכון. מחברים נבחרים בהתאם לארכיטקטורה של עצמות מפרק הירך, הם קשיחים או אלסטיים למחצה, מה שמאפשר קיבוע שברים קטנים מרובים. מחברים מודרניים עשויים מסגסוגות אינרטיות ותואמות ביולוגית המבוססות על פלדה או טיטניום.
אוסטאוסינתזה תוך-מדולרית (טבילה) נפוצה יותר, שבה סיכות מוחדרות דרך התעלות המדולאריות של השברים הדיסטליים והפרוקסימליים כדי לחבר ביניהם. קצות הסיכות בדרך כלל בעלי חורי ברגים או כפופות בצורה מסוימת כדי ליצור מבנה יציב וקבוע. לעיתים, התעלה נקדח החוצה כדי להכניס את הסיכה.
לאחר איחוי העצם, כל התקני הקיבוע מוסרים. הניתוח להסרתם בדרך כלל אינו כרוך בסיבוכים.
השיטה החוץ-מדולרית (פריאוסטאלית) כוללת הצבת טבעות על המשטח החיצוני של העצם, צלחת המקובעת באמצעות ברגים ותפירת השברים באמצעות תפרי סרקלז'.
קיבועים תוך-מוחיים כמו גם תפרים וטבעות פריאוסטאליות דורשים בדרך כלל אמצעי קיבוע נוספים כגון הדבקת גפיים. פלטות חוץ-מוחיות מספקות יציבות בפני עצמן. [ 5 ]
יש לבצע ניתוח אוסטאוסינתזה בהקדם האפשרי, רצוי במהלך היום הראשון לאחר השבר. בדיקת המטופל נעשית על פי תוכנית מואצת. היא כוללת בדיקות מעבדה ובדיקות אינסטרומנטליות. הניתוח עצמו מתבצע בהרדמה כללית או ספינלית. במהלך ההתערבות הכירורגית, מבוצעת בדיקת רנטגן כירורגית בהשלכה הקדמית והצירית של המפרק.
מיד לאחר הניתוח, המטופל מקבל טיפול בתרופות אנטיבקטריאליות, מכיוון שבוצעה התערבות פולשנית עמוקה. טקטיקה זו מסייעת במניעת סיבוכים זיהומיים. כמו כן, נרשמים משככי כאבים, ויטמינים, תרופות עם סידן ותרופות להפעלת זרימת הדם. בהתאם למצב הספציפי, ניתן לרשום נוגדי קרישה, אימונומודולטורים, תרופות נוגדות דלקת לא סטרואידיות וגלוקוקורטיקוסטרואידים. [ 6 ]
המטופל מופעל החל מהיום השני לאחר הניתוח - הוא מתחיל ללכת בעזרת קביים.
בנוסף לזיהום, הסיבוכים הבאים עלולים להתרחש לאחר ניתוח אוסטאוסינתזה:
- יציבות הקיבוע, הפרדת השברים;
- המטומה תוך-מפרקית;
- בעיות באספקת הדם, וכתוצאה מכך, צוואר הירך וראש הירך לעולם לא מתמזגים, האחרון נהרס (נמק אספטי);
- היווצרות מפרק מזויף;
- Osteomyelitis;
- דלקת פרקים/דלקת פרקים של מפרק הירך;
- פקקת ורידים עמוקה ברגל הפגועה;
- Pulmonary embolism;
- דלקת ריאות היפוסטטית.
מזעור הסבירות לסיבוכים מתאפשר על ידי יישום ברור של תוכנית השיקום. [ 7 ]
Endoprosthetics
כיום, החלפת מפרק ירך באמצעות תותבת מומלצת לעתים קרובות יותר עבור קשישים שנשמרו וחולים מבוגרים עם שבר בצוואר הירך. ניתוח זה מעניק לפצוע את היכולת לנוע באופן מלא. אינדיקציה לניתוח היא גילו המתקדם של המטופל, דבר המצביע על כך שהשבר לא יירפא עקב אספקת דם לקויה. טיפול בשבר בצוואר הירך עם תזוזה בחולים מבוגרים באמצעות אנדופרותזה הוא חיוני ומאפשר למנוע נכות, במיוחד אם יש תזוזה ניכרת של שברים ומספר רב של שברים, נמק אספטי, שינויים ניווניים-דיסטרופיים של המפרק, דלקת שלו וכו'. בנוסף, ההחלמה לאחר אנדופרותזה אורכת זמן קצר יותר מאשר לאחר אוסטאוסינתזה.
התוויות נגד, הנפוצות בניתוחים לשיקום הניידות של מפרק הירך (TBS), כאשר יש צורך להחליף את המפרק ה"מקורי" בשתל, נלקחות בחשבון באופן פרטני.
בחירת התותבת תלויה בגורמים רבים. העיקרי שבהם הוא ניידות המטופל לפני הפציעה ומצב העצמות. עבור אלו שעזבו את הבית והתנועעו בחופשיות ללא הגבלות מיוחדות, מומלץ להתקין אנדופרותזות דו-קוטביות (טוטאליות), הכוללות החלפה לא רק של ראש וצוואר עצם הירך, אלא גם של האצטבולום. בחולים קשישים (בממוצע מעל גיל 75), אשר לפני הפציעה סבלו ניידות מוגבלת, בין אם בדירה ובין אם לא רחוק מהבית, מומלצות אנדופרותזות חד-קוטביות (בין-טוטאליות), המחליפות רק את ראש וצוואר עצם הירך, הממוקמים באצטבולום הטבעי. [ 8 ]
השתל המלאכותי חוזר לחלוטין על הצורה והממדים של המפרק המקורי ועשוי מחומר אינרטי עמיד: הגביע (אצטבולום) הוא בדרך כלל מתכת עם תוספת קרמית או פולימר; האפיפיזה (הראש) עשויה מסגסוגת מתכת עם ציפוי פולימרי; הצוואר, שעובר לגזע, כחלק העמוס ביותר, עשוי גם הוא אך ורק מסגסוגות עמידות.
נעשה שימוש בשיטות הבאות לקיבוע אנדופרותזה:
- ללא צמנט - שתל עם ציפוי נקבובי, המוצמד היטב למקומו, ולאחר מכן צומחת לתוכו עצם;
- צמנט - מקובע במקומו בעזרת צמנט מיוחד העשוי מחומר פולימרי;
- משולב - ראש העצם אינו צמנטי והגבעול מחובר לצמנט או, בחולים צעירים עם תותבת דו קוטבית, הגביע המחליף את האצטבולום מאובטח בנוסף באמצעות ברגים.
חולים מבוגרים יותר עם אוסטאופורוזיס מקבלים בדרך כלל צמנט באמצעות תותבת.
בקצרה, תהליך הניתוח מתבצע בשלבים. המטופל מורדם. לאחר מתן גישה כירורגית למפרק, החלקים המיועדים להחלפה מוסרים, התותבת מותקנת ומקובעת, צינור ניקוז לזרימת הנוזלים מותקן, לאחר מכן נתפרות שכבות השריר והעור, החל מהשכבות העמוקות ביותר, ומונח חבישה רכה. בממוצע, ניתוח אנדופרוסטטי אורך שעתיים עד שלוש שעות. [ 9 ]
מיד לאחר הניתוח, המטופל מקבל רשום אנטיביוטיקה ומשככי כאבים, תרופות אחרות והליכים - בהתאם לתסמינים.
בנוסף לזיהום ובעיות ריפוי, סיבוכים של החלפת מפרק ירך כוללים מקרים נדירים כגון דחיית שתל ושבר סביב עצם הירך, המתרחש מתחת לרמה בה מוכנסת התותבת ונגרם עקב טעויות החדרה. אנשים עם רקמת עצם דלילה (אוסטאופורוזיס) נוטים יותר לסבול מהסיבוך השני. [ 10 ]
אורך חייה של תותבת טיביאלית איכותית הוא בדרך כלל יותר מ-10-12 שנים, אך עדיין יש צורך להחליפה בשלב מסוים. החלקים הנעים של התותבת נתונים לבלאי הנגרם מחיכוך. זהו החיסרון העיקרי של אנדופרוסטטות.
במובנים אחרים, לניתוח זה מספר יתרונות על פני אוסטאוסינתזה: שיקום מהיר יותר (בממוצע זה לוקח 2-3 חודשים), באופן כללי - פחות סיבוכים. [ 11 ]
טיפול בשבר בצוואר הירך ללא ניתוח (טיפול שמרני)
טיפול כירורגי הוא השיטה המועדפת לכל שבר בצוואר הירך עבור חולים בכל גיל. לאחר התערבות כירורגית, אדם בהחלט מתאושש מהר יותר, קם על רגליו ומתחיל ללכת.
תיאורטית, טיפול בשבר בצוואר הירך ללא תזוזה יכול להתבצע בשיטות שמרניות, וכך נעשה בעבר, אך טיפול ללא ניתוח לא הצדיק את עצמו. זה לא קל עבור אדם צעיר ובריא, ועבור קשישים השלכות כגון פצעי לחץ, תרומבואמבוליזם, דלקת ריאות היפוסטטית ודיכאון עלולות להוביל למוות בטרם עת.
אף על פי כן, קבוצה מסוימת של חולים אינה מורשית מסיבות בריאותיות. מדובר באנשים עם פתולוגיות מערכתיות קשות, שלא יסבלו הרדמה. אין טעם לבצע ניתוח בחולים שלא הלכו לפני השבר. לעיתים, אפילו צעירים עם שבר בצוואר הירך מסיבות שונות מסרבים לניתוח או שיש להם התוויות נגד.
טיפול שמרני יכול להיות יעיל אם השבר אינו שלם או שקו השבר ממוקם בבסיס הצוואר והוא כמעט אופקי, אין תזוזה, המטופל צעיר מספיק, ואין בעיות באספקת הדם לשבר הפרוקסימלי.
טיפול לא ניתוחי בשבר בצוואר הירך שאינו נקע וללא תזוזה עשוי גם הוא להיות מוצלח.
חשוב לתת טיפול בזמן, הכולל מתיחה שלדית של הגפה הפגועה וקיבוע באמצעות הנחת גבס. מהלך הטיפול כולל גם נטילת תרופות שנקבעו על ידי הרופא, עיסוי, תרגילי נשימה ותרפיה, ושימוש בשיטות פיזיות באמצעות מכשירים.
טיפול בשבר בצוואר הירך המדיאלי (כלומר, תוך-מפרקי) ללא אנדופרותזה לעיתים רחוקות מעניק פרוגנוזה חיובית, קל וחומר טיפול שמרני. כאשר קו השבר ממוקם בחלק האמצעי והעליון של צוואר הירך, קיימת סבירות גבוהה להפסקה מוחלטת של אספקת הדם לראש הירך ולנמק שלו לאחר מכן. אפילו אוסטאוסינתזה מומלצת לעיתים רחוקות עבור סוג זה של שבר.
כתוצאה מטיפול שמרני ממושך, אפילו אצל חולים צעירים, איחוי אמיתי אינו מתרחש ברוב המקרים. באזור השבר נוצרת יבלת של רקמת חיבור, אשר מחזיקה את השברים יחד. גם לאחר אוסטאוסינתזה, העצמות לעיתים קרובות אינן מתאחות, אך הן מוחזקות יחד על ידי מבנה חזק יותר. לכן, תפקוד המפרק נותר פגום בדרגות שונות.
עם זאת, אם לחולה יש התוויות נגד קטגוריות לניתוח (שהוזכרו לעיל), סוג השבר אינו משנה. בכל מקרה, יש לרשום למטופל ולטפל בו, שמטרתם העיקרית היא למנוע ולחסל סיבוכים הקשורים לחוסר תנועה ממושך: פצעי לחץ, ניוון שרירים, תרומבואמבוליזם, דלקת ריאות היפוסטטית. משך האשפוז בטיפול בשבר בצוואר הירך שאינו ניתוחי הוא בדרך כלל לפחות שלושה חודשים.
אם גילו ומצב העצמות של הפצוע נותנים תקווה שהעצמות יתמזגו, נעשה שימוש בטקטיקות הטיפול הבאות. ראשית, מבוצעת מתיחה שלדית בגפה הפגועה. להליך מטרות שונות בהתאם לסוג השבר: במקרה של שבר קיסם - מיקום מחדש של השברים, במקרה של שבר משובץ - מאפשר לעצם ליפול למקומה ומונע קיצור של הרגל. מתיחה יכולה להיות שיטת הטיפול העיקרית או נוספת לפני קיבוע הגפה, בהתאמה, ומשך שלב זה יכול להיות שונה - מעשרה ימים עד חודשיים או יותר.
שיטת הטיפול העיקרית משמשת לשברים בצוואר הירך: מתיחה מתבצעת מיד לאחר הפגיעה. הרגל מורדמת ומונחת בסד מיוחד של Belair, אליו מחוברת משקולת של כשלושה קילוגרמים. רגלו של המטופל מורמת ומוזזת הרחק מקו המרכז של הגוף. ראשו של המטופל מורם גם כן. לאחר כחודשיים, המתיחה מוסרת. המטופל רשאי לנוע בעזרת קביים מבלי להישען על הרגל הפגועה. לאחר חודשיים נוספים, תחת פיקוחו של רופא, המטופל מתחיל להשתמש בעדינות בגפה הפגועה בעת הליכה. כל תקופת הטיפול אורכת כ-6-8 חודשים.
קיבוע משמש לשברים בסיסיים בצוואר הרחם. מתיחה שלדית מופעלת על הגפה הפגועה כאשר יש פריקה של השברים למשך עשרה ימים או שבועיים (במקרה של שבר שאינו פריקה, קיבוע מתבצע באופן מיידי). לאחר מכן מקבעים את מפרק הירך בגבס לתקופה של שלושה חודשים או יותר: מחוך מונח על אזור הבטן ומוצמד גבס לרגל השבורה (תחבושת קוקסיט). הוא מקובע בתנוחה מעט הצידה. לעיתים יהיה צורך ללבוש את גבס הגבס במשך יותר משישה חודשים. לאחר הסרת הגבס, המטופל יכול ללכת על קביים מבלי להישען על הרגל. מגף דרוטציה משמש לקיבוע הרגל הכואבת ולהפחתת הכאב. כאשר צילום הרנטגן מראה שהעצם התמזגה, ניתן להתחיל להעמיס עליה בהדרגה.
שיטות כאלה של איחוי עצמות משמשות לעיתים רחוקות, מכיוון שהן קשורות לחוסר תנועה ממושך ולסיבוכים הרבים שהיא גורמת. כדי למנוע אותן, כבר מהימים הראשונים, חולים משותקים מקבלים תרגילי נשימה, פיזיותרפיה ועיסוי. יש צורך לעבוד כמו רגל חולה, כמו גם רגל בריאה. מומלץ לעבוד באופן פעיל על כפות הרגליים והבהונות, למתוח את שרירי הירך והקרסול, לבצע כיפופים וסיבובים של הראש והפלג הגוף העליון, וכיווני כריעה במיטה. הפעלה מוקדמת של המטופל מקלה על ידי מסגרת בלקנית לטיפול בשבר בצוואר הירך, המצוידת בדרך כלל במיטה במחלקה האורתופדית. זהו מכשיר המאפשר למטופל למשוך את עצמו על זרועותיו ולכופף באופן עצמאי במיטה, כמו גם לבצע כמה תרגילי התעמלות טיפולית.
חולים קשישים חלשים אשר ניתוח אסור להם מסיבות בריאותיות מטופלים ללא הליכים כואבים כמו מתיחת שלד, קיבוע ושינוי מיקום של שברים. נעשה שימוש בטיפול פונקציונלי. המטופל מאושפז, השיטה העיקרית - מנוחת מיטה. במצב שכיבה על הגב, הוא מונח על גלגל מתחת לברך כדי לשמור עליה במצב מורם, מה שמגביל את סיבוב הרגל. משככי כאבים נרשמים.
פשוטו כמשמעו, מהימים הראשונים, מתבצעות טקטיקות ההפעלה המוקדמות של המטופל: הוא או היא מושבים במיטה באמצעות מסגרת בלקנית, הופכים על צידו, ומלמדים אותו ללכת על קביים או עם הליכון. העצמות אצל חולים אלה אינן מתאחות, הגפה מתקצרת, הסיבוב החיצוני נשאר, והם צריכים ללכת על קביים למשך שארית חייהם. עם זאת, מכיוון שהם נשארים פעילים, הם אינם מפתחים סיבוכים מסכני חיים.
שיקום
תקופת ההחלמה מתחילה מיד לאחר הניתוח, ובטיפול שמרני קשה להבדיל בינה לבין טיפול כלל. כיום, עדיפה הפעלה מוקדמת של החולים, שכן אורח חיים פסיבי בשכיבה מוביל לניוון שרירים ולהתפתחות סיבוכים חמורים.
אמצעי השיקום כוללים טיפול גמילה מסמים, תרגילים טיפוליים, עיסוי, פיזיותרפיה באמצעות מכשירים (אלקטרותרפיה ומגנטותרפיה ישירות דרך יציקת הגבס), תזונה מסוימת, נהלים היגייניים, מניעת פצעי לחץ וגודש.
הן בטיפול שמרני והן לאחר ניתוח, המטופל מקבל קומפלקסים של ויטמינים ומינרלים כדי להאיץ את האיחוי, היווצרות יבלות של עצם ורקמת חיבור, שיקום אספקת דם לקויה ומניעת שינויים ניווניים-דיסטרופיים במפרקים. אין תרופות ספציפיות ל-TBS, הקומפלקסים נבחרים באופן פרטני, אך המרכיבים הנדרשים שלהם הם סידן, ויטמין D, כונדרויטין וגלוקוזאמין.
שברים עשויים להיות מלווים בכאב. במקרה זה, נקבעים משככי כאבים לא נרקוטיים מקבוצת ה-NSAIDs, אשר גם מקלים על נפיחות, מדללים את הדם ומנטרלים דלקת. לחולים הנוטים לפקקת מומלץ ליטול נוגדי קרישה, לאלו הסובלים מבצקת - חומרים נוגדי בצקת.
ניתן לרשום אימונוסטימולנטים לשברים פתוחים ולאנשים קשישים עם חסינות מופחתת, הומאופתיה, פיטותרפיה ותוספי מזון ביו-אקטיביים משמשים גם הם להאצת הריפוי.
את קומפלקס התרופות יש לרשום על ידי רופא באופן פרטני. על המטופל לפעול לפי ההמלצות שקיבל, לא להיות חובבני, אלא לפי כללי הצריכה, שכן האינטראקציה של תרופות מסוימות יכולה להחליש את השפעתן או להוביל לתוצאות לא רצויות.
עיסוי טיפולי ניתן מיד לאחר צעדים רדיקליים (ניתוח, מתיחת שלד, קיבוע), ונמשך גם לאחר הסרת תחבושת הקיבוע. בבית החולים, הוא מבוצע על ידי מומחה מוסמך. עיסוי המטופל לא רק של הגפה הפגועה ואזור המותני מעל הגבס, אלא גם של החזה (מניעת דלקת ריאות), רגל בריאה (מניעת תהליך אטרופי), כפות רגליים ושוקיים. עיסוי כללי משפר את זרימת הדם, מה שעוזר להאיץ את הריפוי של הפציעה.
תרגילים טיפוליים. הם מבוצעים בתחילה גם תחת פיקוחו של פיזיותרפיסט, מדריך או רופא אורתופדי מטפל. תרגילים למטופלים שאינם ניידים מדי נבחרים באופן כזה שכמעט כל קבוצות השרירים מעורבות. אלה סיבובי ראש לכיוונים שונים, תרגילים עם ידיים משקולות, תנועות כפות רגליים ואצבעות (מתיחה, דחיסה, סיבוב), רגל בריאה יכולה לדמות רכיבה על אופניים, כיפוף ומתיחה שלה, מתיחה של שרירי הגפיים, שרירי הישבן, שרירי הבטן. הוכח שאפילו תרגילים ביצוע מנטלי גורמים לזרימת דם לאיברים המעורבים ומאמנים אותם.
כמו כן מבוצעים תרגילי נשימה: שירה עליזה כרגיל, ניפוח בלונים, נשיפה של אוויר לכוס מים דרך צינור וכו'. תרגילי נשימה מונעים גודש בריאות והתפתחות דלקת ריאות היפוסטטית. עומסים בעת ביצוע תרגילים גופניים צריכים להיות אפשריים, המטופל לא צריך לעבוד יתר על המידה, אך פסיביות אינה רצויה.
תזונת המטופל צריכה להכיל כמות אופטימלית של חלבונים, שומנים ופחמימות, וויטמינים, בפרט סידן (בננות, מוצרי חלב מותססים) וויטמין D (דגים, ביצים, כבד בקלה), להכיל מספיק סיבים (פירות וירקות טריים, לחם מחיטה מלאה) כדי להפעיל את פריסטלטיקה במעיים. יש להאכיל את המטופל רצוי במנות קטנות 5-6 פעמים ביום. יש לתת לו לשתות הרבה נוזלים. יש להעדיף מנות מבושלות, מאודות או מבושלות בתנור. יש להגביל משקאות חריפים, שומניים, מטוגנים, ולהימנע מאלכוהול ומשקאות מוגזים מתוקים. בקיצור, יש להקפיד על הכללים הכלליים של אכילה בריאה.
כדי למנוע פצעי לחץ, משתמשים במצעים אורתופדיים מיוחדים, ומקפידים על היגיינת הגוף, הבגדים והמצעים. העור במקומות של לחץ וחיכוך מטופל בתכשירים מיוחדים או רק באלכוהול קמפור.
הקפדה מדוקדקת על היגיינה של חלל הפה, אזורים אינטימיים, כל הגוף - המטופל מצחצח, נשטף, נשטף, מקבל סיוע בצחצוח שיניים, מגיש כלי או מחליף חיתולים.
לאחר שחרור המטופל הביתה, כל פעילויות השיקום נמשכות.
זמן ההחלמה תלוי בגורמים רבים: סוג השבר, עיתוי מתן עזרה ראשונה, שיטת הטיפול הנבחרת, גיל הפצוע, מצב רקמת העצם שלו ויכולתה להתחדש, המצב הרפואי הכללי, הרצון להחלים והשתתפות פעילה ומודעת בתהליך השיקום.
חולים שעברו החלפת אנדופרוסטזה הם החולים המהירים ביותר להחלים משבר בצוואר הירך ובדרך כלל סובלים פחות מסיבוכים. רק שברים קלים מאוד ניתנים להחלמה מלאה בשיטות שמרניות, ברוב המקרים אין החלמה מלאה. אוסטאוסינתזה תופסת מקום ביניים בין שתי השיטות. בממוצע, לוקח שישה חודשים מרגע השבר ועד להחלמה מלאה, אך בחולים עם מחלות כרוניות זה עשוי לקחת שנה או שנה וחצי. הסיכון לסיבוכים עולה אצל חולי סוכרת, חולי סרטן, אנשים עם בעיות בבלוטת התריס, מעשנים ושותים, תזונה לקויה, אוסטאופורוזיס ותהליכים ניווניים אחרים בעצמות ובמפרקים. זוהי בשום אופן לא רשימה מלאה של סיכונים. הרבה תלוי במצב הרוח של המטופל: לפעמים מטופל בגיל מבוגר מאוד מחלים לחלוטין, וצעיר יותר, אך פסיבי, בעל גישה פסימית והולך עם מקל, צולע. באופן כללי, עם זאת, למטופלים צעירים לוקח פחות זמן להחלים מאשר למטופלים מבוגרים.
שבר בצוואר הירך אינו פסק דין. הרפואה המודרנית והרצון להחלים, כמו גם עזרה מאנשים קרובים יכולים לחולל פלאים. מניעת פציעות TBS, במיוחד בגיל מבוגר, חשובה גם כן. במיוחד אם כבר הייתה פגיעה בירך. אנשים כאלה צריכים להיזהר בעת הליכה במדרגות - להיצמד למעקה, בחורף להשתמש באמצעים נגד החלקה לנעליים, לנסות לא לצאת מהבית בקרח. כמו כן, יעזרו להימנע מפציעה לשמור על משקל בטווח הרגיל ופעילות גופנית מתונה, תזונה מאוזנת, היעדר הרגלים רעים, נטילת תוספי ויטמינים ומינרלים מועשרים בסידן וויטמין D, תרופות המונעות אובדן הכרה, מכיוון שבגיל מבוגר אנשים רבים סובלים ממחלת לב כלילית, מחלת כלי דם במוח, ותנודות בלחץ.
ספרות בשימוש
עקרונות הטיפול בשבר בצוואר הירך, נובוסיבירסק, 2016, Vygovskaya ON
דמיטרי נאידנוב: 99 טיפים לשבר בצוואר ירך, נייבסקי פרוספקט, 2011
סרגיי איבניקוב, ניקולאי סיידשואו, יוסף גמדי. שברים בצוואר הירך, 2005

