המומחה הרפואי של המאמר
פרסומים חדשים
תאי מפתח במריחה אצל נשים וגברים: סיבות לגילוי
סקירה אחרונה: 05.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
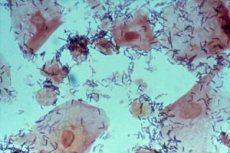
מחלות אנושיות רבות נסתרות מהעין ואין להן ביטויים חיצוניים ברורים. אך הן עלולות בקלות לגרום להתפתחות של מחלות אחרות בעלות תסמינים ברורים והשלכות לא נעימות. זיהום חיידקי הנגרם על ידי התפשטות של מיקרופלורה אופורטוניסטית יכול להתבטא בדרך זו. אך רק מחקר מעבדתי של החומר הביולוגי יכול לזהות ולזהות זיהום כזה. כשמדובר במחלות נשיות, הרופא תמיד לוקח משטח באזור הנרתיק או הרחם שבו יש חשד לזיהום. לפעמים הרופא מוצא תאי מפתח במשטח, וניתוח כזה יכול להדאיג את האישה ברצינות. למעשה, בדרך כלל מדובר בהפרה שכיחה של המיקרופלורה הנרתיקית כמו דיסבקטריוזיס, אם כי אין לשלול פתולוגיות מסוכנות יותר.
מה המשמעות של תאי מפתח בבדיקת משטח?
זוהי השאלה שנשים שואלות, לרוב חושדות שמדובר בפתולוגיה אונקולוגית, מחלות המועברות במגע מיני, וירוסים מסוכנים וכו'. חשדות אלה חסרי בסיס ברוב המקרים, משום שרופאים מכנים את תאי המפתח במריחה אפיתל שטוח עם חיידקים מרוכזים על פני השטח שלו מהקטגוריה של מיקרופלורה פתוגנית או אופורטוניסטית. נוכחותם של תאי מפתח במריחה וגינלית ברוב המקרים מעידה על התפתחות של וגינוזיס חיידקית (גרדנרלוזיס), הנגרמת על ידי חיידקים אופורטוניסטיים בעלי השם המוזר גרדנרלה. אם נמצאים בחומר הביולוגי תאי אפיתל עם מיקרופלורה דבוקה אליהם, מלבד גרדנרלה, הם נקראים תאי מפתח כוזבים במריחה.
פתוגנים של וגינוזיס מזוהים באמצעות בקטריוסקופיה. ראשית, המטופלת נבדקת על ידי גינקולוג על הכיסא ומיד נלקחת משטח למיקרופלורה. לאחר מכן, במעבדה, החומר הביולוגי שנאסף נבדק תחת מיקרוסקופ. זוהי שיטה מסורתית לאבחון רוב מחלות מערכת גניטורינארית, אשר הפכה נפוצה בגינקולוגיה.
גרדנרלה תחת המיקרוסקופ נראת כמו מוטות קטנים המנקדים את פני האפיתל השטוח שנלקח במהלך בדיקת מריחה. באופן אידיאלי, כמות זניחה של חיידקים כאלה נמצאת על רירית הנרתיק, והם אינם מהווים סכנה לאישה ולא לבן זוגה המיני. התושבים העיקריים של הסביבה הפנימית של הנרתיק הם לקטובצילים (95%) וכמה סוגים אחרים של חיידקים מועילים המורגלים לחיות בסביבה חומצית. אבל דווקא חיידקי חומצה לקטית שומרים על רמת החומציות של הנרתיק. בעזרתם גוף האישה דואג לבריאות אזור איברי המין.
עבור חיידקים פתוגניים ואופורטוניסטיים, הסביבה החומצית של הנרתיק אינה מתאימה במיוחד לחיים, שכן היא מפחיתה את פעילותם ומונעת את רבייתם. הם יכולים רק לחכות שחומציות הסביבה הפנימית תעבור לכיוון בסיסיות. וזה יכול לקרות רק אם מספר הלקטובצילים יורד בהשוואה לנורמה.
שינוי במיקרופלורה לכיוון ירידה בחיידקים מועילים נקרא דיסבקטריוזיס. במקרה זה, את מקומם של הלקטובצילים תפוס על ידי קוקוס וחיידקים בצורת מוט המתרבים באופן פעיל, אשר נמצאים בנרתיק בכמויות מינימליות, אך אינם נמצאים במריחות של אישה בריאה. נוכחותם של תאי מפתח במריחה מעידה על פתולוגיה גינקולוגית חיידקית.
אלמנטים כאלה לרוב מצביעים על וגינוזיס חיידקית (דיסבקטריוזיס של הנרתיק), אך במקרים מסוימים ניתן לזהות אותם גם עם שחיקה של הרחם, כמו גם עם דיספלזיה (מצב טרום סרטני). לעיתים רחוקות אף יותר, ניתן לזהות אותם בשלב מוקדם של פתולוגיה אונקולוגית, עם פוליפוזיס של הרחם וגידולים אחרים בעלי אופי דלקתי.
בהתאם למיקרופלורה שזוהתה, ניתן לדבר על הפתולוגיה שפגעה באישה: גרדנרלה (gardnerellosis), פטריות (candidiasis), גונוקוקים (gonorrhea), כלמידיה (chlamydia), מיקופלזמה (mycoplasmosis), טריכומונס (trichomoniasis). אבל לרוב, מתגלה מיקרופלורה מעורבת, והאבחנה נשמעת מעורפלת - דיסבקטריוזיס נרתיקית.
אם תסתכלו מקרוב, תוכלו לראות שכל הפתולוגיות החיידקיות שהוזכרו לעיל יכולות להיות מועברות מינית, וזה מדבר לטובת העובדה שניתן לאבחן דיסבקטריוזיס לא רק אצל נשים, אלא גם אצל גברים. למרות זאת ראוי להזכיר כאן, מכיוון שמיקרופלורה אופורטוניסטית היא "התושבים המקומיים" של כל גוף אנושי, כך שהתפקיד המכריע בהתפתחות המחלה עדיין אינו העברת חיידקים מאדם לאדם, כפי שהזכרנו זה עתה, אלא מצב החיסון של הגוף. עם חסינות חזקה, זיהום אינו מתרחש בפועל, מכיוון שהפתוגנים המתקבלים מבן הזוג המיניים ייספגו על ידי פגוציטים או יהפכו שוב ללא פעילים.
תוצאת המחקר ארוך הטווח בתחום זה הייתה התיאוריה שגרדנרלה עצמה אינה גורם סיבתי למחלה קשה כלשהי. יתר על כן, ברוב המקרים של גרדנרלוזיס מאובחנת, טריכומונדות וכלמידיה פעילות נמצאות במריחות. והסיבה להידבקות המיקרופלורה הפתוגנית המופעלת לתא האפיתל שנדחה היא זיהום איטי הנקרא כלמידיה, שאדם אפילו לא יכול לחשוד בו.
בדיקות של חולה עם זיהום כלמידיה חריף אינן מראות עלייה משמעותית בלויקוציטים, נוכחות של טריכומונדות וחיידקים פעילים אחרים, רק המיקרופלורה המועילה של הגוף ותאי אפיתל המושפעים מכלמידיה סובלים. אם הזיהום שוכך וכלמידיה מתה או מפחיתה את פעילותה, למשל, כאשר היא הופכת כרונית, מקומה תופסים חיידקים אחרים: גרדנרלה, טריכומונדות, קוקוס וכו' (מקום קדוש לעולם אינו ריק, מכיוון שירידה בכמות המיקרופלורה המועילה מובילה לירידה בחסינות ולהתפתחות פעילה של אורגניזמים אופורטוניסטיים ופתוגניים שחדרו פנימה).
עם כלמידיה וזיהומים אחרים המשפיעים על תאי אפיתל, נצפית הרס פעיל וניתוק שלהם. לתאים אלה נקשרים פתוגנים פעילים של דיסבקטריוזיס ופתולוגיות אחרות. בעת לקיחת משטח, הרופא מסיר ריר מהרירית הפנימית של הנרתיק, ובריר זה נמצאים גרדנרלה ומיקרופלורה מזיקה אחרת. על ידי גילוי תאי אפיתל שעברו שינוי תחת מיקרוסקופ, הרופא מדבר על נוכחות של "תאי מפתח במשטח".
כיום, שתי התיאוריות קיימות במקביל. ישנם מדענים בטוחים שגרדנרלוזיס אינה באמת מחלה ואינה דורשת טיפול קונבנציונלי, המתמקד בטיפול בגורם להפעלת המיקרופלורה האופורטוניסטית והפתוגנית. במילים אחרות, יש צורך להגביר את החסינות ולטפל בכלמידיה, ולאחר מכן, לפי הצורך, להילחם במיקרופלורה מופעלת אחרת.
אבל רוב הרופאים רואים בגארדנרלוזיס (בואו נזכור שמחלה כזו לא קיימת בפועל בסיווג הבינלאומי של מחלות) כמחלה עצמאית, שבטיפול בה אנטיביוטיקה עולה לקדמת הבמה. כלומר, ראשית אנו הורסים את כל המיקרופלורה הנמצאת בנרתיק, ואז אנו מתחילים לשחזר את המועילות על מנת למנוע הישנות של המחלה.
הזמן יגיד איזו מהתומכים בתיאוריה צודקים, ומי הולך בקו של ההתנגדות הנמוכה ביותר והרווח הגדול ביותר. אבל בכל מקרה, יש לטפל בזיהום מבלי לקוות שהוא יחלוף מעצמו. אם מערכת החיסון אינה יכולה להתמודד עם המיקרופלורה החיידקית המרובה יתר על המידה, יש צורך באנטיביוטיקה.
סיבות להופעת תאי מפתח במריחה
כפי שכבר הבנו, תאי מפתח במריחה אינם מופיעים במקרה. דבר זה מתאפשר על ידי ירידה בחומציות הנרתיק, המאפשרת לחיידקים פתוגניים שנכנסו לגוף האישה להתרבות בהצלחה. אך מאיזו סיבה עלולה להפר את איזון המיקרופלורה הפנימית של הגוף? מתי ניתן לצפות להופעת תאי מפתח במריחה?
קודם כל, הם מדברים על חסינות מופחתת. לקטובצילים החיים במעי הדק ובנרתיק משתתפים באופן פעיל בסינתזה של אימונוגלובולינים, אשר בתורם יוצרים חסינות. מערכת חיסונית מוחלשת אינה מסוגלת להגן על הגוף מפני הדומיננטיות של חיידקים פתוגניים ואינה יכולה להאט את צמיחת המיקרופלורה האופורטוניסטית, אשר, בהתרבות יתר על המידה, גורמת נזק לא פחות.
חסינות נמוכה אינה הסיבה היחידה להופעת תאי רמז במריחה, אלא שההשפעה של כל אחת מהסיבות המפורטות להלן תהיה קשורה להיחלשות הגנות הגוף, כלומר לירידה בחסינות. לפיכך, תאי רמז יכולים להופיע על רקע הפרעות הורמונליות המתרחשות במהלך ההריון, בגיל ההתבגרות ובתחילת גיל המעבר. הפרעות הורמונליות מחוץ לתקופות אלה עשויות להיות מעידות על בעיות בהריון, צמיחת שיער בגוף האישה והפרעות שונות במחזור החודשי.
תהליכים דלקתיים, במיוחד כאלה כרוניים, ממלאים תפקיד חשוב בשיבוש המיקרופלורה של הגוף. דלקות כרוניות תמיד מובילות להחלשת מערכת החיסון, ללא קשר למיקומן. ואם מדובר גם בדלקות של איברי המין הפנימיים או איברי האגן, שמירה על איזון חיידקי תהיה קשה ביותר.
מה עוד יכול להוביל לחוסר איזון של המיקרופלורה בנרתיק אצל נשים? תשוקה מוגזמת להיגיינה אינטימית, שאינה פחות מסוכנת מאשר אי שמירה עליה. אם לא מקפידים על סטנדרטים של היגיינה, קיים סיכון להחדרת חיידקים ופטריות פתוגניים לגוף, אך עם מערכת חיסונית חזקה, לקטובצילים יכולים להתמודד איתם בכוחות עצמם. אך שימוש תכוף בהליך טיפולי והיגייני כמו שטיפה תורם לשטיפת המיקרופלורה המועילה יחד עם הפתוגניים.
לוקח זמן להחזיר את רמות הלקטובצילי הרגילות, שבמהלכו חומציות הנרתיק תיפגע והמיקרופלורה האופורטוניסטית הנפוצה תוכל להתרבות ללא עונש, ולגרום לפתולוגיות שונות מלוות בגירוד, הפרשות נרתיקיות שופעות ולעיתים ריח לא נעים.
חלק מההליכים הרפואיים יכולים להיחשב גם כגורמי סיכון להתפתחות דיסבקטריוזיס. טיפול חיטוי ואנטיביוטי יכול להשפיע לרעה על המיקרופלורה של הגוף. אבל אם חומרי חיטוי פועלים באופן סלקטיבי יותר או פחות ואינם הורסים לחלוטין את ההרכב העיקרי של המיקרופלורה החיידקית של הנרתיק (אם לא מדובר בשטיפה), אז טיפול אנטיביוטי יכול להרוס אותו לחלוטין. לאנטיביוטיקה לא אכפת מי עומד מולם: הגורם למחלה או המגן של הגוף, חשוב להם שזהו חומר זר הקשור לחיידקים.
טיפול אנטיביוטי צריך להיות מלווה בנטילת תרופות הממלאות את אספקת הלקטו-ביפידובקטריה המועילה לגוף, אחרת קשה מאוד להימנע מדיסבקטריוזיס, במיוחד בטיפול ארוך טווח באנטיביוטיקה.
נטילת אנטיביוטיקה ללא מרשם רופא מסוכנת אף יותר, משום שהיא תורמת להופעת זני חיידקים עמידים. כאשר מתעורר הצורך בטיפול אנטיביוטי, ייתכן שיתברר שהאנטיביוטיקה שנקבעה אינה מתמודדת עוד עם הגורם למחלה, וייתכן טיפול נוסף בתרופה נוספת (ולפעמים יותר מאחת). לקטובצילים אינם מסוגלים לייצר רכיבים מגנים מפני אנטיביוטיקה, ומתברר שהתרופה הראשונה תשפיע לרעה רק על המיקרופלורה המועילה, ותעניק חופש רב עוד יותר למיקרובים פתוגניים. חומרים אנטיבקטריאליים שייקבעו מאוחר יותר יהרסו בסופו של דבר את המיקרופלורה המועילה וישמידו את הגורם למחלה. אך חיידקים מסוכנים אחרים, פטריות ומיקרואורגניזמים מזיקים אחרים יכולים לחדור לאדמה הפורייה (שאינה חומצית מספיק), מה שיוביל לבעיות חדשות הקשורות לדיסבקטריוזיס.
לא רק אנטיביוטיקה ותהליכים דלקתיים כרוניים גורמים להחלשת הגנות הגוף. פעילות גופנית מוגזמת באופן קבוע, דלקת חריפה של מערכת השתן, לחץ ודיכאון, מחלות מערכתיות זיהומיות, במיוחד ויראליות, תזונה לקויה (למשל, הגבלה או סירוב לאכילת מוצרי חלב) וכו' יכולים גם הם לשחק תפקיד.
אם נדבוק בתיאוריה השנייה של התפתחות דיסבקטריוזיס בנרתיק, אז יש להתייחס לסיבה שלה כזיהום כלמידיה שנרפא, אשר כתוצאה מטיפול שגוי הפך לצורה איטית ללא תסמינים בולטים. יש רק מסקנה אחת - יש לטפל בכלמידיה, גם אם הדלקת אינה מפריעה לך במיוחד, ויש לגשת לכך ברצינות כדי שהחיידקים יושמדו לחלוטין.
אבל בואו נחזור לחוסר איזון הורמונלי. זה יכול להיגרם לא רק מסיבות פנימיות אלא גם מסיבות חיצוניות. לדוגמה, גלולות למניעת הריון תורמות לשינויים באיזון ההורמונלי, וזה מה שאליו קשורה השפעתם המניעתית. ואמצעי מניעה מחסומיים עצמם הופכים לעתים קרובות לגורם לזיהום בנרתיק או להתפתחות של תהליך דלקתי. אם פונים גם לעזרת חומרים קוטלי זרע, בעלי השפעה חיידקית מסוימת, על בסיס יומי, קיים סיכון להרס המיקרופלורה המועילה בנרתיק.
שיחה נפרדת אפשר לנהל על תחתונים. התשוקה לבדים סינתטיים, שקל לכבס וללביש אותם היטב, אינה תורמת לבריאות המיקרופלורה הפנימית. על ידי הגבלת גישת האוויר לרקמות הגוף ויצירת אפקט החממה, הם מספקים את כל התנאים לרבייה של חיידקים ופטריות פתוגניים, אשר מרוצים מאוד מחום ולחות. אין זה מפתיע שנשים המעדיפות תחתונים מבדים סינתטיים לעתים קרובות יותר מאחרות פונות לרופא עם תלונות על גירוד והפרשות מאיברי המין.
באשר לשיטות העברת הזיהומים, המצב הוא כדלקמן. הפרה של המיקרופלורה אצל אחד מבני הזוג מובילה להתרבות של מיקרואורגניזמים פתוגניים, אשר מועברים בקלות לבן הזוג השני במהלך יחסי מין. אם חסינותו נחלשת (ואדם נדיר יכול להתפאר בחסינות חזקה), החיידקים החדשים שהגיעו יתקנו במהירות את המצב, וימשכו את המגרש לטובתם. כעת לבן הזוג השני יש גם דיסבקטריוזיס או פתולוגיה זיהומית ודלקתית אחרת של מערכת הרבייה (כלמידיה, קנדידה, זיבה וכו'). יש לומר שקשרים מיניים מופקרים רק מגבירים את הסיכון להופעת תאים מרכזיים במריחה, וזה לא מפתיע כשאינך יודע איזה סוג של "מחלה" עשויה להסתתר במעמקי בן זוג פחות מוכר.
תסמינים של פתולוגיות עם תאי מפתח במריחה
מאמינים כי כתמים מאיברי המין של אדם בריא לא צריכים להכיל תאי רמז כלל. ברגע שהם מופיעים, יש סיבה לחשוד בהפרה של המיקרופלורה הנרתיקית, כאשר האיזון עובר לכיוון מיקרופלורה פתוגנית ואופורטוניסטית. תאי רמז בודדים במריחה עשויים להצביע על כך שהמחלה אובחנה בהתחלה ויהיה קל להביס אותה, לפעמים רק על ידי נרמול המיקרופלורה הנרתיקית. אם יש הרבה תאי רמז במריחות, זה מצביע על צורה מתקדמת של המחלה, דבר המצביע על רבייה פעילה של חיידקים מזיקים, וכאן אי אפשר להסתדר בלי אנטיביוטיקה.
אבל כפי שאנו כבר יודעים, תאים מרכזיים בחומר הביולוגי אינם מתגלים במקרה. זו אינה בדיקת דם, שאנו מבצעים מספר פעמים בשנה ולא רק למטרות אבחון, אלא אפילו למטרות מניעה. לקיחת משטח דם מוצדקת במקרה שאדם מגיע למומחה עם תלונות מסוימות.
נכון, גינקולוגים מעדיפים ללכת על בטוח ולקחת בדיקות למיקרופלורה גם במהלך בדיקות מונעות. זאת בשל העובדה שבחיינו ישנם גורמים שליליים רבים שיכולים להשפיע על בריאות הסביבה הפנימית של הגוף. תנאים סביבתיים לא נוחים, לחץ ועייפות פוגעים משמעותית בבריאות האישה ולעתים קרובות מדי הופכים לגורם לדיסבקטריוזיס בנרתיק. ככל שתתגלה הפרעה כזו מוקדם יותר ויתחיל הטיפול בבעיה, כך יהיו לה פחות השלכות שליליות.
תאי מפתח במריחה אצל נשים אינם נדירים כלל בטיפולה של רופאה, ולכן אבחון בדרך כלל אינו גורם לקשיים מיוחדים כאשר נשים מגיעות עם תלונות קבועות. ברור כי בהתאם לסוג המיקרופלורה החיידקית, התמונה הקלינית של המחלה עשויה להשתנות במידה מסוימת, אך עדיין, למחלות כאלה יש מאפיינים משותפים.
הסימנים הראשונים של רוב מחלות גניטורינאריות, בהן יש שינוי באיזון המיקרופלורה הנרתיקית, הם גירוד וצריבה באזור איברי המין, אי נוחות במהלך או אחרי קיום יחסי מין הנגרמת מגירוי של הקרום הרירי, הופעת הפרשות רבות עם ריח חריג (בדרך כלל, להפרשות הנרתיקיות יש ריח חמוץ). שינוי בצבע ההפרשה לצהבהב וירקרק מעיד על רבייה פעילה של זיהום חיידקי פתוגני. הפרשה כזו נקראת מוגלתית, והיא מעידה על תהליך מתקדם.
תאי מפתח במריחה במהלך ההריון קשורים בדרך כלל לגארדנרלוזיס. נשים הרות בדרך כלל סלקטיביות ביחסי מין, ומעדיפות גבר אחד, בדרך כלל אבי הילד. ואם הוא, בתורו, היה זהיר באותה מידה מבחינה מינית ונשאר נאמן לאשתו, הסבירות להידבק בזיהום חיידקי חמור נשארת נמוכה ביותר. דבר נוסף הוא שבמהלך ההריון, גוף האישה עובר שינויים הורמונליים, אשר יכולים להשפיע לרעה על מצב המיקרופלורה הנרתיקית.
ומכיוון שלא רק לקטובצילים וכמה סוגים של מיקרואורגניזמים מועילים, אלא גם גרדנרלה (בכמויות מוגבלות ובמצב לא פעיל) נחשבים לתושבים קבועים של רירית איברי המין, חוסר איזון הורמונלי יכול לגרום להפעלתם של האחרונים, מה שיוביל לדיסבקטריוזיס בנרתיק עם הופעת גירוד והפרשה חשודה. דווקא עם בעיות אלו, נשים הרות ממהרות לרופא, מקנאות בבריאותן ובעתיד תינוקן.
באשר לאבות לעתיד ולגברים אחרים, הם יכולים להידבק בזיהום באמצעות מגע מיני עם אישה הסובלת מנוגינוזיס חיידקית. וככל שיש יותר מגעים מיניים עם נשים שונות, כך הסיכון לזיהום גבוה יותר.
לקוראים אולי יש שאלה הוגנת: היכן ניתן למצוא תאי מפתח אצל גברים, מכיוון שאין להם נרתיק עם המיקרופלורה האופיינית לו? אין נרתיק, אבל יש פין עם הקפלים הידועים שלו. ולמרות שאין לו תאי אפיתל משלו, כשהוא נכנס לנרתיק במהלך יחסי מין, הוא יכול בקלות לקחת איתו משם תאי מפתח.
לראש הפין ומתחת לערלה המכסה אותו יש מיקרופלורה משלהם. תאים מושפעים מהנרתיק מתערבבים איתו, חיידקים מתרבים באופן פעיל וגורמים לתהליכים דלקתיים ברקמות הראש, מה שרופאים מכנים בלנופוסטיטיס חיידקית. במקרה זה, לקיחת דגימה מחומר ביולוגי תראה תאים בודדים במריחה, מכיוון שלפין אין תאי אפיתל משלו על פני השטח.
סימנים אופייניים למחלה הם: אדמומיות ראש הפין, הופעת פצעונים ופלאק לבנבן עליו, הופעת ריח לא נעים גם לאחר ביצוע הליכים היגייניים. כל זה מצביע על התפתחות של מיקרופלורה פתוגנית ועל הצורך בטיפול דחוף.
אבל שוב, כמו במקרה של הסוג הנשי של המחלה, לדלקת יכולות להיות גם סיבות פנימיות. אלה כוללות פתולוגיות דלקתיות כרוניות של מערכת גניטורינארית (דלקת שלפוחית השתן, דלקת השופכה, דלקת הערמונית וכו'). עבור גברים, זה רלוונטי במיוחד, בהתחשב במאפיינים המבניים של השופכה, שהיא גם הפין. זיהום חיידקי פנימי מפחית את החסינות ומקדם את התפשטות המיקרופלורה האופורטוניסטית (בדרך כלל גרדנרלה, לעתים רחוקות יותר סטרפטוקוקים, סטפילוקוקים וכו') לא רק בשופכה, אלא גם מעבר לה.
אם גבר מזניח היגיינה אינטימית, חיידקים מתרבים באופן פעיל במיוחד, מסתתרים מאחורי העורלה וגורמים לדלקת חמורה ברקמות ראש הפין. היגיינה חשובה לא פחות לגבר מאשר לאישה. אם לאחר קיום יחסי מין עם אישה שאובחנה כחולה בנרתיק חיידקי, גבר שטף היטב את איבר מינו ואת כל קפליו, ההסתברות למצוא בו לאחר מכן את תאי המפתח מהנרתיק שהובילו להתפתחות בלנופוסטיטיס תהיה קרובה לאפס.
חשוב להבין שדיסבקטריוזיס אינה מחלה זיהומית המועברת במגע מיני, למרות שקיימת אפשרות להדבקה כזו במהלך מגע מיני. אך הסתברות זו אינה גדולה כפי שהיא נראית. כדי שהמחלה תתפתח, נדרשים גורמים פנימיים וחיצוניים המשפיעים לרעה על חסינותו של האדם. במילים אחרות, המחלה משפיעה רק על אנשים עם חסינות מופחתת.
אילו תאים ניתן למצוא במריחה?
כפי שכבר אמרנו, לא לשווא גינקולוגים מנסים לקחת משטח בכל פעם שאישה מגיעה לפגישה, גם אם מדובר בבדיקה מונעת. אחרי הכל, תוצאות המשטח יכולות לחשוף פתולוגיות שהאישה אפילו לא חושדת בהן. אחרי הכל, תאי המפתח במשטח, הקשורים בעיקר לגרדנרלה, נחשבים רק לאחד האינדיקטורים להפרה של המיקרופלורה. למעשה, המיקרופלורה הפתוגנית של הנרתיק יכולה להיות עשירה הרבה יותר, אלא שבתחילת המחלה, תסמיני הפתולוגיה נעדרים.
כן, 95% מהמיקרופלורה בנרתיק הם חיידקי הלקטובצילים העוזרים שלנו, ו-5% הנותרים אמורים להיות מיקרופלורה אחרת, שביניהן ניתן למצוא סוגים שונים של חיידקים ווירוסים: עגולים (קוקים, שביניהם בולט סטפילוקוקוס אאורוס) ודמויי מוט (חיידקים, כולל גרדנרלה), קורינובקטריה, מיקרואורגניזמים אירוביים ואנאירוביים. בסך הכל, כ-40 מינים, שבדרך כלל אמורים לתפוס בין 2 ל-5%, לא יותר. אם אחוז זה גבוה יותר, אנחנו מדברים על חוסר איזון, כלומר חיידקי הלקטובצילים כבר לא יכולים לרסן את צמיחת המיקרופלורה הפתוגנית, וכל יום יהיו עוד ועוד מזיקים.
תאי המפתח של גרדנרלה במריחה הם אפיתל שטוח שעבר שינוי בעל מבנה גרגירי. באופן עקרוני, כמות קטנה של אפיתל שטוח נמצאת גם בפלורה הפנימית של אישה בריאה. זה נורמלי, מכיוון שהיעדרו עשוי להצביע על הפרה של ייצור הורמוני המין. אבל קוקוס, בעלי צורה עגולה, וגרדנרלה בצורת מוט משנים את פני האפיתל, והרופא מאבחן תאי מפתח במריחה. גילוי קוקוס במריחה הוא כבר אות מדאיג, המצביע על התפשטות חיידקים מזיקים וירידה במספר הלקטובצילים.
ביומיקרוסקופיה וניתוח ציטולוגי מבוססים על גילוי מיקרואורגניזמים פתוגניים. הם מזוהים על ידי המאפיינים המבניים של התאים בעת בדיקת החומר הביולוגי תחת מיקרוסקופ. אם יש חשד למיקרופלורה שבדרך כלל לא אמורה להיות בנרתיק כלל (לדוגמה, כלמידיה, גונוקוקים וכו'), ניתן לרשום שיטות מחקר מעבדתיות אחרות (לדוגמה, ניתוח PCR, תרבית מיקרופלורה וכו'), המאפשרות לזהות את הפתוגן ולהעריך את מידת התפתחות התהליך הזיהומי.
כל חיידק, אפילו אופורטוניסטי, כאשר הוא מתרבה יתר על המידה, גורם לגירוי ודלקת ברקמות הנרתיק. לויקוציטים, המגנים העיקריים המגיבים בחדות לתהליכים זיהומיים, נחשבו תמיד כאינדיקטור לתהליך דלקתי. אם נמצאים תאי מפתח במריחה והלויקוציטים מוגברים, זה מצביע על התפתחות של תהליך דלקתי הנגרם על ידי גרדנרלה או חיידקים אחרים שהתגלו בכמויות גדולות במהלך בדיקות מעבדה.
בדרך כלל, בפענוח של כתם מהנרתיק לא אמורים להיות יותר מ-10 לויקוציטים, בחומר הביולוגי מתעלת צוואר הרחם - לא יותר מ-20. בתהליכים דלקתיים, נתון זה עולה ל-30 ומעלה, דבר המצביע על הפעלת מערכת החיסון להילחם בזיהום. אך ירידה במספר הלקטובצילים מחלישה את מערכת החיסון, מה שאומר שיידרש עזרה חיצונית כדי להילחם בזיהום.
מערכת החיסון של אדם בריא צריכה לפעול בצורה מושלמת. פגוציטים אחראים לכך - סוג מיוחד של לויקוציטים המסוגלים לספוג תאים זרים. נויטרופילים, מקרופאגים, מונוציטים ותאים אחרים הם בעלי תכונות כאלה. באופן עקרוני, הם צריכים לספוג כל חיידק פתוגני פעיל שנכנס לגוף, ולמצוא אותו בעזרת קולטנים מיוחדים. אם הפגוציטים תקינים, ותאי מפתח נמצאים בכמויות גדולות במריחה, זה מצביע על הפרה של פגוציטוזה, כלומר תקלות במערכת החיסון.
ניתן לשפוט את היקף התהליך הפתולוגי לפי מספר התאים המרכזיים, המיקרואורגניזמים הפתוגניים והלויקוציטים. בוגינוזיס חיידקית, למרות שמדובר בנוכחות גרדנרלה פעילה, למעשה, לרוב מדובר במיקרופלורה מעורבת, שכמותה עולה על 5% הנדרשים.
אבל כדי להעריך במדויק את ההתיישבות הנרתיקית עם חיידקים, וירוסים ופטריות, יש לקחת משטח ולבדוק אותו בהתאם לדרישות מסוימות. ראשית, אלו הן הדרישות מהמטופלות להתכונן לבדיקה גינקולוגית, שהרופא צריך להזכיר באופן קבוע למטופלות נקיות יתר על המידה. שנית, הדרישות לביצוע הניתוח.
הכנה נכונה לבדיקה גינקולוגית ולאחריה לקיחת משטח למיקרופלורה כוללת:
- הימנעו משימוש בחומרים הורמונליים מקומיים, חומרי סיכה לנרתיק, משחות קוטלי זרע מספר ימים לפני הבדיקה (לפחות 3 ימים), מכיוון שכולם עלולים לעוות את התמונה האמיתית של המיקרופלורה הנרתיקית,
- יש להימנע מקיום יחסי מין במשך 1-2 ימים לפני ביקור אצל גינקולוג.
- בערב שלפני הבדיקה הגינקולוגית, אישה צריכה לבצע הליך היגיינה אינטימי, אך אסור להתרחץ או להשתמש בחומרי ניקוי שונים; בבוקר ביום הפגישה, הליכי היגיינה אינם רצויים,
- נשים רבות בתור לרופא נשים מנסות לרוקן את שלפוחית השתן שלהן כדי להפחית אי נוחות במהלך הבדיקה. למעשה, עליכן ללכת לשירותים לא יאוחר משעתיים לפני התור.
משטח למיקרופלורה נלקח מדפנות הנרתיק, תעלת צוואר הרחם, השופכה. זה יהיה אינפורמטיבי ביותר בימים הראשונים לאחר הווסת. ויהיה עדיף אם הניתוח יבוצע תוך 3 השעות הראשונות לאחר נטילת המשטח.
השלכות וסיבוכים
תאי אפיתל בודדים, מספר קטן של לויקוציטים, ריר ואפילו פטריות שמרים הנמצאות במריחה אינם נחשבים לתסמין מדאיג. כל זה יכול להופיע במיקרופלורה הנרתיקית בכמויות מתונות. מספר קטן של קוקוסים, המרוסנים על ידי הסביבה החומצית שנוצרת על ידי לקטובצילים, גם אינו סיבה לדאגה.
עם זאת, הרופא עשוי להורות על בדיקת מעקב לאחר זמן מה כדי לוודא שחיידקים פתוגניים לא החלו להתרבות. מדוע זה כל כך חשוב? מכיוון שבריאות האישה תלויה בכך. חיידקים, פטריות, וירוסים וטפילים אחרים מובילים להתפתחות תהליך דלקתי בקרום הרירי של איברי המין הפנימיים של אישה.
לא רק שהמטופל מתחיל לחוות גירוד מתמיד באזור איברי המין, גירויים ופצעים מופיעים על הקרום הרירי, אלא שעל רקע זה מופיעות גם בעיות בחיי המין. האישה מתחילה להימנע מקיום יחסי מין, משום שבמהלך קיום יחסי המין היא חווה כאב ואי נוחות. זה מעורר מריבות ושערוריות במשפחה, הנגרמות מחוסר שביעות רצון של שני בני הזוג מחיי המין.
שוב, תהליכים דלקתיים אינם חולפים מעצמם. בהדרגה, הם מתפשטים לאזור גדול יותר ויותר, ולוכדים איברים פנימיים סמוכים. אם לא נעשה דבר, הדלקת תהפוך לכרונית. על רקע הדלקת, פוליפים יכולים להיווצר על רירית הנרתיק, מופיעות שחיקות. עם הזמן, רקמות הרחם עצמן מתחילות לגדול באופן בלתי נשלט באתר הדלקת החמורה (דיספלזיה) וקיים סיכון שתחת השפעת גורמים מועדים, התאים יתחילו להשתנות ולהפוך לממאירים. נראה שמדובר בדלקת פשוטה, אך ללא טיפול היא עלולה להתפתח בסופו של דבר למחלה נוראית - סרטן.
בעיית הפרעה במיקרופלורת הנרתיק יכולה לגרום גם לבעיה נוספת עבור נשים צעירות - בעיות בהריון, והתאים המרכזיים במריחה במהלך ההריון מסוכנים עקב הסיכון ללידה מוקדמת והפלה, הדבקה של הילד בזיהום חיידקי במהלך המעבר דרך תעלת הלידה וסיבוכים שונים לאחר הלידה.
מה עוד מסוכן בגארדנרלוזיס לנשים? אם המחלה לא מטופלת, קיים סיכוי לדלקת בשחלות ובשופכה, המלווה בכאבים בבטן התחתונה, ובמקרה האחרון, באזור איברי המין. בנוסף, נשים מתחילות לעיתים קרובות לסבול מדחפים תכופים להשתין.
גרדנרלוזיס אצל גברים מוגבלת בדרך כלל לתהליכים דלקתיים בראש הפין ורק לעתים רחוקות גורמת לסיבוכים אחרים. עם זאת, בנוכחות גורמים מסוימים, קיים סיכון לפתח פתולוגיות כגון דלקת השופכה, דלקת הערמונית, דלקת שלפוחית השתן, דלקת שלפוחיות, דלקת פיילונפריטיס וכו' על רקע הפעלת מיקרופלורה אופורטוניסטית, אם החיידקים המותרבותים ממשיכים לנוע ברחבי הגוף.
אם במריחה מופיעים רק תאי מפתח ומספר קטן של קוקוס, והרופא מאבחן דיסבקטריוזיס בנרתיק, אין זו סיבה לוותר על פעילות מינית. וגינוזיס בקטריאלי, מפחיד ככל שזה נשמע, אינו מחלה מדבקת. הדרישה היחידה היא היגיינה קפדנית של הפין לאחר קיום יחסי מין.
אבל השינוי באיזון המיקרופלורה הנרתיקית והאלקליזציה של הסביבה הפנימית שלה מושכים לא רק מיקרופלורה אופורטוניסטית. עם הזמן, פתוגנים המועברים במגע מיני עשויים להתגלות גם בפלורה המעורבת (במיוחד אם יש יותר מבן זוג מיני אחד). עבורם, סביבה לא חומצית מספיק היא גם קרקע פורייה לרבייה. ייקח זמן קצר מאוד עד שמצב של כלמידיה, מיקופלזמוזיס, זיבה וכו' יצטרפו לדיסבקטריוזיס בנרתיק, מכיוון שמערכת החיסון של האישה, שנחלשת עקב ירידה במספר חיידקי הלקטובצילוס, לא תוכל עוד להתנגד לצמיחה ולרבייה של פתוגנים.
כעת המטופלת תהווה סכנה לבני זוגה המיניים. אבל מחלות מין הן נושא נפרד לדיון.
האם גבר עם מחלה זיהומית ודלקתית שאינה מין של הפין יכול להדביק את בת זוגו? קיים סיכון כזה, מכיוון שכל מיקרואורגניזמים, אפילו אופורטוניסטיים, החיים על העור והריריות שלנו, יכולים להיות מסוכנים אם הם מתחילים להתרבות במהירות. אך הם יתחילו להתרבות אם מערכת החיסון של האישה נחלשת באופן ניכר על ידי מחלות קיימות. לפיכך, ההסתברות שבלנופוסטיטיס או מחלה זיהומית ודלקתית אחרת של הפין אצל גבר יכולה לגרום להתפתחות של וגינוזיס חיידקי אצל נשים היא נמוכה יחסית (לא יותר מ-8%). עם זאת, אין זו סיבה שגברים לא יטפלו במחלותיהם הגבריות, מכיוון שהסיכון עדיין קיים.
מְנִיעָה
העובדה שהמחלה אינה מסווגת כחמורה אינה אומרת שצריך להיות זהירים לגבי האפשרות להידבק בה. כמעט כל מחלה קלה יותר למניעה מאשר לריפוי. יתר על כן, אמצעי מניעה בדרך כלל אינם דורשים מאדם משהו בלתי אפשרי או קשה ביותר. ברוב המקרים, הכל מסתכם בשמירה על היגיינה אישית ואורח חיים בריא.
אבל אילו אמצעי מניעה יעזרו להימנע ממחלה לא נעימה כמו וגינוזיס חיידקית:
- מכיוון שאנו מדברים על איברי המין הבאים במגע עם הפרשות פיזיולוגיות המכילות תאים חיידקיים, דרישת ההיגיינה נותרה רלוונטית מאוד. היגיינה אינטימית יומיומית באמצעות מוצרים ייעודיים, אם היא לא הופכת לערובה לבריאות טובה, תסייע במניעת מחלות זיהומיות מסוכנות. נהוג לחשוב שסבון רחצה או סבון תינוקות רגיל, ג'לי רחצה וקרמים אינם מתאימים להליכי ניקוי באזורים אינטימיים עקב רמת חומציות לא נכונה. אך מוצרים מיוחדים להיגיינה אינטימית עם רמת חומציות הנדרשת עלולים גם הם לגרום נזק אם הם פשוט אינם מתאימים לאישה. לכן יש לנקוט באחריות בבחירת מוצרים לטיפוח איברי המין.
- היגיינה אינטימית חשובה לא רק לנשים, אלא גם לגברים, וזהו גורם המניעה העיקרי עבורן. טיפולי מים יומיים עם חומרי ניקוי טבעיים בתוספת היגיינת איברי המין לאחר קיום יחסי מין יעזרו למין החזק להימנע מהפתעות לא נעימות. הגנה נוספת מפני מחלות מין תהיה מוצר הלטקס הידוע בעל השם המהמם "קונדום".
- חיידקים, וירוסים, פטריות – אלו מיקרואורגניזמים הנמשכים מאוד לסביבה הפנימית החמה והלחה של הנרתיק. אין צורך להפוך אותו לאטרקטיבי עוד יותר עם תחתונים העשויים מחומרים סינתטיים היוצרים "אפקט חממה". אותו הדבר חל על תחתונים הדוקים מדי. תחתונים צריכים להיות רחבים מספיק ועשויים מבדים טבעיים.
- גם לגינקולוגים יש דעה שלילית לגבי חוטיני. דגם זה של תחתונים לנשים נחשב לגורם מעורר לגירוי של רקמות איברי המין ולהחדרת זיהום האורב באזור אנאלי לתוך הנרתיק.
- כל הנשים בגיל הפוריות, אשר לרוב מגלות תאי מפתח במריחה, חוות תופעה לא נעימה אך חשובה מאוד כמו וסת. בתקופה זו, נשים מודרניות משתמשות בתחבושות היגייניות, אותן הן רוכשות בבתי מרקחת ובחנויות. אך לא לכל התחבושות יש השפעה טובה על מצב המיקרופלורה של האישה. משטח סינתטי ובסיס העשוי מחומר אטום לאוויר אינם הבחירה הטובה ביותר עבור אישה שאכפת לה מבריאותה המינית. חומר התחבושות צריך להיות טבעי, "נושם" ורך ככל האפשר. אם התחבושות גורמות לגירוי ברקמות איברי המין, גירוד ותחושות לא נעימות אחרות, עדיף לסרב להן. כנ"ל לגבי טמפונים היגייניים.
- לרופאים יש גם גישה מעורפלת כלפי מה שנקרא "פדים יומיים". גינקולוגים ממליצים ללבוש פדים יומיים רק בימים הראשונים והאחרונים של הווסת, כאשר יש הפרשות כהות דלות. הם יהיו שימושיים גם עבור אותן נשים אשר, מסיבות פתולוגיות, סובלות מהפרשות קלות בשפע שמכתימות מאוד את התחתונים ויוצרות תחושת לחות. אבל גם במקרה זה, לא מומלץ להשתמש בפדים כל הזמן. עדיף להחליף תחתונים לעתים קרובות יותר. העובדה היא של"פדים יומיים" יש בסיס צפוף שאינו מאפשר לאוויר לעבור דרכו היטב, מה שאינו מאפשר לגוף "לנשום", אך מקדם את התפשטותם של חיידקים אנאירוביים.
- עכשיו, לגבי חיי המין. עבור אישה, מקור לזיהום חיידקי יכול להיות גבר שהוא נשא של זיהום זה. חילופי בני זוג תכופים כרוכים לא רק בסיכון לפתח דיסבקטריוזיס נרתיקית, אלא גם בזיהום במחלות מין. לכן עדיף לחפש דרכים שונות להשיג סיפוק מיני עם בן זוג אחד מאשר עם גברים לא מאומתים. אגב, נקודה זו רלוונטית גם לנציגי המין החזק.
- אם זוג מקיים יחסי מין אנאליים ומחליף אותם ביחסי מין וגינאליים, האישה צריכה להיות מוכנה לעובדה שבשלב מסוים הגינקולוג ימצא "זרים" בנרתיק שלה. פי הטבעת והחלחולת מכילים הרכב כה עשיר של מיקרופלורה מגוונת, שאינה מתאימה לנרתיק של אישה, שדיסבקטריוזיס לא תהיה משהו בלתי צפוי.
אבל כל האמור לעיל לא יעזור לאישה להגן על עצמה מפני זיהום וגם לא יעזור לעבודה המתואמת היטב של מערכת החיסון. ולשם כך, יש צורך:
- שקול מחדש את גישתך לתזונה. היא צריכה להיות סדירה ומלאה. המוצרים צריכים להיות טבעיים, ואם אפשר, ללא תוספים מזיקים. יש לתת עדיפות לירקות ופירות המכילים קומפלקס עשיר של ויטמינים ומינרלים שיסייעו לחזק את מערכת החיסון. לימון, דבש, ג'ינג'ר, עולש, תפוחים, שום, שקדים ומוצרים טבעיים אחרים נחשבים מועילים למערכת החיסון.
חיזוק מערכת החיסון ושמירה על מיקרופלורה תקינה בגוף, ובנרתיק בפרט, מקלים על ידי מוצרי חלב ומוצרי חלב מותססים, שחייבים להימצא בתזונה של אישה.
- התקשות היא הליך בריאותי ידוע המסייע בחיזוק מערכת החיסון. העיקר הוא לעשות זאת נכון, מכיוון שמערכת הרבייה הנשית רגישה מאוד להיפותרמיה, לכן יש להפחית את טמפרטורת המים ולהגדיל את משך ההליכות באוויר הקר בהדרגה.
- ברור שהרגלים רעים כמו שתיית אלכוהול ועישון אינם משפיעים בצורה הטובה ביותר על תפקודי ההגנה של הגוף. אבל ויתור על הרגלים מיותרים כאלה לטובת אורח חיים בריא ופעיל רק מסייע לחזק את מערכת החיסון.
- לחץ ועבודה יתר הם הדברים שמשפיעים הכי הרבה על בריאות האדם. עליכם ללמוד להתמודד עם מצבים מלחיצים, להשתמש בשיטות הרפיה ולווסת לחץ פיזי ונפשי. זה יעזור לגוף לא לבזבז את האנרגיה שלו לשווא, אלא להשתמש בה כדי להילחם באורחים לא קרואים.
- מה עוד יעזור לשמור על מיקרופלורה וחסינות חזקה?
- טיפול בזמן במחלות זיהומיות של אטיולוגיות ומיקומים שונים.
- בדיקות מונעות סדירות אצל מטפל וגינקולוג. לנשים בגיל הפוריות מומלץ לבקר אצל הרופא ה"אהוב" עליהן אחת לשישה חודשים.
- גישה הגיונית לטיפול אנטיביוטי. יש ליטול אותם רק אם הרופא רואה צורך בכך. מרשם תרופות חזקות לעצמך מהווה סיכון להחמרת המצב ולהוספת כמה מחלות חדשות לרשימת הקיימות. נטילת אנטיביוטיקה צריכה תמיד להיות משולבת עם שיקום המיקרופלורה באמצעות פרוביוטיקה.
נראה שאין שום דבר מסובך במניעת הפרעות במיקרופלורה בגוף. עם זאת, תאי מפתח במריחה נמצאים מדי יום אצל נשים בגילאים ומעמדות שונים. והסיבה לכך היא הגישה הרשלנית של נשים למחלה נפוצה שאינה נחשבת מסוכנת, אך עדיין יכולה לגרום להרבה צרות. כנראה שצריך ללמד בנות לפקח על בריאותן הנשית ולהעריך אותה מילדות מוקדמת. ואז נוכל לקוות שהמצב ישתנה לטובה עם הזמן.
תַחֲזִית
דיסבקטריוזיס בנרתיק היא מחלה שכיחה למדי, אשר, עם זאת, אינה נחשבת מסכנת חיים. אם התהליך לא מוזנח, הטיפול במחלה אינו מציג קשיים מיוחדים. הפרוגנוזה של המחלה עם גישה רצינית לטיפול בה היא תמיד חיובית. ניתן לצפות לסיבוכים אם לא ננקטים צעדי טיפול, כמו גם במקרה של טיפול אנטיביוטי ללא שחזור המיקרופלורה המועילה שנהרסה בעזרת תכשירים פרוביוטיים מיוחדים.


 [
[