המומחה הרפואי של המאמר
פרסומים חדשים
ניתוח מעקפים אורטוקורונרי
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
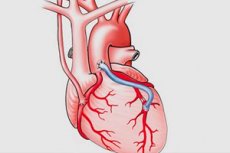
מעקף עורקים כליליים, מעקף עורקים כליליים, השתלת מעקף לב (CABG) הוא הליך כירורגי להצבת "שאנטים" (מעקפים) סביב אזורים צרים או חסומים של העורקים הכליליים כדי להחזיר אספקת דם תקינה ללב. ההליך נקרא על שם השימוש באבי העורקים ובעורקים הכליליים כ"שאנטים".
מעקף כלילי וסטנט: מה ההבדל?
השתלת מעקפים וסטנט הם שני טיפולים שונים למחלת עורקים כליליים (CAD) המשמשים להשבת אספקת הדם התקינה לשריר הלב. להלן ההבדלים העיקריים בין הליכים אלה:
ניתוח מעקפים כליליים (מעקף אבי העורקים הכליליים, CABG):
- מהות ההליך: במהלך ACS, המנתח יוצר מעקפים (שאנטים) סביב אזורים צרים או חסומים בעורקים הכליליים באמצעות כלי הדם של המטופל, לרוב עורק החלב הפנימי (עורק החלב) או עורק הגפה התחתונה (עורק הסאפנוס). שאנטים אלה יוצרים מעקפים כדי לעקוף אזורים בעורקים שנפגעו מטרשת עורקים ולספק אספקת דם תקינה ללב.
- פולשנות: ACS הוא הליך כירורגי פולשני הדורש הרדמה כללית וחתכים בדופן החזה כדי לגשת ללב ולכלי הדם.
- אינדיקציות: תסמונת כלילית כלילית (ACS) נשקלת בדרך כלל במקרים של עורקים כליליים הצרים או חסומים קשות, במיוחד אם לחולה יש מספר כלי דם חולים או אם טיפולים אחרים כמו החדרת תומכנים אינם יעילים.
סטנט (השתלת סטנט כלילי):
- מהות ההליך: בהתקנת סטנט, המכונה גם אנגיופלסטיה כלילית עם סטנט, מומחה מחדיר צינור רשת גמיש (סטנט) לקטע מצומצם של העורק הכלילי באמצעות קטטר דק. לאחר מכן, התומכן מנופח ומרחיב את כלי הדם, ומאפשר שחזור זרימת דם תקינה ללב.
- פולשנות: החדרת תומכנים היא הליך פחות פולשני מאשר ACS. הוא מבוצע בדרך כלל דרך חתך קטן בעורק, בדרך כלל במפשעה או בשורש כף היד, וניתן לבצעו בהרדמה מקומית.
- אינדיקציות: החדרת תומכנים משמשת לעיתים קרובות לטיפול בעורקים כליליים שהצטרפו במידה בינונית עד בינונית או בעורק בודד שהצטרפו. ניתן לבצע זאת גם כחלק מטיפול מקיף בעורקים מרובים שהצטרפו.
בהתאם למאפיינים וחומרת התקף הבטן הקדמית (CAB), כמו גם למצבו הכללי של המטופל, הרופא יכול להחליט איזו שיטת טיפול מתאימה ביותר. לעיתים, הוא עשוי להשתמש בשילוב של שתי השיטות במקרה אחד. חשוב שההחלטה תתקבל לאחר הערכה מדוקדקת של המטופל ותוך התחשבות בגורמי הסיכון האישיים שלו ובמצבו הבריאותי.
אינדיקציות להליך
האינדיקציות לניתוח מעקף אבי העורקים הכליליים כוללות:
- תעוקת חזה קשה (תעוקת חזה יציבה או לא יציבה): אם למטופל יש כאבים עזים בחזה הנגרמים כתוצאה מהיצרות או חסימה של העורקים הכליליים שאינם נפתרים על ידי תרופות או שיטות טיפוליות אחרות, ניתוח מעקפים אורטו-קורונרי עשוי להיחשב כאפשרות טיפול.
- אוטם שריר הלב חריף: במקרים של אוטם שריר הלב חריף, כאשר חלק משריר הלב מקבל אספקת דם לא מספקת עקב עורק כלילי חסום, השתלת מעקפים אורטו-קורונרית עשויה להיות התערבות דחופה לשיקום אספקת הדם.
- תסמיני תעוקת חזה שאינם מגיבים לטיפול: אם לא ניתן לטפל בתסמיני תעוקת חזה (כגון כאבים בחזה) באמצעות תרופות או שיטות אחרות, ניתן לשקול ניתוח.
- היצרויות מרובות של העורקים הכליליים: אם לחולה יש היצרויות מרובות בעורקים הכליליים, ייתכן שיומלץ על ניתוח מעקפים אורטו-קורונרי כדי להחזיר את זרימת הדם התקינה.
- חוסר יעילות של טיפולים אחרים: אם טיפולים אחרים כגון אנגיופלסטיה (איטום כלי דם באמצעות פלצבו) או סטנט (החדרת סטנט) אינם יעילים או אינם ישימים, ניתן לשקול ניתוח מעקפים אורטו-קורונרי כחלופה.
- מצב המחייב מעקף כלילי כחלק מהליך כירורגי אחר: לעיתים מעקף אבי העורקים הכליליים עשוי להתבצע כחלק מהליך כירורגי אחר, כגון החלפת מסתם לב או מפרצת אבי העורקים, כאשר יש צורך גם להשיב את זרימת הדם ללב.
האינדיקציה לניתוח מעקף אבי העורקים הכליליים צריכה להיקבע באופן פרטני עבור כל מטופל, בהתבסס על ההיסטוריה הרפואית שלו ומצב הלב שלו. ההחלטה לבצע את הניתוח צריכה להתקבל על ידי רופא המתמחה בטיפול במחלות לב.
סיכונים של ניתוח מעקפים כליליים
השתלת מעקפים עורקי כליליים (CABG) היא הליך כירורגי הנושא סיכונים מסוימים כמו כל הליך רפואי אחר. עם זאת, חשוב לזכור שההחלטה לעבור CABG מבוססת על הערכת יתרונות וסיכונים, וברוב המקרים, עבור חולים הסובלים ממחלת לב כלילית חמורה, ההליך יכול לשפר משמעותית את איכות חייהם ואורך חייהם. להלן כמה מהסיכונים הכרוכים ב-CABG:
- סיכונים כירורגיים כלליים: כמו בכל ניתוח, ישנם סיכונים לזיהום, דימום, תגובות אלרגיות להרדמה וכו'.
- סיכון לסיבוכים לבביים: למרות שניתוח CABG מבוצע לטיפול בבעיות לב, הניתוח עצמו עלול לשאת סיכון לסיבוכים לבביים כגון אוטם שריר הלב (התקף לב), הפרעות קצב לב (אריתמיות) וכו'.
- סיכון לשבץ: קרישי דם (CSH) עלולים לסכן אותך להיווצרות קרישי דם ונדידתם למוח, מה שעלול לגרום לשבץ.
- סיכון לנזק לכלי דם או לאיברים: כלי דם או איברים מסביב עלולים להינזק בעת יצירת שאנטים. לדוגמה, עורק בית החזה הפנימי עלול להינזק בעת הסרתו לשימוש כשאנט.
- סיכון לזיהום: כל ניתוח כרוך בסיכון לזיהום באתר החתך או בתוך הגוף.
- סיכון לתגובות אלרגיות: חלק מהמטופלים עלולים לחוות תגובות אלרגיות לתרופות או לחומרים המשמשים במהלך הניתוח.
- סיכון ללחץ פסיכולוגי: עצם תהליך הניתוח וההחלמה ממנו עלולים לגרום ללחץ וחרדה אצל המטופל.
הכנה
הכנה לניתוח מעקף אבי העורקים הכליליים (ACB) היא שלב חשוב לפני ניתוח לב הכולל מספר שלבים. שלבים אלה נועדו להבטיח את בטיחות המטופל ואת הצלחת הניתוח. להלן סקירה כללית של ההכנה לניתוח מעקף אבי העורקים הכליליים:
- ייעוץ והערכה: השלב הראשון הוא ייעוץ עם מנתח לב וקרדיולוג. הרופאים מעריכים את מצב הלב וקובעים את הצורך בבדיקת ACS. בשלב זה, ניתן לבצע גם בדיקות נוספות כגון אלקטרוקרדיוגרפיה (אק"ג), אקו לב וקורונוגרפיה כדי לאבחן בצורה מדויקת יותר את מצב כלי הלב.
- בדיקות מעבדה: ייתכן שהמטופל יעבור בדיקות דם מעבדתיות, כולל ספירת דם כללית, ביוכימיה וקרישת דם, כדי להעריך את המצב הכללי של הגוף ולבדוק אם יש זיהומים או הפרעות קרישה.
- הפסקת תרופות: רופאים עשויים להמליץ על הפסקה זמנית של תרופות מסוימות לפני ניתוח. זה עשוי לכלול תרופות נוגדות קרישה, תרופות נוגדות צבירה (כגון אספירין) ותרופות מסוימות אחרות. חשוב לפעול לפי המלצות הרופא ולא ליטול תרופות כלשהן ללא הסכמתו.
- הכנה להרדמה: ביום הניתוח, תוכינו להרדמה. זה כולל הגבלת צריכת מזון ונוזלים לפני הניתוח ודיון בהיסטוריה הרפואית ובמצב הבריאותי שלכם עם הרופא המרדים.
- הכנה לחדר הניתוח: תהיו מוכנים לניתוח, כולל הליכי היגיינה והכנת חדר הניתוח.
- הסכמה לניתוח: לפני הניתוח, תידרשו לחתום על הסכם לתסמונת כלילית כלילית לאחר שקיבלתם את כל המידע הדרוש אודות הסיכונים והיתרונות של הניתוח.
- תמיכה מוסרית: חשוב לתמוך ברווחתו הרגשית של המטופל לפני הניתוח. משפחה וקרובי משפחה יכולים למלא תפקיד חשוב בתמיכה במטופל.
- ארגון הטיפול לאחר הניתוח: תזדקק לשיקום ולטיפול לאחר התקף לב כלייתי (ACS). התכונן לכך על ידי ארגון התמיכה והטיפול הדרושים לאחר עזיבתך את בית החולים.
חשוב להבין כי ההכנה לתסמונת כלילית כלילית (ACS) יכולה להיות מותאמת אישית בהתאם למצבו של המטופל ולהמלצות הרופא. יש תמיד לפעול לפי הוראות הצוות הרפואי ולדון בכל שאלותיכם וחששותיכם עם הרופא.
כמה זמן נמשך ניתוח מעקפים כליליים?
משך ניתוח השתלת מעקפים כליליים (CABG) יכול להשתנות בהתאם למספר גורמים, כולל מורכבות הניתוח, מספר השאנטים שיש ליצור ומצבו הכללי של המטופל. בממוצע, ניתוח מעקפים כליליים יכול להימשך בין 3 ל-6 שעות.
הנה כמה גורמים שעשויים להשפיע על משך ניתוח CS:
- מורכבות האנטומיה של כלי הדם: אם למטופל יש אנטומיה מורכבת של עורקים כליליים או שיש צורך ליצור מספר מעקפים, הניתוח עשוי להימשך זמן רב יותר.
- מספר שאנטים: ניתוח עם שאנט בודד עשוי להיות קצר יותר מניתוח עם מספר שאנטים. לדוגמה, ניתוח מעקף רב-כלי דם עשוי להימשך זמן רב יותר.
- בעיות רפואיות נלוות: אם למטופל יש מצבים רפואיים אחרים כגון סוכרת, יתר לחץ דם או מחלת ריאות, הדבר עשוי להשפיע על משך הניתוח.
- ניסיון המנתח: מנתח מנוסה עם ניסיון של שנים בביצוע החייאה יכול לבצע את הניתוח בצורה יעילה ומהירה יותר.
- מצב המטופל: אם למטופל יש מצב רפואי מורכב יותר או שהוא סובל מסיבוכים חמורים במהלך הניתוח, הדבר עלול להאריך את משך ההליך.
- ציוד טכני וצוות: זמינותו של ציוד כירורגי מודרני וצוות רפואי מיומן יכולים גם הם להשפיע על משך הניתוח.
טֶכנִיקָה של ניתוח מעקף אבי העורקים הכליליים
להלן השלבים והטכניקות לביצוע ACS:
הכנת המטופל:
- המטופל עובר הערכה טרום ניתוחית הכוללת בדיקה גופנית, אלקטרוקרדיוגרפיה (אק"ג), אנגיוגרפיה כלילית ובדיקות מעבדה.
- מחליטים אילו כלי דם ישמשו כמחברים (למשל, וריד ספניוס מהרגל או עורק בית החזה).
הַרדָמָה:
- המטופל מקבל הרדמה כללית כדי להבטיח חוסר הכרה במהלך הניתוח.
גִישָׁה:
- המנתח מבצע חתך אנכי בדופן בית החזה, וחושף את עצם החזה (סטרנום).
- לאחר מכן מופרדת עצם החזה כדי לקבל גישה ללב ולאבי העורקים.
שאיבת כלי דם:
- המנתח בוחר את כלי הדם שישמשו כמחברים (למשל, וריד ספניוס או עורק בית החזה).
- ניתן להכין, לעבד ולקצץ כלי שיט למידות הנדרשות.
יצירת שאנטים:
- המנתח מחבר את כלי הדם שנבחרו לאבי העורקים ולעורקים הכליליים באמצעות תפרים דקים או טכניקות חיבור אחרות.
- מעקפים נוצרים לזרימת דם, תוך עקיפת אזורים צרים או חסומים של העורקים הכליליים.
סגירת גישה:
- לאחר השלמת הניתוח, עצם החזה נסגרת ומחוברת באמצעות חוטי מתכת, והחתך בדופן החזה נתפר ונסגר.
- ייתכן שהמטופל יקבל תפרים או דבק כדי לסגור את החתך בעור.
שִׁחזוּר:
- המטופל מועבר ליחידת התאוששות שם מצבו נמצא תחת מעקב ובקרה לאחר הניתוח.
- הצוות הרפואי עוקב אחר פעילות הלב של המטופל, נשימתו ופרמטרים חשובים אחרים.
סוגי ניתוח מעקפים כליליים
ניתן לבצע השתלת מעקפים של עורקים כליליים (CABG) בשיטות שונות, בהתאם לבחירת כלי הדם המשמשים כ"שאנטים" ולמספר השאנטים שנוצרו כדי לשקם את אספקת הדם ללב. להלן כמה מהסוגים העיקריים של CABG:
- מעקף אבי העורקים הכליליים (ACB): זהו הסוג הנפוץ ביותר של ניתוח מעקפים. ניתוח מעקפים ACH משתמש באאורטה ובכלי דם אחד או יותר (לרוב עורק בית החזה הפנימי ו/או וריד הספני) כמעברים ליצירת מעקפים סביב עורקים כליליים צרים או חסומים.
- מעקף שד-כלילי (MCCB): סוג זה של CABG משתמש בעורק בית החזה הפנימי (עורק השד, עורק החזה הפנימי) כמעין שאנט. לעורק בית החזה הפנימי יש חוזק טוב והוא יכול לספק אספקת דם ארוכת טווח לשריר הלב.
- מעקפים של שני כלי דם ושלושה כלי דם: בהתאם למספר המעקפים שנוצרים במהלך CSH, זה יכול להיות של שני כלי דם (שני עורקים או עורק אחד ווריד אחד) או של שלושה כלי דם (שלושה עורקים או שני עורקים ווריד אחד).
- ניתוח קאברי (CABG) באמצעות כלי דם בגפיים התחתונות: במקרים מסוימים, ניתן להשתמש בווריד ספניוס מהרגל כמחלף (שאנט) לניתוח קאברי. זה נכון במיוחד אם אין כלי דם מתאימים אחרים לשימוש.
- מעקפים משולבים: לעיתים ניתן להשתמש בסוגים שונים של שאנטים, כולל כלי דם אבי העורקים והכליליים, כלי דם שד-כליליים וכלי דם בגפיים התחתונות, בהתאם לאנטומיה הספציפית של המטופל ולצורך במעקפים מרובים.
בחירת שיטת SCC תלויה באינדיקציות רפואיות, באנטומיה של כלי הדם של המטופל ובהמלצות המנתח. לכל סוג של ניתוח CABG יתרונות ומגבלות משלו, וההחלטה לבחור שיטת CABG מסוימת מבוססת על המצב האישי וצרכיו של המטופל.
ניתוח מעקפים של אבי העורקים הכליליים (ניתוח מעקפים)
זהו הליך כירורגי משמעותי ויש לו התוויות נגד מסוימות. חולים עם מצבים רפואיים מסוימים או גורמי סיכון עשויים שלא להתאים לניתוח זה. התוויות נגד לניתוח מעקפים אורטוקורונרי עשויות לכלול את הדברים הבאים:
- הידרדרות כללית במצבו של המטופל: אם המטופל במצב קריטי ואינו מסוגל לסבול ניתוח, ניתוח מעקף אבי העורקים הכליליים עשוי להידחות או לא לשקול.
- לב חלש מדי: אם ליבו של מטופל חלש מדי מכדי לעמוד בניתוח, ייתכן שזו התווית נגד.
- מחלות רקע קשות: מחלות רקע קשות מסוימות, כגון מחלת ריאות או כליות חמורה, עלולות להגביר את הסיכון לסיבוכים כתוצאה מניתוח ועשויות להוות התווית נגד.
- אי ספיקה של איברים אחרים: אי ספיקה של איברים אחרים, כגון כבד או כליות, עלולה להפוך את הניתוח ללא רצוי או בלתי אפשרי.
- דלקת פעילה בחלל בית החזה: נוכחות של דלקת פעילה בחלל בית החזה עשויה להוות התווית נגד לניתוח.
- טרומבופלביטיס וכיבים חיצוניים ברגליים: אם לחולה יש טרומבופלביטיס או כיבים חיצוניים ברגליים, הניתוח עשוי להתעכב עד להיפתרותם.
- גיל מבוגר: גורמים הקשורים לגיל עשויים להגביר את הסיכון לסיבוכים לאחר ניתוח, והרופא שלך עשוי לשקול היבט זה כאשר הוא מחליט האם לבצע ניתוח מעקפים אורטו-קורונרי.
- סירוב המטופל לניתוח: אם המטופל מסרב לעבור ניתוח או אינו מסכים לכך, גם זה יכול להוות התווית נגד.
להלן השלבים הבסיסיים המבוצעים במהלך ניתוח מעקף אבי העורקים הכליליים:
- הכנת המטופל: המטופל עובר הכנה כללית לניתוח, כולל הכנת העור והרדמה.
- גישה ללב: המנתח מבצע חתך קטן בחזה (בדרך כלל במרכז או משמאל לעצם החזה) ופורש את בית החזה כדי לקבל גישה ללב ולעורקים הכליליים.
- עקיפת שאנט: לעיתים משתמשים בכלי הדם של המטופל עצמו, כגון ורידי הרגל (לרוב וריד הירך האחורית), או בתותבות מלאכותיות ליצירת שאנטים. שאנטים אלה ישמשו לעקיפת אזורים מצומצמים בעורקים הכליליים.
- חיבור שאנטים: השאנטים שנוצרים מחוברים לעורקים הכליליים ולאבי העורקים. זה מאפשר לדם לזרום סביב אזורים צרים של העורקים.
- בדיקת ביצועי השאנטים: המנתח בודק את יעילות זרימת הדם במסלולים החדשים, ומוודא שהם יעילים.
- סגירת בית החזה: לאחר סיום הניתוח, בית החזה נסגר באמצעות תפרים מיוחדים או חוטי מתכת.
- התאוששות: המטופל מועבר ליחידה לטיפול נמרץ להשגחה והתאוששות לאחר הניתוח.
- שיקום: לאחר השחרור, ייתכן שהמטופל יצטרך לעבור פעילויות שיקום, כולל פיזיותרפיה ושינויים באורח החיים, כדי לזרז את תהליך ההחלמה.
חשוב לציין כי ההחלטה לעבור ניתוח מעקף אבי העורקים הכליליים צריכה תמיד להתקבל באופן אינדיבידואלי על ידי רופא, תוך התחשבות בהיסטוריה הרפואית של המטופל, במצבו הנוכחי, בגורמי הסיכון ובתועלת מהניתוח.
ניתוח מעקפים כלילי שד (MCCB)
זהו הליך כירורגי שבו עורק בית החזה הפנימי (עורק החזה, עורק חזה פנימי) משמש כמעקף (שאנט) כדי להשיב את אספקת הדם לשריר הלב (שריר הלב). הליך זה משמש לטיפול במחלת לב כלילית (CHD), כולל עורקים כליליים עם אזורים צרים או חסומים.
להלן השלבים והמאפיינים העיקריים של הליך מעקף החלב-כלילי:
- הכנת המטופל: המטופל עובר הערכה טרום ניתוחית הכוללת בדיקה גופנית, אלקטרוקרדיוגרפיה (אק"ג) ובדיקות מעבדה. חשוב לקבוע את מצבו הכללי של המטופל ולהחליט אילו כלי דם ישמשו לניתוח מעקפים.
- בחירת שאנט: עורק בית החזה הפנימי נבחר בדרך כלל כשאנט מכיוון שיש לו עמידות טובה לטווח ארוך ותוצאות ארוכות טווח. ניתן להשתמש גם בכלי דם אחרים כמו הווריד הספני מהרגל.
- גישה והכנת כלי דם: המנתח יוצר גישה לעורק בית החזה הפנימי ומכין אותו לניתוח מעקפים.
- יצירת שאנט: המנתח מחבר עורק נבחר (עורק בית החזה הפנימי) לעורק כלילי, ויוצר נתיב מעקף לזרימת דם סביב אזורים צרים או חסומים של העורקים הכליליים.
- ניטור ובדיקת תוצאות: המנתח והצוות הרפואי עוקבים אחר השאנט ותוצאות ההליך, כולל בדיקת זרימת הדם ופרפוזיה של שריר הלב.
- סגירת הגישה: לאחר השלמת הניתוח, המנתח סוגר את הגישה וסוגר את החתכים בתפרים.
- התאוששות: המטופל מועבר ליחידת התאוששות שם מצבו מנוטר ומבוקר לאחר הניתוח.
ניתוח מעקפים כלילי שד מספק סיכוי טוב לטווח ארוך לשיקום אספקת דם תקינה לשריר הלב ויכול להפחית תסמינים של מחלת לב כלילית, כגון תעוקת חזה, ולהפחית את הסיכון לסיבוכים לבביים כגון אוטם שריר הלב. הליך זה יכול להיות בכלי דם אחד או רב-כלי דם, בהתאם למספר המעקפים שיש לבצע.
התוויות נגד
ניתוח מעקפים של אבי העורקים הכליליים (AORTOCORONERY BACKU) הוא הליך כירורגי משמעותי ויש לו התוויות נגד מסוימות. חולים עם מצבים רפואיים מסוימים או גורמי סיכון עשויים שלא להתאים לניתוח זה. התוויות נגד לביצוע ניתוח מעקפים של אבי העורקים הכליליים עשויות לכלול את הדברים הבאים:
- הידרדרות כללית במצבו של המטופל: אם המטופל נמצא במצב קריטי ואינו מסוגל לסבול ניתוח, ניתוח מעקף אבי העורקים הכליליים עשוי להתעכב או לא לשקול.
- לב חלש מדי: אם ליבו של מטופל חלש מדי מכדי לעמוד בניתוח, ייתכן שזו התווית נגד.
- מחלות רקע קשות: מחלות רקע קשות מסוימות, כגון מחלת ריאות או כליות חמורה, עלולות להגביר את הסיכון לסיבוכים כתוצאה מניתוח ועשויות להוות התווית נגד.
- אי ספיקה של איברים אחרים: אי ספיקה של איברים אחרים, כגון כבד או כליות, עלולה להפוך את הניתוח ללא רצוי או בלתי אפשרי.
- דלקת פעילה בחלל בית החזה: נוכחות של דלקת פעילה בחלל בית החזה עשויה להוות התווית נגד לניתוח.
- טרומבופלביטיס וכיבים חיצוניים ברגליים: אם לחולה יש טרומבופלביטיס או כיבים חיצוניים ברגליים, הניתוח עשוי להתעכב עד להיפתרותם.
- גיל מבוגר: גורמים הקשורים לגיל עשויים להגביר את הסיכון לסיבוכים לאחר ניתוח, והרופא שלך עשוי לשקול היבט זה כאשר הוא מחליט האם לבצע ניתוח מעקפים אורטו-קורונרי.
- סירוב המטופל לניתוח: אם המטופל מסרב לעבור ניתוח או אינו מסכים לכך, גם זה יכול להוות התווית נגד.
ההשלכות לאחר ההליך
מגוון תוצאות וסיבוכים יכולים להתרחש לאחר השתלת מעקפים של עורקים כליליים (או ניתוח מעקפים אורטו-קורונרי). חשוב להבין שלא כל החולים חווים סיבוכים אלה, ורבים מהם ניתנים למניעה או לטיפול. להלן כמה מהתוצאות והסיבוכים האפשריים:
סיבוכים מוקדמים:
- זיהומים: עלולים להתפתח זיהומים באתר הניתוח או זיהומים סיסטמיים. אמצעי סטריליות וחיטוי ממלאים תפקיד חשוב במניעת זיהומים.
- דימום: דימום קל באזור הניתוח עלול להתרחש מיד לאחר הניתוח. בדרך כלל ניתן לטפל בו, אך במקרים נדירים ייתכן שיידרש ניתוח חוזר.
- נזק לאיברים סמוכים: במהלך הניתוח עלול להיגרם נזק למבנים סמוכים כגון ריאות, פלורה או כלי דם עיקריים. פגיעות אלו דורשות התערבות כירורגית מיידית.
סיבוכים מאוחרים ותופעות לוואי:
- היפרטרופיה של צלקת: ייתכן שיתפתח היפרטרופיה של צלקת באתר הניתוח, מה שעלול לגרום לכאב ואי נוחות.
- תסמונת פוסט-גסטריטיס: חלק מהמטופלים עלולים לפתח תסמונת פוסט-גסטריטיס, כולל הפרעות בעיכול (כאבי בטן, צרבת וכו'), לאחר ניתוח.
- סיבוכים בכלי הדם: עלולים להתרחש סיבוכים בכלי הדם כגון קרישי דם בשאנטים או רסטנוזיס (היצרות) של אנסטומוזות.
- מחלת לב כלילית: במקרים נדירים, עלולות להופיע בעיות כליליות חדשות או החמרה של בעיות קיימות.
- זיהומים או מורסות: זיהומים באזור הניתוח אפשריים, אפילו בתקופה הרחוקה לאחר הניתוח.
- מפרצות באבי העורקים: במקרים מסוימים, מפרצת באבי העורקים עלולה להתפתח במקום בו נלקחו כלי הדם למעקף.
- השלכות פסיכולוגיות: חלק מהמטופלים עלולים לחוות מצוקה נפשית ודיכאון לאחר הניתוח.
ניתן להפחית את הסיכון לסיבוכים אם המטופל מקפיד על המלצות הרופא לאחר הניתוח, כולל נטילת תרופות, ניטור רפואי קבוע ושינויים באורח החיים. תרגול אורח חיים בריא, הכולל תזונה מאוזנת, פעילות גופנית והפסקת עישון, מסייע גם הוא בהפחתת הסיכון לסיבוכים קרדיווסקולריים.
סיבוכים לאחר ההליך
מגוון סיבוכים יכולים להתרחש לאחר ניתוח מעקף אבי העורקים הכליליים (ACB). להלן רשימה של סיבוכים אפשריים:
- זיהומים: זיהומים בפצע או בחזה עלולים להתרחש לאחר ניתוח. ייתכן שיידרשו אנטיביוטיקה והתערבות רפואית.
- דימום: דימום מפצע הניתוח או מפרצת אבי העורקים עשוי לדרוש תיקון כירורגי נוסף.
- סיבוכים בכלי הדם: אלה כוללים עוויתות עורקים, טרומבוז או חסימת שאנט. סיבוכים אלה עלולים לסכן את אספקת הדם ללב ולדרוש תיקון.
- סיבוכים לבביים: כוללים אוטם שריר הלב, הפרעות קצב לב (האריתמיות), אי ספיקת לב או פירוק שריר הלב.
- סיבוכים נשימתיים: עלולים לכלול דלקת ריאות (דלקת ריאות) או פגיעה בתפקוד הנשימתי. שיקום גופני ותרגילי נשימה יכולים לסייע במניעת סיבוכים אלה.
- נזק עצבי: במקרים נדירים, ניתוח עלול לפגוע בעצבים, מה שעלול להוביל לאובדן תחושה או להפרעות תנועה.
- בעיות בעצם החזה: ייתכנו כאבים או אי נוחות באזור עצם החזה, במיוחד כאשר מבצעים ניתוח חתך קלאסי של עצם החזה. תסמינים אלה בדרך כלל משתפרים עם הזמן.
- תסמונת SHALI: פגיעה קוגניטיבית לאחר ניתוח (תסמונת SHALI) יכולה להתבטא כפגיעה בזיכרון ובתפקוד הקוגניטיבי לאחר הניתוח. תסמונת זו יכולה להיות זמנית או ארוכת טווח.
- סיבוכים פסיכולוגיים: חלק מהמטופלים עלולים לחוות לחץ, חרדה או דיכאון לאחר הניתוח.
- צלקות וסיבוכים קוסמטיים: לאחר תסמונת כלילית כלילית (ACS), עלולות להישאר צלקות, אשר עלולות להיות מכוערות או לגרום לאי נוחות.
- תגובות אלרגיות: תגובות אלרגיות עלולות להתרחש להרדמה או לתרופות.
- סיבוכים נוספים: אלה עשויים לכלול בעיות בכליות, בעיות בכבד, בעיות במערכת העיכול וכו'.
חשוב להבין שלא כל החולים יחוו סיבוכים, ורבים מהם עשויים להיות ניתנים לטיפול או זמניים. טיפול רפואי איכותי והיענות להנחיות הטיפול לאחר הניתוח יכולים לסייע בהפחתת הסיכון לסיבוכים ולקדם החלמה מוצלחת מתסמונת כלילית כלילית.
טיפול לאחר ההליך
טיפול לאחר הליך מעקף עורק אבי העורקים הכליליים (ACBG) ממלא תפקיד חשוב בשיקום מוצלח של המטופל. להלן מספר המלצות לטיפול לאחר ACS:
- ניטור ביחידה לטיפול נמרץ: לאחר הניתוח, יועבר המטופל ליחידה ייעודית שם מצבו ינוטר על ידי רופאים וצוות רפואי. משם יועבר המטופל למחלקה רגילה ככל שמצבו ישתפר.
- ניטור פעילות לב: ניטור פעילות לב, כולל מדידות א.ק.ג. ולחץ דם, יבוצע באופן שגרתי כדי להעריך את תפקוד הלב לאחר תסמונת כלילית כלילית.
- טיפול בפצע: ככל שפצע דופן החזה או הפצע ברגל (מקום בו הוסרו כלי הדם המצויים) מחלים, חשוב לשמור על האזור נקי ויבש. הרופא או האחות המטפלת יכולים לסייע בטיפול בפצע ובחבישה במידת הצורך.
- כאב ואי נוחות: המטופל עלול לחוש כאב או אי נוחות סביב החזה או הרגל שבהם כלי הדם הוצאו. הרופא ירשום משככי כאבים ויעקוב אחר רמת הכאב כדי להבטיח את נוחותו של המטופל.
- פעילות גופנית: הפעילות הגופנית תהיה מוגבלת בתקופה הראשונה לאחר תסמונת כלילית כלילית (ACS). מומלץ למטופל לפעול לפי הוראות הרופא בנוגע להרמה ותנועה כדי להימנע מפגיעה בפצע ועומס מיותר על הלב.
- דיאטה: הרופא שלך עשוי לרשום דיאטה מיוחדת לשליטה ברמות הכולסטרול ולשמירה על תזונה בריאה לאחר הניתוח.
- תרופות: ייתכן שהמטופל יקבל תרופות לניהול לחץ דם, הפחתת הסיכון לפקקת, ושליטה בכולסטרול ובסוכר בדם. חשוב ליטול את התרופות אך ורק לפי הוראות הרופא.
- שיקום: לאחר השחרור מבית החולים, ייתכן שהמטופל יזדקק לשיקום. זה עשוי לכלול פיזיותרפיה וייעוץ עם קרדיולוג לשיפור הפעילות הגופנית וניטור הלב.
- תמיכה פסיכולוגית:
- תסמונת כלילית קרדיווסקולרית (ACS) יכולה להיות מלחיצה רגשית. מטופלים עשויים להזדקק לתמיכה פסיכולוגית וייעוץ כדי להתמודד עם חרדה ולחץ.
שיקום לאחר ניתוח מעקפים כליליים
שיקום לאחר השתלת מעקפים כליליים (CABG) חשוב לשיקום ולשמירה על בריאות הלב. תהליך זה מספק תמיכה פיזית, פסיכולוגית וחברתית למטופל. להלן ההיבטים המרכזיים של שיקום לאחר CABG:
פעילות גופנית:
- הגברה הדרגתית של הפעילות הגופנית תחת פיקוחו של מומחה. התחילו בהליכות קצרות והגדילו בהדרגה את עצימות ומשך הפעילות הגופנית.
- ניתן לרשום פיזיותרפיה כדי לשקם את כוח השרירים והסיבולת.
סגנון חיים:
- מומלץ למטופלים להפסיק לעשן ולהגביל את צריכת האלכוהול.
- הקפדה על תזונה בריאה דלת שומן רווי, מלח וסוכר.
תמיכה פסיכולוגית:
- ניתוח לב יכול להיות תובעני רגשית. המטופל עלול לחוות לחץ וחרדה. תמיכה וייעוץ פסיכולוגיים יכולים לעזור להתמודד עם היבטים רגשיים אלה ולשפר את הרווחה הנפשית.
תרופות:
- המשך נטילת תרופות מרשם כגון תרופות נוגדות תרומבוזיס, תרופות נוגדות צבירה, חוסמי בטא ותרופות אחרות שנקבעו על ידי הרופא שלך כדי לנטר את מצב הלב שלך ולהפחית את הסיכון לסיבוכים.
ביקורים קבועים אצל הרופא:
- על המטופל לפנות לקרדיולוג באופן קבוע כדי לעקוב אחר בריאות הלב, לבדוק את רמות הכולסטרול והסוכר בדם ולהעריך את יעילות הטיפול.
הימנעות ממתח:
- מטופלים מוזמנים להתמודד עם מתח וחרדה, דבר שיש לו השפעה חיובית על בריאות הלב.
הקפדה על המלצות תזונתיות:
- על המטופל לפעול לפי המלצות התזונה של הרופא כדי לשמור על תזונה בריאה ולשלוט בגורמי סיכון למחלות לב.
מדידת לחץ דם ודופק: מומלץ למטופלים לעקוב אחר לחץ הדם והדופק באופן קבוע ולרשום את התוצאות לצורך מעקב.
תמיכה ממשפחה וחברים: תמיכה ממשפחה וחברים ממלאת תפקיד חשוב בהחלמה מניתוח CABG. משפחה וחברים יכולים לעזור לך לפעול לפי המלצות הרופא ולספק תמיכה במהלך ההחלמה.
תוכנית השיקום לאחר ניתוח CABG תיבנה באופן אישי עבור כל מטופל, תוך התחשבות במצבו הבריאותי וצרכיו. מטרת השיקום היא לשפר את איכות החיים ולהפחית את הסיכון לסיבוכים לבביים.
תזונה ותזונה לאחר ניתוח מעקפים כליליים
תזונה נכונה לאחר ניתוח מעקפים של עורקים כליליים (או ניתוח מעקפים של עורק אבי העורקים הכליליים, CABG) חיונית לשיקום ולשמירה על בריאות הלב. להלן הנחיות כלליות לתזונה לאחר הליך זה:
- הפחתת שומנים רוויים: הגבלת צריכת השומנים הרוויים הנמצאים בבשרים שמנים (בקר, חזיר), מוצרי חלב מלאים בשומן ושומנים מן החי. החלפתם בשומנים רב בלתי רוויים וחד בלתי רוויים הנמצאים בשמן זית, אבוקדו, אגוזים ודגים.
- הגבירו את צריכת הדגים: דגים, במיוחד טונה, סלמון וסרדינים, מכילים חומצות שומן אומגה 3, הטובות ללב. נסו לצרוך דגים לפחות פעמיים בשבוע.
- הגבירו את צריכת הפירות והירקות: ירקות ופירות עשירים בנוגדי חמצון, ויטמינים ומינרלים התומכים בבריאות הלב. הם מכילים גם סיבים תזונתיים, המסייעים בשליטה ברמות הכולסטרול והסוכר בדם.
- הגבלת מלח: הפחיתו את צריכת המלח, שכן עודף מלח עלול להעלות את לחץ הדם. הימנעו מחטיפים מלוחים והגבילו את תוספת המלח בבישול.
- ניהול פחמימות: שימו לב לרמת הפחמימות במזון שלכם, במיוחד פחמימות פשוטות כמו סוכר וקמח לבן. העדיפו פחמימות מורכבות כמו מוצרי דגנים מלאים, ירקות ושעועית.
- ניטור רמות סוכר: אם יש לך סוכרת או שיש לך נטייה לסבול ממנה, עקוב אחר רמות הסוכר בדם שלך ונקוט צעדים לשליטה בהן במידת הצורך.
- צריכה מתונה של בשר: אם אתם צורכים בשר, העדיפו בשרים רזים כמו עוף והודו ללא עור. הגבילו את צריכת הבשר האדום.
- בקרת מנות: שמרו על מנות סבירות והימנעו מאכילת יתר. זכרו שתזונה נכונה אינה קשורה רק למה שאתם אוכלים, אלא גם לכמה שאתם אוכלים.
- פעילות גופנית: יש לפעול לפי המלצות הרופא בנוגע לפעילות גופנית ושיקום גופני. פעילות גופנית מתונה וסדירה תעזור לשמור על בריאות הלב.
- שתייה: שתו מספיק מים והימנעו מצריכת אלכוהול מופרזת.
- תרופות: קח תרופות המומלצות על ידי הרופא שלך כדי לשלוט בלחץ הדם, הכולסטרול וגורמי סיכון אחרים ללב.
- ארוחות קבועות: חלקו את התזונה שלכם למספר ארוחות קטנות לאורך היום.
המלצות תזונתיות אישיות עשויות להשתנות בהתאם למצבך ולמצבים הרפואיים שלך. לכן, חשוב לדון בתזונה ובדיאטה עם הרופא או הדיאטנית שלך כדי לפתח את תוכנית התזונה הטובה ביותר להחלמתך לאחר תסמונת כלילית כלילית.
הנחיות קליניות
לאחר ניתוח ACS, חשוב לעקוב אחר הנחיות קליניות מסוימות כדי להבטיח החלמה מוצלחת ולמנוע סיבוכים. להלן מספר הנחיות כלליות:
- מנוחה: תזדקק לזמן להתאוששות לאחר ניתוח ACLT. נוח והימנע מפעילות גופנית למשך פרק זמן שייקבע על ידי המנתח והקרדיולוג שלך.
- הקפדה על המלצות תרופות: ייתכן שתקבלו תרופות שיסייעו במניעת קרישי דם, שליטה בלחץ הדם, הורדת כולסטרול ושמירה על תפקוד הלב. חשוב לפעול לפי המלצות הרופא ולא להפסיק ליטול את התרופות ללא אישורו.
- תזונה: הקפידו על תזונה בריאה המסייעת לשלוט בכולסטרול ובלחץ הדם. תזונה זו כוללת בדרך כלל הגבלת צריכת שומן רווי, מלח וסוכר מוסף. ייתכן שיעצו לכם גם להגדיל את צריכת הפירות, הירקות וחלבונים בריאים.
- פעילות גופנית: תוקצה לך תוכנית שיקום גופנית לאחר תסמונת כלילית קרום הרחם (ACS). פעל לפיה ובקפידה לפי המלצות הרופא שלך לפעילות גופנית.
- טיפול בפצע: אם עברת חתך בחזה, יש לשים לב לפצע, לפעול לפי המלצות הטיפול ולפנות לרופא במידת הצורך במקרה של סימני זיהום או סיבוכים.
- מעקב אחר בריאותך: חשוב לעקוב אחר בריאותך באופן קבוע על ידי ביקור אצל הרופא לבדיקות שגרתיות וביצוע המלצות לבדיקות ובדיקות.
- הימנעו מלחץ: לחץ יכול להשפיע לרעה על הלב. למדו טכניקות לניהול לחץ, ובמידת הצורך, פנו לפסיכולוג או פסיכיאטר.
- הימנעו מעישון והימנעו מאלכוהול: עישון ושתיית אלכוהול עלולים להגביר את הסיכון לסיבוכי לב. אם אתם מעשנים, שקלו להפסיק, והימנעו מאלכוהול או משתיית אלכוהול במידה באישור הרופא.
- שמרו על המשקל שלכם: שמרו על משקל תקין באמצעות תזונה נכונה ופעילות גופנית.
- יש ליידע את הרופא/ה: אם מופיעים אצלך תסמינים או חששות חדשים, יש ליידע את הרופא/ה מיד.
אלו הן הנחיות כלליות, וההמלצות האישיות שלך עשויות להשתנות בהתאם למצבך ולהיסטוריה הרפואית שלך. תמיד דון בשאלות ובחששות שלך עם הרופא שלך, ופעל לפי המלצותיו להחלמה הטובה ביותר האפשרית לאחר תסמונת כלילית כלילית.
כמה זמן אנשים חיים לאחר ניתוח מעקפים כליליים?
תוחלת החיים לאחר ניתוח מעקף אבי העורקים הכליליים (ניתוח מעקפים) תלויה בגורמים רבים, כולל מצבו של המטופל לפני הניתוח, נוכחות מחלות נלוות, איכות ההליך, כמו גם טיפול לאחר הניתוח והיענות להמלצות אורח חיים. באופן כללי, מטופלים רבים מבחינים בשיפור ניכר בבריאותם וממשיכים לנהל חיים פעילים לאחר ניתוח מעקף אבי העורקים הכליליים.
חשוב לציין כי ניתוח מעקף אבי העורקים הכליליים אינו ערובה לחיים ארוכים, ותוחלת החיים יכולה להשתנות במידה רבה בהתאם למצב האישי. עם זאת, הגורמים הבאים יכולים להשפיע לטובה על הפרוגנוזה לאחר הניתוח:
- טיפול מוקדם: ככל שניתוח מעקף אבי העורקים הכליליים מבוצע מוקדם יותר לאחר הופעת תסמיני מחלת עורקים כליליים, כך הפרוגנוזה טובה יותר.
- הקפדה על המלצות לאורח חיים: מטופלים שעוקבים באופן פעיל אחר בריאותם לאחר הניתוח, כולל תזונה נכונה, פעילות גופנית וניהול מתחים, יכולים לשפר את הפרוגנוזה שלהם.
- טיפול במחלות נלוות: שליטה במצבים רפואיים אחרים כגון סוכרת, לחץ דם גבוה והיפרליפידמיה (כולסטרול גבוה בדם) עשויה להפחית את הסיכון לסיבוכי לב.
- ביצוע מרשמי הרופא: המשך נטילת תרופות מומלצות, כמו גם מעקב ובדיקות סקר קבועות אצל הרופא, יכולים לשפר את הפרוגנוזה שלך.
- תמיכה ושמירה על נוחות פסיכולוגית: רווחה רגשית ותמיכה ברשת החברתית יכולות גם הן להשפיע לטובה על בריאות הלב.
הפרוגנוזה לאחר ניתוח מעקף אבי העורקים הכליליים מותאמת אישית ועדיף לדון בה עם רופא המשפחה שלך, אשר יכול לספק פרוגנוזה מדויקת וספציפית יותר בהתחשב בהיסטוריה הרפואית ובמצבו של המטופל.
חופשת מחלה לאחר ניתוח מעקפים כלילי
לאחר השתלת מעקפים כליליים (CABG), המטופל נשאר בדרך כלל בבית החולים להשגחה והחלמה למשך פרק זמן מסוים. משך האשפוז יכול להשתנות בהתאם למספר גורמים, כולל מורכבות הניתוח, מצבו של המטופל ומדיניות בית החולים הספציפי. להלן הנחיות כלליות לתקופה שלאחר הניתוח בבית החולים:
- מעקב לאחר הניתוח: לאחר הניתוח, המטופל ישהה ביחידה לטיפול נמרץ (במידת הצורך) או ביחידת ההתאוששות. שם, הצוות הרפואי יעקוב מקרוב אחר מצבו, כולל פעילות הלב, הנשימה ופרמטרים חשובים נוספים.
- משך האשפוז: בדרך כלל, אשפוז לאחר ניתוח CABG יכול להימשך בין 3 ל-7 ימים. משך זה עשוי להשתנות בהתאם למצבו של המטופל ולגורמים נוספים.
- כאב ואי נוחות: לאחר הניתוח, המטופל עלול לחוות כאב ואי נוחות סביב החתך בדופן החזה או ברגל, בהתאם למקום שבו הוסרו כלי הדם עבור השאנטים. הרופאים יספקו משככי כאבים להקלה על הכאב.
- פעילות גופנית: המטופל יחזור בהדרגה לפעילות גופנית תחת פיקוחו של הצוות הרפואי. חשוב לפעול לפי הוראות הרופא בנוגע להרמה, תנועה ופעילות גופנית.
- תזונה: המטופל יקבל תזונה מיוחדת שמטרתה לשמור על תזונה בריאה ולשלוט ברמות הכולסטרול והסוכר בדם.
- תרופות: ייתכן שהמטופל יקבל תרופות לניהול לחץ דם, הפחתת הסיכון לפקקת, שליטה בכולסטרול ובסוכר בדם והקלה על העומס על הלב.
- תמיכה פסיכולוגית: לאחר הניתוח, מטופלים עלולים לחוות לחץ רגשי וחרדה. תמיכה וייעוץ פסיכולוגיים יכולים להיות מועילים.
- תוכנית החלמה: עם השחרור מבית החולים, תהיה למטופל תוכנית החלמה, הכוללת פיזיותרפיה ופגישות מעקב קבועות אצל קרדיולוג.
ניתוח מעקפים כליליים ומוגבלות
תהליך קביעת הנכות לאחר ניתוח מעקפים כלילי (ניתוח מעקפים) יכול להשתנות ממדינה למדינה ותלוי בגורמים רבים, כולל מצבים רפואיים, דרגת נכות וגורמים חברתיים. ההחלטה להעניק נכות מתקבלת בדרך כלל על ידי הרשויות הלאומיות או האזוריות האחראיות על ההגנה החברתית.
חשוב להבין שלא כל החולים שעוברים ניתוח מעקפים כליליים הופכים לנכים. חולים רבים מחלימים בהצלחה מהניתוח וחוזרים לחיים ולעבודה רגילים. עם זאת, במקרים מסוימים, אם למטופל יש סיבוכים חמורים, חוסר יכולת לעבוד או מגבלות חמורות בפעילות גופנית, נכות עשויה להיחשב.
ההחלטה על מתן נכות מבוססת בדרך כלל על הקריטריונים הבאים:
- מצבים רפואיים: רופאים מעריכים את בריאותו של המטופל לאחר הניתוח וקובעים אם יש לו מגבלות בפעילות גופנית או בביצועים.
- מגבלות תפקודיות: מעריך אילו פעילויות והיבטים המטופל אינו מסוגל עוד לבצע או מבצע עם מגבלות.
- משך ההגבלה: ההחלטה להעניק נכות עשויה להיות זמנית או קבועה, בהתאם למשך הזמן שבו המטופל מוגבל ביכולתו לעבוד.
- גורמים חברתיים: נלקחים בחשבון גורמים כגון גיל, מעמד תעסוקתי, תמיכה חברתית ואחרים שעשויים להשפיע על יכולתו של המטופל לחזור לחיים ולעבודה רגילים.
אם יש לך שאלות בנוגע לנכות לאחר ניתוח מעקפים כליליים, עליך לפנות לאיש מקצוע רפואי או לשירותים חברתיים במדינתך או באזורך כדי ללמוד על הדרישות והנהלים הספציפיים לנכות ולתמיכה.
החיים לאחר השתלת מעקפים כליליים
החיים לאחר ניתוח מעקפים כלילי (מעקפים) של כלי הלב יכולים להיות פעילים ומספקים, ומטופלים רבים מבחינים בשיפור משמעותי בבריאותם ובאיכות חייהם. הנה מה שניתן לצפות לאחר ניתוח זה:
- הפחתת תסמינים: המטרה העיקרית של ניתוח מעקפים כליליים היא להחזיר את אספקת הדם התקינה לשריר הלב. מטופלים רבים מדווחים על הפחתה משמעותית או היעלמות של תסמיני תעוקת חזה (כאבים בחזה) וקוצר נשימה לאחר הניתוח.
- שיקום פעילות גופנית: לאחר הניתוח, חשוב להשיב את הפעילות הגופנית בהדרגה בהנחיית רופא ופיזיותרפיסט. מטופלים יכולים בדרך כלל לחזור לפעילות יומיומית ואף להתחיל להתאמן כדי לחזק את שריר הלב.
- הקפדה על המלצות לאורח חיים: הרופא שלך יכול לספק המלצות לשינויים באורח החיים, כולל תזונה, הפסקת עישון וניהול מתחים. הקפדה על המלצות אלו יכולה לסייע בהפחתת הסיכון לסיבוכי לב נוספים.
- טיפול תרופתי: חולים רבים יקבלו תרופות לשליטה בלחץ הדם, רמות הכולסטרול וגורמי סיכון אחרים למחלות לב. היענות לטיפול התרופתי חשובה מאוד.
- ביקורים קבועים אצל הרופא: ביקורי מעקב קבועים אצל הרופא יכולים לעזור לך לעקוב אחר בריאות הלב שלך ולהתאים את הטיפול לפי הצורך.
- צריכה תזונתית: מומלץ תזונה בריאה ועשירה בירקות, פירות, מוצרי דגנים מלאים וחלבון רזה. זה עוזר לשלוט במשקל, כולסטרול ולחץ דם.
- ניהול מתחים: תרגול טכניקות הרפיה וניהול מתחים, כגון יוגה או מדיטציה, יכול לעזור בשמירה על בריאות הלב.
- הקפדה על המלצות תרופות: חשוב ליטול תרופות כפי שנקבע על ידי הרופא, גם אם תסמיני התעוקת חזה נעלמו.
ניתוח מעקפים כלילי יכול לאפשר לך להמשיך לנהל אורח חיים פעיל וליהנות מהחיים. עם זאת, כל מטופל הוא ייחודי והתוצאות עשויות להשתנות. הרופא שלך יוכל לספק המלצות ספציפיות יותר ולהעריך את מצבך האישי.
כּוֹהֶל
לאחר השתלת מעקפים כליליים (CABG), מומלץ להיזהר מאוד בצריכת אלכוהול. חשוב לקחת בחשבון את ההיבטים הבאים:
- השפעות על הלב: אלכוהול יכול להשפיע על הלב וכלי הדם. צריכת אלכוהול עלולה לגרום לשינויים בקצב הלב, עלייה בלחץ הדם והשפעות אחרות שעשויות להיות לא רצויות עבור אנשים עם בעיות לב.
- תגובות בין תרופתיות: אם אתם נותנים לכם תרופות לאחר ניתוח CABG, אלכוהול עלול ליצור אינטראקציה איתן ולהגביר או להקטין את השפעתן. לדוגמה, אלכוהול יכול להגביר את השפעתן של נוגדי קרישה (תרופות המפחיתות קרישת דם), מה שעלול להגביר את הסיכון לדימום.
- סיכון לתלות באלכוהול: שימוש באלכוהול עלול להוביל להתפתחות תלות באלכוהול, אשר עלולה להשפיע לרעה על הבריאות הכללית ועל בריאות הלב.
- תזונה ושליטה במשקל: אלכוהול מכיל קלוריות והשימוש בו יכול להשפיע על המשקל. לאחר KS, חשוב לשלוט במשקל ולשמור על תזונה בריאה, וצריכת אלכוהול יכולה להקשות על השגת מטרה זו.
- תגובה אישית: התגובה לאלכוהול יכולה להשתנות מאוד מאדם לאדם. יש אנשים שעשויים לסבול אלכוהול בצורה גרועה יותר, במיוחד לאחר ניתוח, וזה עלול לגרום לתסמינים לא רצויים.
בסופו של דבר, יש לדון בהחלטה לצרוך אלכוהול לאחר ניתוח CABG עם הקרדיולוג או רופא המשפחה שלכם. הוא או היא יכולים להזהיר אתכם מפני צריכת אלכוהול או לייעץ לכם לגבי המינון המקובל. אם תחליטו לצרוך אלכוהול, חשוב לעשות זאת במתינות ולהתחשב במאפיינים האישיים שלכם ובתגובות שלכם אליו.
פעילות גופנית לאחר השתלת מעקפים כליליים
יש לבחור את התרופה באופן פרטני ולפקח על ידי רופא. המטרה העיקרית של פעילות גופנית לאחר הניתוח היא להחזיר את הפעילות הגופנית ולחזק את מערכת הלב וכלי הדם, תוך מזעור הסיכון לסיבוכים. להלן ההמלצות העשויות להיות:
- הליכה: התחילו בהליכה פשוטה. הגדילו בהדרגה את אורך ועצימות ההליכות. חשוב לפעול לפי הוראות הרופא לגבי כמות הפעילות הגופנית שאתם יכולים להרשות לעצמכם.
- פיזיותרפיה: הרופא שלך עשוי להמליץ על פיזיותרפיה או שיקום בהנחיית איש מקצוע. זה עשוי לכלול תרגילים מיוחדים שיסייעו בשיקום כוח וסיבולת השרירים.
- פעילות מתונה: ככל שהכושר הגופני שלך משתפר, תוכל לשלב פעילויות מתונות יותר כמו שחייה, רכיבה על אופניים, פעילות גופנית קלה או יוגה. שוב, חשוב לדון בכך עם הרופא שלך.
- שימו לב לתחושות שלכם: במהלך פעילות גופנית, שימו לב לאיך אתם מרגישים. אם אתם חשים כאבים עזים בחזה, קוצר נשימה, סחרחורת או תסמינים חריגים, הפסיקו את הפעילות הגופנית ופנו מיד לרופא.
- הגברה הדרגתית של פעילות גופנית: אל תמהרו להגביר את עצימות האימון. הגברה הדרגתית של הפעילות הגופנית תעזור ללב שלכם להסתגל לדרישות החדשות.
- סדירות: נסו לשמור על לוח זמנים קבוע של פעילות גופנית. זה חשוב לשמירה על כושר ולשמירה על בריאות הלב.
- הקשיבו לרופא שלכם: עקבו אחר המלצות הקרדיולוג או הפיזיותרפיסט שלכם בנוגע לפעילות גופנית ופעילות גופנית. הוא או היא יעקבו אחר מצבכם ויתאימו את ההמלצות לפי הצורך.
חשוב לזכור שכל מקרה הוא שונה, ויש להתאים את הפעילות הגופנית למצבך הרפואי ולתגובתך אליו. לפני תחילת כל תוכנית פעילות גופנית לאחר ניתוח CABG, הקפידו להתייעץ עם הרופא או הקרדיולוג שלכם כדי לפתח את תוכנית ההחלמה הטובה ביותר.
יחסי מין לאחר ניתוח מעקפים כליליים.
פעילות מינית לאחר ניתוח מעקפים כלילי (מעקפים) בדרך כלל מתחדשת, אך ישנן הנחיות שיש לקחת בחשבון:
- התייעצות עם הרופא שלך: לפני החזרה לפעילות מינית, חשוב לדון בכך עם הקרדיולוג או רופא המשפחה שלך. הרופא שלך יוכל להעריך את מצבך הבריאותי הנוכחי, את רמת הסיכון שלך ולתת המלצות.
- זמן החלמה: לאחר הניתוח, ייתכן שתזדקק לזמן מה להתאוששות. רופאים בדרך כלל ממליצים להימנע ממאמץ גופני מאומץ ומפעילות מינית במשך מספר שבועות או חודשים לאחר הניתוח. זמן זה עשוי להשתנות בהתאם למורכבות הניתוח ולמצבך האישי.
- הקשיבו לגוף שלכם: חשוב לשים לב היטב לאופן שבו אתם מרגישים במהלך פעילות מינית. אם אתם חשים כאבים בחזה, קוצר נשימה, סחרחורת או תסמינים חריגים, הפסיקו את הפעילות ופנו מיד לטיפול רפואי.
- הירגעו והתמודדו עם מתחים: יחסי מין צריכים להיות מהנים ונוחים. ניהול מתחים והרפיה יכולים לשפר את החוויה שלכם.
- טיפול תרופתי: אם נרשמת לך תרופות לאחר הניתוח, המשך ליטול אותן בהתאם להמלצות הרופא. דון בכל שאלה בנוגע להשפעות התרופות על התפקוד המיני עם הרופא שלך.
- תקשורת עם בן/בת הזוג: חשוב לדון עם בן/בת הזוג בציפיות ובחששות שלכם. דיאלוג פתוח עוזר ליצור הבנה ותמיכה.
פעילות מינית יכולה להיות בטוחה לאחר ניתוח מעקפים כליליים, אך תמיד יש להקפיד על המלצות הרופא ולפעול לפי הרגשותיכם. שמירה על אורח חיים בריא, טיפול נכון וביקורים קבועים אצל הרופא גם הם תורמים לשיפור איכות חייכם לאחר הניתוח.
חלופות לניתוח מעקפים כליליים
השתלת מעקפים של עורקים כליליים (CABG) היא טיפול יעיל למחלת לב כלילית, אך קיימות גישות חלופיות שניתן לשקול בהתאם לנסיבותיו ומצבו הספציפיים של המטופל. להלן מספר טיפולים חלופיים למחלת עורקים כליליים:
- אנגיופלסטיה וסטנט: הליכים אלה, המכונים גם אנגיופלסטיה כלילית וסטנט, משמשים להרחבה ותיקון עורקים כליליים חסומים או צרים. במהלך אנגיופלסטיה, העורק מורחב באמצעות בלון מתנפח ולאחר מכן מותקן סטנט (צינור מתכת קטן) כדי לשמור על כלי הדם פתוח.
- אנגיופלסטיה בלייזר: שיטה זו משתמשת בלייזר להסרת רובד טרשת עורקים (משקעים) בתוך העורקים הכליליים ולשיקום פתיחות כלי הדם.
- השתלת תאים וריפוי גנטי: המחקר בהשתלת תאים וריפוי גנטי מתקדם, וייתכן שיהיו זמינות בעתיד טכניקות חדשות לטיפול במחלת עורקים כליליים.
- טיפול תרופתי: טיפול במחלת עורקים כליליים כרוך בטיפול תרופתי, אשר עשוי לכלול נוגדי קרישה, נוגדי צבירה, חוסמי בטא, מעכבי אנזים להמרת אנגיוטנסין (ACEIs), סטטינים ותרופות אחרות. תרופות אלו יכולות לסייע בהפחתת התסמינים ואת הסיכון לסיבוכים.
- שינויים באורח החיים: שינויים בסיסיים באורח החיים כגון תזונה בריאה, פעילות גופנית, הפסקת עישון ושליטה במשקל יכולים לשפר משמעותית את בריאות הלב ולהפחית את הסיכון לסיבוכים כליליים.
- טיפולים אלטרנטיביים: חלק מהמטופלים פונים לטיפולים אלטרנטיביים כגון דיקור סיני, יוגה או תרופות צמחיות. עם זאת, יעילותן של שיטות אלו יכולה להיות סובייקטיבית ויש לדון בה עם רופא.
בחירת שיטת הטיפול תלויה במאפיינים האישיים של כל מטופל ובאופי מחלת העורקים הכליליים. ההחלטה באיזו שיטה לבחור צריכה להתקבל על ידי הרופא לאחר הערכה מפורטת של מצבו של המטופל ודיון ביתרונות ובחסרונות של כל חלופה.
ספרים ומחקרים על ניתוח מעקפים כליליים
ספרים:
- "ניתוחי לב-חזה" (2018) - מאת ג'ואנה צ'יקווה, דיוויד קוק ואהרון וייס.
- "המדריך המלא ל-CT לבבי" (2013) - מאת סוהני אבארה.
- "מחלת עורקים כליליים: תובנות חדשות, גישות חדשניות" (2012) - מאת וילברט ס. ארונוב.
מֶחקָר:
- "תוצאות של חמש שנים לאחר ניתוח מעקפים כליליים עם ובלי שימוש במחזור דם מלאכותי (CPB)" (2013) - מאת אנדרה לאמי ואחרים. מחקר המשווה את תוצאות ניתוח מעקפים כליליים עם ובלי שימוש במחזור דם מלאכותי (CPB).
- "תוצאות ארוכות טווח של השתלת מעקפים עורקי כליליים מחוץ למשאבה לעומת השתלת מעקפים עורקי כליליים על המשאבה" (2018) - מאת אנדראס קופלר ואחרים. מחקר על התוצאות ארוכות הטווח של השתלת מעקפים עורקי כליליים עם ובלי השתלת מעקפים עורקי כליליים.
- ""שתלי עורק רדיאלי לעומת שתלי וריד ספניוס בניתוח מעקף עורקים כליליים: מטא-אנליזה"" (2019) - מאת סנקאלפ סהגל ואחרים. מטא-אנליזה על השוואה בין ניתוח מעקף אבי העורקים הכליליים באמצעות עורק רדיאלי לעומת וריד ספניוס.
ספרות בשימוש
Borzov EA, Latypov RS, Vasiliev VP, Galyautdinov DM, Shiryaev AA, Akchurin RS ניתוח מעקפים כליליים עם קרדיופלוגיה ועל הלב הפעיל בחולים עם מחלת עורקים כליליים מפושטת. Cardiologicheskiy vestnik. 2022;17(1):5-13.
גרינשטיין YI, קוסינובה AA, מונגוש TS, גונצ'רוב MD ניתוח מעקפים כליליים: תוצאות ויעילות של טיפול נוגד טסיות דם. Creative Cardiology. 2020

