המומחה הרפואי של המאמר
פרסומים חדשים
דלקת מוח הרפטית
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
ההסתברות להידבקות בנגיפי הרפס סימפלקס גבוהה מאוד. ההערכה היא שרוב האוכלוסייה הבוגרת בכדור הארץ חיובית להרפס שפתיים. חתרנותו של טפיל תוך תאי זה היא שהוא יכול להישאר סמוי במשך זמן רב, ובתנאים נוחים להתפתחותו, הוא יכול להשפיע על מערכת העצבים המרכזית.
דלקת המוח היא דלקת של פרנכימה במוח עם תפקוד נוירולוגי לקוי, אשר עשויה להיגרם מסיבות זיהומיות, פוסט-זיהומיות ולא זיהומיות.[ 1 ] זיהום מהווה כ-50% מהמקרים הניתנים לזיהוי והוא הקטגוריה האטיולוגית הנפוצה ביותר של דלקת המוח.[ 2 ]
דלקת מוח הרפטית היא מחלה נדירה וחמורה למדי, שרוב המקרים נגרמים על ידי נגיף מהסוג הראשון. בהיעדר אבחון בזמן וטיפול אנטי-ויראלי, המחלה מלווה בתמותה גבוהה ובמספר רב של סיבוכים נוירולוגיים חמורים הקשורים למעורבות מקומית של המערכת הלימבית של המוח.
המילה הרפס מתורגמת כ"זחילה" או "זחילה", והיא התייחסות לנגעים הרפטיים בעור. גודפסטור [ 3 ] ואחרים הדגימו שחומר מפגיעות הרפטיות בשפתיים ובגניטליות גרם לדלקת המוח כאשר הוכנס לקרנית או לעור המצולקים של ארנבות. בשנות ה-20 של המאה ה-20, ועדת מת'יוסון הייתה בין הראשונים שדיווחו ש-HSV גרם לדלקת המוח בבני אדם. הדו"ח הפדיאטרי הראשון על HSVE פורסם בשנת 1941. [ 4 ] המקרה הבוגר הראשון, גבר בן 25 עם כאב ראש, חום, אפזיה והרחבת אישונים שמאליים, דווח בשנת 1944. [ 5 ] פתולוגיה שלאחר המוות חשפה פטכיות ואקימוזות רבות עם חפת לימפוציטית סביב כלי הדם באונה הטמפורלית השמאלית, במוח האמצעי ובעמוד השדרה המותני. זוהו תכלילים תוך-גרעיניים והנגיף בודד ממוחו של המטופל. מאז דיווחים מוקדמים אלה, חלה התקדמות משמעותית בפתוביולוגיה, באבחון ובטיפול ב-HSVE.
אֶפִּידֶמִיוֹלוֹגִיָה
דלקת מוח הרפטית משפיעה על שניים עד ארבעה אנשים מתוך מיליון ברחבי העולם מדי שנה. מבין כל דלקות המוח ממקורות שונים, מקרי הרפטיה מהווים כ-15%, נתון זה משתנה משנה לשנה בכיוון מעט גבוה או נמוך יותר.
ב-60-90% מהמקרים, נגיף ההרפס HSV-1 מתגלה אצל החולים. [ 6 ] רוב המומחים אינם מציינים קשר בין שכיחות המחלה לעונת השנה, אך חלקם ציינו כי דלקת המוח של הרפס מתרחשת בתדירות גבוהה יותר באביב.
אדם מכל מין וגיל יכול לחלות, אולם כשליש מהמקרים מתרחשים בילדות ובגיל ההתבגרות (עד גיל 20), ומחציתם מתרחשים בחולים שעברו את גיל חצי המאה.
למרות שדלקת המוח היא נדירה בקרב אנשים נגועים, HSV-1 הוא באופן עקבי הגורם הנפוץ ביותר לדלקת המוח הספוראדית ברחבי העולם.[ 7 ],[ 8 ] שכיחות HSV ברחבי העולם מוערכת ב-2 עד 4 מקרים/1,000,000,[ 9 ] ושכיחותה בארצות הברית דומה. ישנה התפלגות דו-מודאלית עם שיא שכיחות בילדים (מתחת לגיל 3) ושוב במבוגרים מעל גיל 50, אך רוב המקרים מתרחשים אצל אנשים מעל גיל 50, ללא קשר למין.[ 10 ],[ 11 ]
גורם ל דלקת המוח הרפטית
רוב המומחים נוטים להאמין כי התפתחות מחלה זו מתרחשת כתוצאה מהפעלת נגיפי הרפס, הקיימים באופן סמוי, לאחר שהשתלבו בשרשראות ה-DNA של תאי רקמת העצבים.
זיהום ראשוני בנגיף HSV-1 או 2 עשוי להתרחש בצורה של תהליך דלקתי בקליפת המוח, תת-קליפת המוח ובחומר הלבן של המוח ולהיות הביטוי היחיד של זיהום. מקרים כאלה אופייניים למפגש הראשון עם נגיף ההרפס בילדות ובגיל ההתבגרות.
זיהום מפושט בנגיף הרפס סימפלקס, כאשר האיברים הבטניים והעור מעורבים בתהליך, יכול לעיתים קרובות להתפשט למערכת העצבים המרכזית עם התפתחות דלקת המוח.
הרוב המכריע של החולים עם דלקת הרפטית של חומר המוח נמצאים כנדבקים בנגיף הרפס סימפלקס מסוג 1 (HSV-1), המתבטא בשלפוחיות מגרדות על השפתיים, הרבה פחות - השני (HSV-2), המכונה גניטלי. במקרים של דלקת מוח כרונית איטית, נמצאים HSV-3 (הרפס זוסטר, הגורם לאבעבועות רוח/שלבקת חוגרת), HSV-4 (נגיף אפשטיין-בר, הגורם למחלת פילטוב או מונונוקלאוזיס זיהומית), ציטומגלווירוס HSV-5, הרפסווירוסים אנושיים HSV-6 ו-HSV-7, אשר "מובחנים" בהתפתחות תסמונת העייפות הכרונית. לעיתים אצל חולה אחד, תאים מרקמות שונות מושפעים מנגיפים מזנים שונים (צורה מעורבת). לכן, תיאורטית, נזק מכל הסוגים הללו יכול להוביל לדלקת מוח הרפטית.
סיבוך בצורת דלקת במוח נגרם לעיתים על ידי מה שנקרא אנגינה הרפטית. למען האמת, למחלה זו אין שום קשר לנגיף ההרפס. לכן, דלקת המוח המתרחשת על רקעה היא ויראלית, אך לא הרפטית. הגורם למחלה הוא נגיף קוקסאקי - אנטרובירוס. מה שמקשר אותה להרפס הוא אופייה הוויראלי - היכולת לטפיל בתוך תאים, כולל המוח. כך גם לגבי מחלה כמו סטומטיטיס הרפטית. למעשה, מה שנקרא אנגינה הרפטית (סטומטיטיס) היא אותה מחלה, אלא שבמקרה של אנגינה, רירית הלוע מושפעת במידה רבה יותר, מופיעות עליה שלפוחיות, הדומות להרפס. בסטומטיטיס, רירית חלל הפה מושפעת במידה רבה יותר. הרפואה המודרנית מכנה פתולוגיה זו דלקת גרון שלפוחיתית או סטומטיטיס, בהתאם לאזור הפריחה השולט ולאי הנוחות הקשורה אליה. מחלות אלו מסתיימות בדרך כלל בצורה טובה למדי, עם החלמה מלאה, אולם במקרים נדירים עלולים להתפתח סיבוכים בצורת דלקת מוח נגיפית, שתסמיניה זהים להרפס.
נגיפי הרפס המשפיעים על תאי עור אנושיים או ריריות של אזור האורולביה משובצים בהם, מתחילים להתרבות ולנדוד בכל הגוף בדרכים המטוגניות ולימפוגניות, ומגיעים לתאי עצב. לאחר דיכוי השלב הפעיל המתפתח לאחר ההדבקה, הנגיפים משובצים במנגנון הגנטי שלהם ונשארים בתאי העצב במצב "רדום", אינם מתרבים ואינם מתבטאים ברוב הנשאים. במחקרים עם בדיקת אוליגונוקלאוטידים לאחר המוות, נמצא DNA של נגיף הרפס סימפלקס בנוירונים ברקמת המוח של רוב האנשים שנפטרו, שסיבת המוות שלהם לא הייתה קשורה כלל לזיהום במיקרואורגניזם זה. נקבע כי החדרת נגיף ההרפס לתאים, ובפרט לרקמת עצב, אינה תמיד מלווה בהתרבותו ובמותו של תא המארח. בדרך כלל, זה מעכב את שכפול התא הזר, והמיקרואורגניזם נכנס למצב של דגירה.
אבל תחת השפעת גורמי טריגר מסוימים, נגיף ההרפס מופעל, והמהלך הסמוי של הזיהום הופך לתהליך אקוטי או תת-אקוטי, בעוד שרקמת המוח לא בהכרח תושפע.
גורמי סיכון
גורמי סיכון המפעילים את תהליך ההפעלה מחדש לא נקבעו במדויק. ההנחה היא שאלו עשויים להיות פגיעות מקומיות בפנים, לחץ, היפותרמיה או התחממות יתר, דיכוי חיסוני, תנודות הורמונליות, חיסונים תכופים והתנהגות רשלנית לאחריהם. לגיל יש חשיבות, תינוקות וקשישים נמצאים בסיכון הגבוה ביותר לפתח דלקת מוח הרפס.
פתוגנזה
הפתוגנזה של דלקת המוח הרפסית אינה אחידה. ההנחה היא שאצל אלו שנדבקו לראשונה, נגיף הרפס סימפלקס מסוג 1 (ילדות וגיל ההתבגרות) חודר לתאי חומר המוח מהאפיתל של הקרום הרירי של האף והלוע. לאחר שמתגבר על מחסום הרקמות, המיקרואורגניזם נודד באופן נוירוגני (לאורך הנוירוטים של נוירוני הריח) אל פקעת הריח, ובתנאים נוחים להתפתחותו, גורם לדלקת של חומר המוח.
המנגנונים שבאמצעותם HSV מקבל גישה למערכת העצבים המרכזית (CNS) בבני אדם אינם ברורים ונשארים נושא לוויכוח. המסלולים הסבירים ביותר כוללים הובלה רטרוגרדית דרך עצבי הריח או הטריגמינל [ 12 ], [ 13 ] או באמצעות הפצה המטוגנית. טרופיזם ויראלי של האונות האורביטופרונטליות והמזוטמפורליות טוען נגד הפצה המטוגנית ברוב המקרים. נתונים ניסויים בבעלי חיים תומכים בהעברה ל-CNS דרך אחד או שניהם ממסלולי הטריגמינל והריח ומרמזים כי ויריונים עשויים להתפשט לאונה הטמפורלית הנגדית דרך הקומיסורה הקדמית [ 14 ].
שלא כמו עצבים גולגולתיים אחרים בעלי תפקודים חושיים, מסלולי עצב הריח אינם עוברים דרך התלמוס אלא מתחברים ישירות לאונות המצחיות והמזו-טמפורליות (כולל המערכת הלימבית). ישנן עדויות התומכות בהרחבת תפקוד הריח למערכת העצבים המרכזית בבני אדם, אך חסרים נתונים חד משמעיים. [ 15 ], [ 16 ] העצב הטריגמינלי מעצבב את קרומי המוח ועשוי להשתרע לאונות האורביטו-פרונטליות והמזו-טמפורליות. [ 17 ] עם זאת, מכיוון שגרעיני החישה הטריגמינליים ממוקמים בגזע המוח, ניתן היה לצפות שדלקת המוח של גזע המוח הקשורה ל-HSVE הנדירה יחסית תהיה שכיחה יותר אם זו הייתה דרך הכניסה העיקרית למערכת העצבים המרכזית ברוב המקרים. [ 18 ], [ 19 ]
האם HSVE הוא הפעלה מחדש של וירוס סמוי או נגרם על ידי זיהום ראשוני הוא גם נושא לוויכוח; שניהם יכולים להתרחש. מנגנונים פתוגניים מוצעים כוללים הפעלה מחדש של HSV סמוי בגרעיני הטריגמינל עם התפשטות הזיהום לאחר מכן לאונות הרקה והפרונטליות, זיהום ראשוני במערכת העצבים המרכזית, או אולי הפעלה מחדש של וירוס סמוי בפרנכימה המוחית עצמה. [ 20 ], [ 21 ] לפחות במחצית ממקרי HSVE, הזן הוויראלי האחראי לדלקת המוח שונה מהזן הגורם לנגעים הרפטיים בעור באותו מטופל, תצפית המצביעה על אפשרות של זיהום ראשוני במערכת העצבים המרכזית. [ 22 ]
זיהום בנגיף HSV מעורר תגובה חזקה מצד מערכת החיסון המולדת עד שמערכת החיסון האדפטיבית יכולה לסייע בחיסול הזיהום הפעיל. בשלב מוקדם של התגובה החיסונית ל-HSV, קולטני זיהוי תבניות הנקראים קולטנים דמויי Toll (TLRs) הממוקמים על תאים של מערכת החיסון המולדת מזהים ונקשרים לדפוסים מולקולריים הקשורים לפתוגנים. [ 23 ] זה מעורר דימריזציה של TLR, אשר לאחר מכן מפעילה מסלולי איתות אשר יוזמים את ייצורם של ציטוקינים פרו-דלקתיים כגון אינטרפרונים (IFNs), גורם נמק הגידול ואינטרלוקינים שונים. [ 24 ] IFNs תורמים לעמידות המארח להתפשטות נגיפית באמצעות הפעלת מסלול האיתות Jak-Stat [ 25 ] ועל ידי הפעלת ייצורם של אנזימי RNase אשר מפרקים RNA תאי (מארח ויראלי כאחד) וחלבון קינאז תלוי RNA דו-גדילי, אשר עוצר את התרגום התאי. [ 26 ] ליקויים בתגובה החיסונית ל-HSV (למשל, פגמים במסלול TLR-3, כולל TLR3 עצמו, UNC93B1, IFN-β המכיל אדפטור המעורר מתחם TIR, גורם-3 הקשור לקולטן נמק הגידול, קינאז 1 המחייב קשירת TANK, או גורם-3 רגולטורי של IFN) מותירים את הפונדקאי רגיש ל-HSVE. [ 27 ], [ 28 ]
מפל הדלקתי מפעיל חסינות אדפטיבית, אשר יכולה להוביל לנמק ואפופטוזיס של תאים נגועים. למרות שהתגובה החיסונית של המארח היא קריטית לשליטה בסופו של דבר בנגיף, התגובה הדלקתית, במיוחד גיוס של לויקוציטים מופעלים, יכולה לתרום להרס רקמות ולתוצאות נוירולוגיות לאחר מכן. [ 29 ], [ 30 ]
לאחר הדבקה ראשונית, הנגיף יוצר מצב סמוי למשך חיי הפונדקאי ונשאר רדום אלא אם כן יופעל מחדש.[ 31 ] כדי ליצור ולשמור על לטנטיות, יש לאזן מספר תהליכים מורכבים. אלה כוללים השתקה של גנים נגיפיים בשלב הליטי, ביטול מנגנוני הגנה של תאי המארח (למשל, אפופטוזיס), והתחמקות מחסינות המארח, כולל תגובות חיסוניות מולדות ואדפטיביות (למשל, הורדת ביטוי של קומפלקס ההיסטוקומפטביליות העיקרי).[ 32 ],[ 33 ] תאי T ספציפיים ל-HSV מסוג CD8+ שוכנים בגרעיני הטריגמינל ותורמים לשמירה על לטנטיות נגיפית.[ 34 ] במהלך הפעלה מחדש, ביטוי גנים נגיפיים מתרחש באופן מאורגן באופן חולף, כפי שנסקר לאחרונה. [ 35 ] לאחר הפעלה מחדש, הנגיף יכול להדביק נוירונים סמוכים ולנסוע לרקמות המעוצבבות על ידי גרעיני שורש גב נגועים, ולגרום להישנות המחלה ולשחרור חלקיקים נגיפיים זיהומיים שיכולים להיות מועברים לאחרים.
בינקות המוקדמת, נגיף HSV-2 מתגלה לרוב. רוב הזיהומים מתרחשים במהלך מעבר הילד דרך תעלת הלידה של האם אם היא נמצאת כעת בשלב החריף של המחלה (יש פריחות על איברי המין). הסבירות להדבקה בזמן הלידה היא הגבוהה ביותר, ולכן נשים עם הרפס גניטלי חריף בדרך כלל מומלץ ללדת בניתוח קיסרי.
הרבה פחות שכיח, דלקת מוח הרפס אצל יילודים יכולה להיות תוצאה של זיהום תוך רחמי, והיא יכולה להיגרם גם ממגע עם הורה חולה או נציג של צוות בית החולים ליולדות לאחר הלידה, אך מקרים כאלה שכיחים הרבה פחות.
חולים בוגרים עם נוירו-זיהום זה בדרך כלל סבלו בעבר מפריחות הרפס או שהיו חיוביים לנגיפי הרפס סימפלקס לפי תוצאות הבדיקה. דלקת המוח יכולה להתפתח עם זיהום חוזר בזן אחר של הנגיף - במקרה זה, זן של נגיף ההרפס נמצא על הקרום הרירי של חלל הפה או הלוע (האף), שונה מזה שפגע ברקמת המוח. זנים שונים נמצאים בכרבע מהחולים עם דלקת המוח הרפס.
לשלושה רבעים מהחולים הנותרים יש זנים אורולבאליים של הנגיף הזהים לאלה שנמצאו ברקמת המוח. במקרה זה, מניחים שני תרחישים. האפשרות הראשונה שוקלת את ההשערה שהנגיף נמצא סמוי בצמתים של עצב הטריגמינל או בשרשראות הסימפתטיות, וכאשר הוא מופעל מחדש באופן נוירוגני (לאורך העצבים המעצבבים את גומת הגולגולת האמצעית) הוא מגיע לרקמת המוח. האפשרות השנייה מניחה שהנגיף, עם ההדבקה, כבר הגיע לנוירונים במוח והיה שם במצב של לטנטיות, שם, בתנאים נוחים, הוא הופעל מחדש.
שכפול נגיף ההרפס מתרחש תוך תאי, עם היווצרות של תכלילים תוך-גרעיניים, המשפיעים על נוירונים, תאי עזר (גליה) והורסים קשרים בין-עצביים.
כיצד מועברת הרפס אנצפליטיס?
מגע קרוב עם חולה אינו מהווה סכנה מבחינת זיהום ישיר בהרפס אנצפליטיס. רק הנגיף עצמו מועבר. לרוב, זה קורה במגע ישיר עם אדם נגוע בשלב החריף, כאשר יש לו פריחות עוריות, פריחות באף, באיברי המין. לא בכדי הרפס נקרא גם "מחלת הנשיקה". הפרשה נוזלית מהצטברות שלפוחיות על שפתי החולה פשוט רוויה יתר על המידה בנגיפים, הרוק והפרשות מהאף שלו גם זרועים בפתוגנים. הזיהום משפיע על עור פגום (עם סדקים מיקרוסקופיים, שריטות) כאשר טיפות רוק זרועות מיקרואורגניזמים או הפרשות רינוברונכיאליות חודרות לעור כאשר החולה משתעל ומתעטש, במהלך שיחה רגשית, או במהלך מגע ישיר, למשל, בעת נשיקות. אצל ילדים קטנים, הנגיף יכול לחדור אפילו דרך עור שלם. ניתן להידבק על ידי שימוש לסירוגין באותה מגבת, כלים, שפתון ופעולות דומות אחרות.
ניתן להידבק בסוג הראשון והשני של טפיל תאי במהלך יחסי מין אוראליים-גניטליים עם בן זוג נגוע. ואם שלפוחיות על השפתיים נראות בבירור, אז לעתים קרובות קשה לקבוע את השלב הפעיל של HSV-2 (מיני), מכיוון שרוב האנשים הנגועים עשויים לחוות החמרות בצורה סמויה, והמטופל עצמו פשוט לא יכול לחשוד בכך.
ניתן גם להידבק בשלב הסמוי. זה קורה בדרך כלל במגע ישיר תכוף של ריריות או עם פציעות ומיקרו-נזקים על משטחי המגע של גוף אדם בריא.
הרפס גניטלי מועבר מאם שנדבקה במהלך ההריון לילדה אנכית (ברחם) ובמגע במהלך הלידה.
תסמינים דלקת המוח הרפטית
הסימנים הראשונים של המחלה אינם ספציפיים ודומים לביטוי של מחלות זיהומיות חריפות רבות. בשלב המוקדם, נצפים חום גבוה (39 מעלות צלזיוס ומעלה), כאב ראש גובר במצח וברקות, חולשה, נמנום ואובדן תיאבון. בחילות והקאות, בכמחצית מהנפגעים, מצטרפות לתסמיני שכרות כללית בשעות הראשונות של המחלה. די מהר בשלב המוקדם, ביום השני או השלישי, מתחילים להופיע תסמינים נוירולוגיים, המצביעים על אפשרות של הרפס אנצפליטיס.
המטופל מתחיל להתנהג בצורה לא הולמת, והפרעות התנהגות מתקדמות. מופיע בלבול תודעה, המטופל מאבד את האוריינטציה המרחבית-זמנית, לפעמים מפסיק לזהות אנשים קרובים, שוכח מילים, אירועים. נצפות הזיות - התקפים שמיעתיים, חזותיים, ריחניים, מישושיים, מוקדיים ואפילו כלליים אפילפטיפורמיים, המצביעים על נזק לחלק הלימבי של המוח. הפרעות התנהגות יכולות להיות בולטות, חלק מהמטופלים חווים מצב של דליריום - הם היפר-אקסטסיביים, תוקפניים, בלתי נשלטים. במקרים מסוימים (עם נזק לאזורים הבסיסיים המדיאליים של האונות הטמפורליות על ידי הנגיף), נצפים התקפים אופרקולריים - המטופל מבצע תנועות אוטומטיות של לעיסה, מציצה ובליעה.
דלקת מוח הרפס אצל ילדים צעירים מלווה לעיתים קרובות בהתקפים מיוקלוניים.
קשר עם מטופל כבר בשלב מוקדם מציג קשיים מסוימים הקשורים להאטה בתגובות נפשיות, פגיעה בזיכרון, בלבול וקהות תודעה.
השלב המוקדם של דלקת המוח ההרפטית נמשך בדרך כלל מספר ימים, לעיתים עד שבוע, אך יכול להתקדם במהירות ובתוך מספר שעות להגיע לשלב שיא המחלה, המאופיין בהפרעות תודעה עד להתפתחות של ישנוניות ותרדמת. במצב של ישנוניות, התודעה של המטופל נעדרת, הוא אינו מגיב לפנייה, אך התגובות המוטוריות לכאב, אור וגירויים שמיעתיים נשמרות. [ 36 ], [ 37 ]
בסדרה של 106 מקרים של HSVE, הסיבות העיקריות לאשפוז בבית החולים היו התקפים (32%), התנהגות חריגה (23%), אובדן הכרה (13%) ובלבול או חוסר התמצאות (13%).[ 38 ]
תסמינים המעידים על התפתחות תרדמת אצל מטופל כוללים הפרעות בקצב הנשימה, עם הפסקות תקופתיות (דום נשימה), הפרעות מוטוריות משני הצדדים, תסמינים של דקורטיקציה (ניתוק תפקודי קליפת המוח) ודסרברציה (ניתוק החלק הקדמי של המוח). תגובות יציבה אלו הן סימנים שליליים ביותר.
התנוחה המעידה על תחילת נוקשות דקורטיקטית היא הגפיים העליונות כפופות והתחתונות מושטות. תנוחת הדקאברציה היא גופו של המטופל מתוח לחוט, כל הגפיים מושטות, שרירי האקסטנסור מתוחים, הגפיים מיושרות. רמת הנזק לגזע המוח נקבעת על ידי מידת התודעה הלקויה ותפקוד לקוי של עצבי הפנים והבולבר.
בהיעדר טיפול הולם, מתפתחת בצקת מוחית, תוך שינוי מיקום הגזע שלה ביחס למבנים אחרים. בדרך כלל, האזורים הזמניים של המוח תקועים בפתח הזן, המלווה בשלישיית תסמינים: אובדן הכרה, גדלים שונים של אישוני העיניים (אניזוקוריה); היחלשות של מחצית אחת של הגוף. נצפים גם נגעים מוקדיים אחרים של המוח ועצבי הגולגולת.
שלב הרגרסיה של דלקת המוח ההרפטית מתרחש עד סוף החודש מתחילת המחלה ומשכה ניתן לחשב בחודשים. כחמישית מהחולים מחלימים לחלוטין, לשאר יש גירעון נוירולוגי לכל החיים בדרגות חומרה שונות. אלה יכולות להיות הפרעות פסיכומוטוריות מקומיות, או שייתכן מצב וגטטיבי.
דלקת מוח הרפטית בילודים נסבלת בצורה הקשה ביותר על ידי ילדים פגים ופגים מוחלשים. לעיתים קרובות הם סובלים מהמחלה בצורה נמקית פולמיננטית או מפתחים במהירות אי ספיקת נשימה, המובילה לתרדמת. בדרך כלל אין פריחות, אך כמעט תמיד יש עוויתות, שיתוק, כתוצאה מכך רפלקס הבליעה נפגע, והילד אינו יכול לאכול.
תינוקות שנולדו במועד בדרך כלל סובלים מהלך קל יותר. המצב מחמיר בהדרגה - היפרתרמיה, הילד חלש וגחמני, אין תיאבון. בהמשך עשויים להצטרף תסמינים נוירולוגיים - עוויתות, מיוקלונוס, שיתוק.
דלקת מוח הרפטית כרונית מתקדמת בילודים מתבטאת בתסמינים בשבוע הראשון או השני לחייו. חום הגוף של התינוק עולה, הוא הופך רדום ומייבב, שלפוחיות אופייניות מופיעות על הראש והגוף, ותסמינים אפילפטיים מצטרפים בהמשך. ללא טיפול, התינוק עלול ליפול לתרדמת ולמות.
דלקת מוח הרפטית אצל מבוגרים וילדים גדולים יותר מתרחשת גם בדרגות חומרה שונות. המהלך החריף הקלאסי של המחלה הנגרם על ידי הנגיף מהסוגים הראשון והשני מתואר לעיל. תת-אקוטי מאופיין בתסמינים פחות בולטים יחסית של שכרות וחסר נוירולוגי. הוא אינו מגיע למצב תרדמת, אך היפרתרמיה, כאב ראש, פוטופוביה, בחילות, התקפי חום, נמנום, הפרעות קוגניטיביות, שכחה ובלבול נמצאים תמיד.
בנוסף, קיימות גם גרסאות "קלות" יותר של המחלה. דלקת מוח הרפטית כרונית איטית היא נגע ויראלי מתקדם של המוח, אשר לרוב משפיע על אנשים מעל גיל 50. התסמינים נבדלים מהמהלך החריף על ידי עלייה הדרגתית. אדם מבחין בעייפות מוגברת מתמדת, חולשה מתקדמת. חום גופו עשוי לעלות מעת לעת, למשל, בערב, לערכים תת-חומיים, או שיכולה להיות טמפרטורה תת-חומית קבועה. על רקע לחץ עצבי ופיזי מוגבר, לחץ, לאחר הצטננות ושפעת, ככלל, נצפית החמרה של התהליך האיטי. אסתניה של הגוף גוברת ובסופו של דבר מובילה לירידה בפוטנציאל האינטלקטואלי, אובדן כושר עבודה ודמנציה.
אחת מצורות דלקת המוח ההרפטית האיטית היא תסמונת העייפות הכרונית, שהטריגר להתפתחותה הוא בדרך כלל מחלה קודמת עם תסמינים דמויי שפעת. לאחר מכן, החולה אינו יכול להתאושש במשך תקופה ארוכה (יותר משישה חודשים). הוא חש חולשה מתמדת, הוא עייף מעומסים יומיומיים רגילים, שלא שם לב אליהם לפני המחלה. כל הזמן הוא רוצה לשכב, הביצועים שלו אפס, תשומת הלב שלו מפוזרת, הזיכרון שלו כושל וכן הלאה. הגורם למצב זה נחשב כיום לזיהום נוירו-ויראלי, והגורמים האטיולוגיים הסבירים ביותר נקראים נגיפי הרפס ולא רק הרפס פשוט, אלא גם HSV-3 - HSV-7.
סוגי דלקת המוח ההרפטית מסווגים לפי קריטריונים שונים. לפי חומרת התסמינים (צורת המהלך), המחלה מחולקת לאקוטית, תת-אקוטית וכרונית חוזרת.
בהתאם למידת הנזק לרקמת המוח, מבחינים בין תהליך דלקתי מוקדי ומפוזר.
מיקום הנגעים משתקף בסיווג הבא:
- דלקת בעיקר של החומר האפור של המוח - פוליואנצפליטיס;
- בעיקר לבן - לויקואנצפליטיס;
תהליך כללי המשפיע על כל הרקמות הוא פנצפליטיס.
סיבוכים ותוצאות
דלקת מוח הרפטית היא מחלה שעשויה להיות ניתנת לריפוי, אך טיפול בזמן הוא בעל חשיבות רבה. בהיעדרה או בהופעתה המאוחרת, המחלה גורמת לעיתים קרובות למותו של המטופל או לסיבוכים נוירופסיכיאטריים חמורים. התוצאה החמורה ביותר של דלקת מוח הרפטית היא אילמות אקינטית או מצב וגטטיבי מתקדם. המטופל מאבד לחלוטין את היכולת לפעילות אינטלקטואלית, אינו מדבר או זז, רק מחזור השינה-ערות משוחזר במלואו. בנוסף, תפקוד הנשימה וזרימת הדם נשמר. כל שאר תהליכי החיים מתנהלים בצורה לא תקינה: המטופל אינו מסוגל לאכול, לשתות, לפקח על היגיינה אישית, אינו שולט על ריקון המעיים ושלפוחית השתן. מצב זה הוא בלתי הפיך והוא תוצאה של נזק בקנה מידה גדול לרקמת המוח. הוא מתפתח אצל חולים לאחר התעוררות מתרדמת ארוכה.
חולים רבים ששרדו מהלך קשה של דלקת מוח הרפס סובלים מהפרעות נוירופסיכיאטריות מתמשכות לאורך החיים בדרגות חומרה שונות: שיתוק חלקי, שיתוק חלקי, פגיעה בראייה ובשמיעה (לעתים קרובות בצד אחד), התקפים אפילפטיים. [ 39 ]
אבחון דלקת המוח הרפטית
הרעיון של אבחנה כזו מוצע בעיקר על ידי נוכחות של הפרעות נוירולוגיות - התנהגות לא הולמת, התקפים, בלבול, המופיעים עם תסמינים כגון טמפרטורה גבוהה וכאב ראש חמור.
אם יש חשד לדלקת מוח הרפס, נקבעות בדחיפות בדיקות (בדיקה מיקרוסקופית של נוזל השדרה ותגובת שרשרת פולימראזית שלו לגילוי שברי גנוטיפ של נגיף ההרפס), כמו גם מחקרים אינסטרומנטליים, שהאינפורמטיבי ביותר שבהם הוא דימות תהודה מגנטית גרעינית. אם זה לא אפשרי, מבוצעות טומוגרפיה ממוחשבת ואלקטרואנצפלוגרפיה, [ 40 ] שיכולות להיות שימושיות להערכת יעילותן של נוגדי פרכוסים. עם זאת, חתרנותה של המחלה היא שבשלבים המוקדמים של ההתפתחות, קריטריוני האבחון עשויים שלא לחרוג מהנורמה. לאחר מכן, המחקרים חוזרים על עצמם במהלך השבוע הראשון.
תגובת שרשרת פולימראזית של נוזל מוחי שדרתי נותנת תוצאות בדיוק גבוה ומאפשרת להחליף בדיקה טראומטית כמו ביופסיה של חומר מוחי. שברי ה-DNA שזוהו של נגיף ההרפס מצביעים על האטיולוגיה ההרפטית של דלקת המוח, והתוצאה החיובית של המחקר נשמרת במשך שבוע לאחר תחילת הטיפול האנטי-ויראלי.
מיקרוסקופיה של חומר חוט השדרה מגלה לימפוציטוזה, נוכחות של אריתרוציטים (בצורה דימומית), רמות חלבון גבוהות ורמות גלוקוז נמוכות או תקינות.
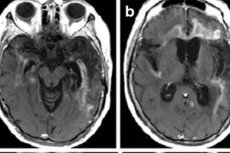
שיטת ההדמיה העיקרית היא MRI גרעיני. היא משמשת באינדיקציות חירום. בנוסף, היא מאפשרת להבהיר האם המטופל יכול לעבור ניקור מותני לצורך ניתוח. דלקת מוח הרפסית ב-MRI מראה אותות מוגברים באונות הטמפורליות או באזור האינסולרי של קליפת המוח, על פני השטח של הגירוי המצחי האורביטלי, המאופיינים בנזק חד-צדדי או דו-צדדי ללא סימטריה. תוצאות אלו חסרות ספציפיות, אך יחד עם תסמינים קליניים ונתוני מעבדה, ברוב המקרים הן מאפשרות אבחון מדויק. [ 41 ]
אבחון מוקדם לא תמיד מאשר את האבחנה: ב-10% מהחולים, נתוני מיקרוסקופיה של CSF ו-MRI, וב-5%, תוצאות PCR הן שליליות כוזבות. [ 42 ] עם זאת, ברוב החולים, לפחות חלק מהבדיקות מאשרות את האבחנה, והדמיות עוקבות מגלות שינויים ברורים ומתקדמים - נוכחות בצקת ודימום, התפשטות מפושטת של נגעים.
אבחון דיפרנציאלי
ראשית, יש צורך לזהות את מקור הפתוגן, שכן הטיפול העיקרי מכוון לנטרלו: דלקת מוח נגיפית דורשת טיפול אנטי-ויראלי מסיבי, דלקת מוח חיידקית דורשת אנטיביוטיקה, דלקת מוח טפילית דורשת תרופות אנטי-טפיליות מתאימות וכו'. במובן זה, תוצאות הבדיקות, ובמיוחד PCR, ממלאות תפקיד מכריע. [ 43 ], [ 44 ]
יש להבחין בין דלקת מוח הרפטית לבין טרשת נפוצה, גידולים, מורסות, הפרעות במחזור הדם המוחי, לדוגמה, במקרה של שבץ מוחי באגן עורק המוח האמצעי, הגרעינים הבסיסיים בדרך כלל ניזוקים (דבר הנראה ב-MRI), בעוד שבמקרה של דלקת מוח הרפטית הם אינם מושפעים, דלקת מיאליטיס - דלקת של חוט השדרה, במיוחד מכיוון שזיהום נוירולוגי מפושט מתפשט לעתים קרובות לאזורים בחוט השדרה (אנצפלומיאליטיס הרפטית).
נגיף HSV-2 גורם לדלקת בקרומים הרכים של המוח (דלקת קרום המוח הרפטית) בתדירות גבוהה יותר מנגיף HSV-1, אם כי הוא לעיתים רחוקות מקומי. הדלקת מתפשטת במהירות לחומר המוח - נוירונים ותאי גליה, ומתפתחת דלקת קרום המוח הרפטית. אם מקור הפתוגן נקבע, עקרון הטיפול דומה (טיפול אנטי-ויראלי). אך האזור הפגוע גדול יותר, והסיבוכים וההשלכות יכולים להיות חמורים יותר. הוא מובחן על סמך תוצאות של מחקרים אינסטרומנטליים.
למי לפנות?
יַחַס דלקת המוח הרפטית
חולים עם חשד לנזק מוחי חריף מנגיף הרפס סימפלקס מאושפזים בהכרח בבית חולים וביחידה לטיפול נמרץ. [ 45 ] זאת בשל הסבירות הגבוהה לפתח תרדמת, אי ספיקת נשימה, הפרעות בליעה והפרעות תפקוד חיוניות אחרות שלא ניתן לטפל בהן בבית.
בשלב הראשוני, מומלץ לתת את התרופה האנטי-תרומבוטית קורנטיל שלוש פעמים ביום במינון יחיד של 25-50 מ"ג. זה נעשה כדי למנוע הפרעות איסכמיות במחזור המוח.
הטיפול העיקרי הוא אתיוטרופי, שמטרתו להפחית את פעילות נגיף ההרפס (כיום לא ניתן להשמידו לחלוטין). התרופה המועדפת היא אציקלוביר ומילותיו הנרדפות, היעילות במיוחד כנגד נגיפי ההרפס HSV-1 ו-HSV-2. טיפול אנטי-ויראלי בזמן יכול להגדיל את סיכויי המטופל לתוצאה חיובית של המחלה ולמינימום סיבוכים.
אציקלוביר היא תרופה המכוונת אל מה שנקרא מטרות מולקולריות, אנלוג פורין של גואנין, מרכיב של חומצות גרעין. מבנה דומה מאפשר לאציקלוביר לחדור לתא הנגיף, ובאינטראקציה עם האנזימים שלו, להפוך לאציקלוביר טריפוספט, אשר, כאשר הוא משולב בשרשרת ה-DNA הנגיפית, קוטע את תהליך הרבייה של המיקרואורגניזם הפתוגני. וחשוב מכל, לאציקלוביר אין השפעה משמעותית על המנגנון הגנטי של תאים אנושיים והוא מקדם את גיוס החסינות.
חולים עם צורות חמורות של הרפס אנצפלופתיה עם התפתחות תרדמת מקבלים אציקלוביר במינון יחיד של 10-15 מ"ג לקילוגרם ממשקל הגוף שלוש פעמים ביום דרך הווריד. התרופה ניתנת בדרך כלל בטפטוף, מכיוון שיש לתת את התרופה לווריד לאט מאוד. מהלך הטיפול הוא בין שבוע לשבועיים. היתרון של אציקלוביר ב-HSVE נקבע על ידי שני ניסויים קליניים פורצי דרך שנערכו באמצע שנות ה-80. ויטלי ואחרים. [ 46 ]. ההנחיות הנוכחיות ממליצות להשתמש באציקלוביר דרך הווריד למשך 14-21 ימים במקרים של HSV. [ 47 ]
במקרים קלים יותר של המחלה, אם המטופל יכול לבלוע תרופות בכוחות עצמו, ניתן לרשום צורת טבליות של התרופה.
אציקלוביר זמין גם בטבליות. המינון נקבע על ידי רופא בהתאם למצבו ולגיל המטופל, מכיוון שדלקת המוח מטופלת במינונים גבוהים של התרופה. עבור חולים עם צורות חמורות של אי ספיקת כליות, המינון מותאם. טבליות נלקחות למטרות טיפוליות עד חמש פעמים ביום.
במידת האפשר, לעיתים עדיף להשתמש בוואלציקלוביר. זוהי תרופה מודרנית יותר, שיתרונותיה היא שהיא פועלת לאורך זמן וניתן ליטול אותה בתדירות נמוכה יותר מקודמתה. בגוף, החומר הפעיל מתפרק לאציקלוביר, בעל ההשפעה העיקרית, האנטי-הרפטית, וללין, חומצה אליפטית, מרכיב טבעי של חלבונים. בהרפס אנצפליטיס, ליכולתו של חומר זה להגן ולחדש את מעטפת המיאלין של סיבי העצבים יש ערך רב. ולין מגביר את פוטנציאל האנרגיה של תאי השריר בגוף, משפר את קואורדינציה של תנועות, מגרה סינתזה תאית ומקדם התחדשות רקמות.
תרופות אנטי-ויראליות אלו אינן ניתנות לשימוש אצל אנשים הסובלים מרגישות יתר לאציקלוביר. עבור אינדיקציות חיוניות, הן ניתנות לנשים בהריון, מכיוון שהטרטוגניות של התרופה לא זוהתה, אולם בטיחותה המלאה טרם הוכחה. ולציקלוביר אינו מנוהל לילדים. תופעות הלוואי של נטילתה הן כאב ראש, בחילות, הפרעות דם ותפקודי הפרשת כליות.
מחקרים אחרונים הראו כי התרופה נגד שפעת ארבידול פעילה גם כנגד נגיף הרפס סימפלקס מסוג 2. בנוסף ליכולתה הסטטית הוויראלית, היא גם מגרה סינתזת אינטרפרון, חסינות הומורלית ותאית.
ניתן לרשום תרופות אימונומודולטורים אחרות, כגון Laferobion, שהוא אינטרפרון אנושי, או Levamisole. המינון ומשך נטילת תרופות לגירוי מערכת החיסון נקבעים על ידי רופא. הן משמשות בדרך כלל לתקופה קצרה, בין שלושה לחמישה ימים. הן עלולות גם לגרום לתגובות אלרגיות ואינן מומלצות לאנשים עם מחלות כרוניות של הלב, כלי הדם, הכבד והכליות.
כדי להפחית דלקת ולמנוע בצקת מוחית, נקבעים גלוקוקורטיקוסטרואידים (פרדניזולון, מדרול, דקסמתזון). [ 48 ] התועלת שלהם בדלקת המוח אינה מוכרת על ידי כל המומחים, מכיוון שלקורטיקוסטרואידים יש גם השפעה אנטי-דלקתית חזקה וגם מדכאת חיסון, שיכולה תיאורטית לקדם שכפול נגיפי. אין זה מפתיע שישנן דעות שונות לגבי השימוש בהם ב-HSVE [ 49 ], [ 50 ] ומספר תופעות הלוואי מפחיד, ולכן טיפול בפולסים מתבצע בקורס קצר. בעת נטילתם, אין להפר את המינון והמשטר בשום פנים ואופן. מחקר רטרוספקטיבי לא אקראי של 45 חולים עם HSV הראה כי הוספת קורטיקוסטרואידים לאציקלוביר עשויה להיות קשורה לתוצאות משופרות, [ 51 ], מה שמעודד ניסויים קליניים בקנה מידה גדול יותר.
ויטמיני B ניתנים לשיפור תפקוד מערכת העצבים המרכזית, שמירה על חילוף חומרים תקין במוח ושיקום מעטפות המיאלין של סיבי העצבים. החשובים ביותר לתפקוד מערכת העצבים הם תיאמין, פירידוקסין וציאנוקובלמין (B1, B6, B12). תיאמין מנרמל את הולכת הדחפים העצביים, פירידוקסין מחזק את מעטפת המיאלין של סיבי העצבים ואת ייצור הנוירוטרנסמיטרים. ציאנוקובלמין משלים את כל ההשפעות הנ"ל, וגם מגרה את הולכת הדחפים העצביים לחלקים הדיסטליים של מערכת העצבים. קבוצת ויטמינים זו מסייעת לנרמל את תהליך ההמטופויזה, דבר שחשוב למחלה קשה כזו ולטיפול תרופתי רציני.
ניתן ליטול אותם בטבליות (נוירורובין, נוירוביון) או להזריק - כל אחד בנפרד, לסירוגין. אפשרות זו נחשבת עדיפה.
חומצה אסקורבית ניתנת גם כן, כאשר המינון היומי שלה צריך להיות לא פחות מ-1.5 גרם.
אם המטופל נמצא במצב של תסיסה פסיכומוטורית, הוא עשוי לקבל תרופות אנטי-פסיכוטיות, במקרה של התקפים אפילפטיים - משתמשים גם בנוגדי פרכוסים, נוטרופיקה ותרופות להורדת יתר לחץ דם.
הטיפול הוא סימפטומטי, שמטרתו לייצב את עבודת כל האיברים והמערכות - מתבצע טיפול בהתייבשות (משתנים), במקרים חמורים - ניקוי רעלים. תפקודים חיוניים של הגוף נתמכים - מתבצע אוורור נשימתי, במידת הצורך, מלאכותי של הריאות; מאזן מים-אלקטרוליטים, תכונות ריאולוגיות והרכב דם וכו' מנורמלים.
ניתן לרשום דאוקסיריבונוקלאז, ובמקרה של זיהום חיידקי משני, טיפול אנטיבקטריאלי. [ 52 ]
כמעט כל תרופה יכולה לגרום לתגובה אלרגית אצל מטופל, ולכן תרופות להפחתת רגישות (דיפנהידרמין, סופראסטין, קלריטין) כלולות בהכרח במשטר הטיפול.
במהלך תקופת ההחלמה, ייתכן שהמטופל יזדקק גם לתמיכה תרופתית ולפיזיותרפיה.
דלקת מוח הרפטית היא מחלה חמורה מדי, ולא מומלץ להסתמך על טיפול עממי במקרה זה. תוצאת המחלה תלויה ישירות במהירות תחילת הטיפול האנטי-ויראלי. בעבר, לפני גילוי תרופות אנטי-הרפטיות, שיעור התמותה היה בין 70 ל-100%. לכן, בתקווה לטיפול צמחי, אפשר רק לפספס זמן וסיכוי להחלמה. עם זאת, מתכונים מרפואה עממית יכולים להיות שימושיים בתקופת ההחלמה. צמחי מרפא יכולים להקל על כאבי ראש, להפחית חרדה ולהפחית חוסר שקט. צמח האם, ולריאן, נענע ואדמונית מתאימים לכך. צמח סנט ג'ון ידוע כנוגד דיכאון טבעי, ואכינצאה היא אימונומודולטור. עם זאת, עדיף להשתמש בטיפול צמחי תחת פיקוחו של רופא צמחים מוסמך.
הומאופתיה יכולה להיות שימושית גם בתקופת ההחלמה; יש לה אמצעים רבים לניקוי רעלים, נרמול מערכת העצבים וחיזוק מערכת החיסון, אך במהלך דלקת מוח הרפס חריפה עדיף לפנות למומחה למחלות זיהומיות בהקדם האפשרי.
טיפול כירורגי בדלקת המוח הרפטית אינו בשימוש, אך אם מתפתחים סיבוכים כגון אפילפסיה עמידה לתרופות מוקדיות, ייתכן שיומלץ ניתוח מוח כדי לחסל את מקור הפתולוגיה. ניתוחים כאלה מבוצעים על פי אינדיקציות קפדניות אינדיבידואליות.
מְנִיעָה
המטרה העיקרית של טקטיקות מניעה היא למנוע זיהום בהרפס. ניתן להשוות זאת לניסיונות להגן מפני זיהומים נגיפיים בדרכי הנשימה. ראשית, חסינות טובה יכולה לעזור, ולשם כך עליכם לנהל אורח חיים בריא: לאכול טוב ומגוון, לשלב פעילות גופנית אפשרית עם מנוחה, להגביר את עמידותכם ללחץ, שכן איש אינו יכול להימנע לחלוטין מלחץ בעולם המודרני, לוותר על הרגלים מזיקים לבריאות. התרגול מראה שנגיף ההרפס נפוץ מאוד, אולם ישנם אנשים עמידים לזיהום, ועליהם להודות על כך רק למערכת החיסון שלהם.
עם זאת, אם אתם רואים אדם עם תסמינים ברורים של הרפס שפתיים, אסור לכם לחבק או לנשק אותו בחוזקה. אם מדובר בקרוב משפחה שלכם, עליהם להחזיק כלים ופריטי היגיינה נפרדים, אך תמיד לשמור אותם בנפרד.
ראוי לזכור כי המחלה בשלב החריף יכולה להיות מועברת גם באמצעות טיפות הנישאות באוויר. לכן, אם אפשר, כדאי לחטא חלקים חשופים בגוף שיכלו להיות מזוהמים במיקרו-חלקיקי הפרשה (פנים, צוואר) ולשטוף את הפה.
אמצעי מניעה מחיצתיים וטיפול באיברי המין בחומר חיטוי לאחר מגע מגנים חלקית מפני הרפס גניטלי. אך ההגנה הטובה ביותר היא הימנעות ממין מזדמן.
אם לא ניתן היה להימנע מהדבקה, יש להתייעץ עם רופא ולעבור באופן קבוע טיפול אנטי-ויראלי מומלץ. ניתן לפנות לשיטות הרפואה המסורתית, להתייעץ עם הומאופת. אמצעים כאלה יסייעו לשמור על נגיף ההרפס תחת שליטה ויהוו מניעה טובה של הפעלה מחדש שלו והתפתחות סיבוכים חמורים.
תַחֲזִית
התחלה בזמן של טיפול אנטי-ויראלי מגדילה משמעותית את הסיכויים לפרוגנוזה חיובית גם בצורות חמורות של דלקת מוח הרפס. ללא טיפול, דלקת מוח הרפס מובילה למוות או לנכות חמורה ברוב המכריע של המקרים. כיום, רבע עד חמישית מהדלקות ברקמת המוח הנגרמות על ידי נגיף ההרפס מסתיימות בתוצאה שלילית. הצורה הפולמיננטית של המחלה מסוכנת במיוחד, והתפשטות התהליך הדלקתי לקרומים הרכים של המוח (דלקת קרום המוח) מותירה אחריה השלכות חמורות יותר.
שיעור התמותה מדלקת המוח של HSV שלא טופלה הוא כ-70%, ו-97% מהשורדים לא יחזרו לרמת התפקוד הקודמת שלהם. [ 53 ], [ 54 ]
בין הגורמים הפרוגנוסטיים השליליים המשמעותיים ביותר נמנים גיל מבוגר, תרדמת/רמת תודעה נמוכה יותר בעת ההגעה, דיפוזיה מוגבלת בעת נהיגה בשכרות ועיכוב בנטילת אציקלוביר.
התהליך האיטי מסוכן בשל אורך התקופה הסמויה, וכתוצאה מכך, עד שהמטופל פונה לעזרה, כבר קיימים נגעים נרחבים ובלתי הפיכים במבנים המוחיים.

