המומחה הרפואי של המאמר
פרסומים חדשים
דלקת החדר
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
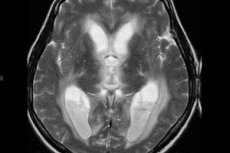
אם רופא מאבחן דלקת החדר, משמעות הדבר היא שהתפתח סיבוך המאיים לא רק על בריאותו אלא גם על חייו של המטופל. הפתולוגיה היא תגובה דלקתית הפוגעת בדפנות חדרי המוח: זוהי מחלה זיהומית תוך גולגולתית חמורה המתפתחת בחולים הסובלים מהפרעות שונות במערכת העצבים המרכזית - בפרט, הבעיה העיקרית עשויה להיות פגיעה מוחית טראומטית, ניתוח תוך גולגולתי, מחלות זיהומיות ודלקתיות. שיעור התמותה מסיבוכים גבוה מאוד. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
אם ניקח בחשבון מידע סטטיסטי על דלקת החדר, נוכל לראות שרוב המחברים מציינים את שכיחות מקרי המחלה, בהתאם לגורם שלהם או כסיבוכים של פתולוגיות אחרות של מערכת העצבים. סטטיסטיקות נפרדות על דלקת החדר לא נשמרות.
על פי המרכז האמריקאי לבקרת מחלות ומניעתן, באופן כללי, נגעים זיהומיים של מערכת העצבים המרכזית נמצאים במקום ה-11 מבין כל הזיהומים בבתי חולים, עם שיעור שכיחות של 0.8% (יותר מ-5.5 אלף חולים בשנה).
עד היום, הסוג הפתוגנטי הנחקר ביותר של המחלה הוא דלקת החדר, אשר התפתחה כתוצאה מהליך ניקוז חדרי. במקרים כאלה, דלקת החדר מתפתחת ב-0-45% מהחולים. אם ניקח בחשבון את תדירות התפתחות הסיבוכים לפי משך הניקוז, הנתון הוא 11-12 חולים לכל אלף ימי ניקוז. יחד עם זאת, לאורך השנים מספר המקרים יורד בהדרגה, דבר שעשוי להיות תוצאה של שיפור בטכניקות המניפולציה והאבחון הרפואיות, כמו גם אופטימיזציה של איכות עיבוד מכשירי הניתוח.
מומחים אחדים הציגו הקבלה בין הופעת דלקת החדר (ventriculitis) ודלקת קרום המוח (meningoencephalitis) לאחר ניתוחים נוירוכירורגיים. שכיחותן של פתולוגיות כאלה, על פי מקורות שונים, היא 1-23%: טווח אחוזים רחב שכזה קשור לקריטריונים אבחוניים שונים המשמשים במחקר. מחקרים רבים לקחו בחשבון רק את המקרים בהם תרביות נוזל השדרה גילו צמיחה של מיקרואורגניזמים פתוגניים מסוימים. [ 2 ]
שכיחות דלקת החדר עקב קטטר חדרי (או דלקת החדר עקב שירותי בריאות) נעה בין 0% ל-45%, בהתאם לטכניקת ההחדרה ולטיפול (בדרך כלל פחות מ-10%).[ 3 ],[ 4 ]
גורם ל דלקת החדר
דלקת החדר הקדמי היא מחלה זיהומית. אצל יילודים, הזיהום מתרחש ברחם. אצל חולים מבוגרים יותר, הגורמים הם לרוב הבאים:
- פגיעות טראומטיות פתוחות בגולגולת, שברים בבסיס או בקמרון הגולגולת, פגיעות אחרות הגורמות נזק לרקמות המוח הממוקמות באזור הפריבנטריקולרי, וכן היווצרות פיסטולות מוחיות שדרכן חודר הזיהום. תגובה דלקתית מתפתחת כאשר פלורה פתוגנית נכנסת לחלל החדר.
- פגיעות חודרות בגולגולת - בפרט, פצעי ירי, חדירת חפצים זרים שונים, הכרוכות בחדירת זיהום לרקמת המוח.
- מורסה מוחית הממוקמת ליד מערכת החדרים. כאשר הנגע נפתח באופן ספונטני, התוכן המוגלתי הפנימי שלו דולף לחדר או לחלל הפריוונטריקולרי. כתוצאה מכך, מתפתחת דלקת החדר.
- דלקת במוח, דלקת המוח, יכולה להתפשט לחדרים - בפרט, חומרים זיהומיים חודרים לחלל החדר.
- דלקת מוגלתית של קרומי המוח. קרומי המוח של עמוד השדרה סמוכים בקשר הדוק לחלל התת-עכבישי, המלא בנוזל שדרתי והוא חלק ממערכת נוזל השדרה הכללית. פלורה פתוגנית חודרת לדרכי השדרה, מתפשטת דרך החדרים, וגורמת לתהליך דלקתי כגון דלקת החדר.
- ניתוחים נוירוכירורגיים. במקרה של הפרעות אספטיות במהלך הניתוח באזור חדרי המוח, חדירת גורם זיהומי לחלל החדרים אפשרית. זה אפשרי עם עיקור לא מספק של מכשירים כירורגיים, כגון מחט ניקוב, ניקוזים וכו'.
גורמי סיכון מוגברים להתפתחות דלקת החדר כוללים מקרים של טראומה ופגיעות גולגולתיות אחרות, מניפולציות כירורגיות במוח וזיהום תוך רחמי של העובר (תהליכים ספטיים). [ 5 ]
גורמי סיכון
קבוצת הסיכון לפתח דלקת פנים כוללת חולים עם המאפיינים הבאים:
- פתולוגיות אונקולוגיות, הפרעות המטולוגיות כרוניות;
- התמכרות לסמים, תלות כרונית באלכוהול;
- פגיעות מוח טראומטיות תכופות;
- הפרעות אנדוקריניות;
- מצבי חוסר חיסוני ממקורות שונים (מחלות גנטיות, זיהום HIV, אספניה וכו');
- גיל מבוגר (מעל גיל 70). [ 6 ]
גורמי סיכון נוספים להתפתחות דלקת החדר כוללים:
- ביקור מאוחר אצל הרופא (מאוחר מהיום השלישי מרגע התפתחות התהליך הפתולוגי);
- עזרה ראשונה שגויה בשלב טרום-אשפוז, או היעדר סיוע הכרחי;
- טרשת עורקים מוחית עם סימנים של אי ספיקה מוחית על רקע יתר לחץ דם.
אם המטופל שייך לאחת מקבוצות הסיכון או שיש לו אחד מגורמי הסיכון, הדבר מצביע בבירור על סבירות גבוהה למהלך פתולוגי חמור או מסובך, אשר עשוי לדרוש שימוש חירום ומיומן באמצעים טיפוליים ושיקומיים. [ 7 ]
גורמים משמעותיים בהתפתחות של דלקת החדר הם:
- נוכחות דם בחדרים או בחלל התת-עכבישי;
- נוכחות של זיהומים מערכתיים אחרים;
- דליפת נוזל מוחי שדרתי, במיוחד בחולים עם פגיעות ראש חודרות;
- ניקוז ממושך של חדרי המוח והכנסת נוזלי שטיפה לתוכם.
מומחים רבים מצביעים על מעורבותה של איסוף נוזל שדרתי (CSF) תכוף באמצעות צנתור לצורך בדיקה בהתפתחות דלקת החדר. על פי מידע מסוים, אם הצנתור נמשך יותר משבוע, הדבר מגביר משמעותית את הסבירות להתפתחות תהליך זיהומי. עם זאת, שאלת משך הניקוז והצורך בהחלפה פרופילקטית של הקטטר עדיין שנויה במחלוקת. מחברים מסוימים מציעים לחפור את הקטטר במנהרה כדי להפחית את הסיכון לדלקת החדר מחור הקדרה לאזור היציאה מהעור. מומלץ ליצור שקע של פחות מ-50 מ"מ מחור הקדרה, או להוציא את הקטטר באזור החזה או בחלק העליון של דופן הבטן הקדמית. [ 8 ]
פתוגנזה
ישנן דרכים שונות לחדור לחדרים המוחיים של גורם זיהומי. לפיכך, התפתחות של דלקת החדר יכולה להתחיל כתוצאה מחדירה ישירה של מיקרואורגניזמים פתוגניים מהסביבה החיצונית. זה קורה עם פגיעות פתוחות בגולגולת, במהלך ניתוחים נוירוכירורגיים - לדוגמה, אזור הסיכון כולל התערבויות כגון התקנת ניקוז חדרי בחולים עם דימומים בגולגולת, הידרוצפלוס חריף, שאנטינג שדרתי של המסתם וניתוחים אחרים עם גישה פתוחה. התפשטות מגע של זיהום במהלך פתיחת מורסה מוחית למערכת החדרים, התפשטות המטוגנית במהלך זרימת חיידקים בזרם הדם, וחדירה למוח השדרה במהלך זרימה הפוכה של נוזל מוחי שדרתי בחולים עם דלקת קרום המוח ראשונית ומשנית או דלקת קרום המוח.
ככל הנראה, הזרימה ההפוכה של נוזל השדרה מתרחשת במהלך הטרנספורמציה של התנועה הפועם של נוזל השדרה באמצעות הידרדרות בגמישות החללים התת-עכבישיים התוך-גולגולתיים, הנגרמת על ידי שינויים דלקתיים או דימום. [ 9 ]
המנגנון המצוין של התפתחות דלקת החדר קובע את הקשר התכוף של המחלה עם תהליך דלקתי בקרומי המוח. [ 10 ]
כתוצאה מפתיחת מורסה מוחית לתוך מערכת החדרים, מתרחשת גם דלקת החדר. אך לעיתים קרובות נתקלים גם בגרסה אחרת, "מראה": במהלך מורכב של דלקת החדר, מתפתחת מוקד דלקת המוח ברקמות הסמוכות עם היווצרות מורסה מוחית.
תסמינים דלקת החדר
אם דלקת החדר מתפתחת על רקע פציעות טראומטיות או פציעות חודרות, המטופל חווה הידרדרות כללית חזקה ופתאומית במצב הבריאות. טמפרטורת הגוף עולה, והמדדים עולים על 38 מעלות צלזיוס. תמונה דומה נצפית עם פתיחה ספונטנית של מורסה מוחית. אם המטופלים בהכרה, לרוב הם מתלוננים על כאבי ראש עזים ותסיסה גוברת. יש עלייה משמעותית בקצב הלב (מעל 120-130 פעימות לדקה), חיוורון או אדמומיות של העור (אשר בולטת במיוחד על הפנים), קוצר נשימה, הקאות, ולאחר מכן זה לא הופך להיות קל יותר. תסמונת קרום המוח מוגדרת בבירור.
פעילות מוטורית מוגברת (תסיסה פסיכו-מוטורית) מוחלפת בהתקפים טוני-קלוניים או קלוניים. במהלך ההתקפים נצפית ירידה הדרגתית בתודעה. המטופל הופך עייף, מעוכב, ישנוני: שלב הקהות מתחיל בירידה הדרגתית למצב תרדמת. גופו של המטופל תשוש, דבר שעשוי להיות מלווה בירידה קלה בטמפרטורה עד לרמת תת-פרפור, כמו גם ירידה בעוצמת הביטויים של קרומי המוח.
אם דלקת החדר מתפתחת אצל תינוק שזה עתה נולד כתוצאה מזיהום תוך רחמי, אזי מדובר בתהליך דלקתי סרוזי שאינו מלווה בסימנים קליניים כלשהם. הפתולוגיה נקבעת במהלך אבחון אולטרסאונד. כאשר הפתולוגיה מתפתחת כסיבוך ספטי, תסמינים פתוגנומוניים נעדרים, אך מצבו של התינוק מחמיר באופן משמעותי. [ 11 ]
התמונה הקלינית הראשונית של התפתחות דלקת החדר מתבטאת במהירות, שכן היא מתפתחת פשוטו כמשמעו "לנגד עינינו". מאפיינים כאב ראש מפושט חמור, התקפי הקאות על רקע היעדר בחילות והקלה. הבריאות הכללית מידרדרת במהירות. מצבים קשים מלווים בשינויים תכופים בתקופות של התרגשות ואדישות, התקפי עוויתות, הופעת הזיות ופגיעה בתודעה, התפתחות קהות ומצב של תרדמת.
להלן סימנים פתוגנומוניים של דלקת החדר:
- היפרסטזיה (רגישות מוגברת);
- תסמינים שריריים-טוניים;
- תסמונת כאב.
רגישות מוגברת במהלך התפתחות דלקת החדר היא עלייה ברגישות קול, אור ומישושית. סימן שרירי-טוניק בולט הוא נוקשות של שרירי העורף (טונוס מוגבר), אשר ניתן לקבוע על ידי הטיה פסיבית של הראש בניסיון להביא את סנטרו של המטופל לחזה. מצב ההיפרטוניות השרירית יכול להיקבע גם על ידי התנוחה המיוחדת של המטופל, השוכב על צידו, מקמר את גבו וזורק את ראשו לאחור, מתכופף ומושך את רגליו לבטן.
תסמונת הכאב משפיעה על הראש, העיניים, ומופיעה בנקודות היציאה של עצב הטריגמינל, באזור העורף ובעצמות הלחיים. [ 12 ]
דלקת החדר אצל יילודים
אבחון וטיפול באנומליות מולדות של מערכת העצבים המרכזית עם התפתחות דלקת החדרים הם נושא חשוב מאוד ברפואה, שכן בשנים האחרונות פתולוגיה זו הפכה שכיחה יותר ויותר. דלקת החדרים המוגלתית היא סיבוך תוך-גולגולתי חמור במיוחד הנגרם מחדירת מיקרופלורה לחדרים המוחיים. אין תמונת CT אופיינית לפתולוגיה זו. ניתן לזהות אותה כאשר מורסה פורצת לחדרים, כאשר נוצרת פיסטולה מוחית-שדרתית המתקשרת עם החדרים, או על סמך ביטויים קליניים ונוזל מוחי-שדרתי. [ 13 ]
התפתחות של דלקת קרום המוח מוגלתית ודלקת החדר אפשרית עם הידרוצפלוס פנימי סתום מתקדם. הסיבוך עשוי להתבטא כתוצאה מזיהום עולה בשילוב של פגם מולד במערכת העצבים המרכזית עם בקע שדרתי נגוע, או בהידרוצפלוס מבודד עם הכללה של דלקת קרום המוח.
סימנים קליניים אופייניים להידרוצפלוס ולדלקת החדר הם גדילה מהירה של היקף הראש, טטרפרזיס ספסטית, ביטויים חזקים של קרומי המוח, היפרתרמיה יציבה וממושכת. כאשר קיימים במקביל לבקעים מוחיים-שדרתיים, התסמינים מתווספים לפראפרזיס תחתון, תפקוד לקוי של איברי האגן עם נוכחות של שק בקע מתוח.
מהלך התהליך הדלקתי הוא בדרך כלל חמור, על רקע אי ספיקה נוירולוגית גסה. בהתחשב במורכבות הטיפול, דרגת התמותה וחומרת הנכות, נקודה חשובה צריכה להיות שיפור אמצעי המניעה במהלך תכנון ההריון. חשוב לבצע אבחון טרום לידתי מוסמך, ובמידת הצורך, טיפול הדרגתי במהלך החודשים הראשונים לחייו של התינוק לפני הופעת סיבוכים ומצבים לא מפוצים. מומלץ לעשות זאת רק במרפאה או במחלקה נוירוכירורגית ייעודית.
נוירו-סונוגרפיה נחשבת לשיטת הסינון האינפורמטיבית ביותר לקביעה מורפולוגית של נגעים במוח אצל ילדים בתקופת היילוד. לנוירו-סונוגרפיה יש את הערך האבחוני הגדול ביותר מבחינת זיהוי אנומליות מולדות של מערכת העצבים המרכזית, הידרוצפלוס פנימי, דימומים סביב חדריים ולוקומלציה בשלב היווצרות הציסטה. [ 14 ]
טפסים
המידע הראשון על קיומה של דלקת החדר התקבל לפני כמעט מאה שנה. הוא פורסם על ידי אמריקאי, מומחה לפתוהיסטולוגיה, ס. נלסון. מעט קודם לכן, הועלו הנחות לגבי שייכותה של דלקת המוח הגרנולארית לנגעים כרוניים של המוח המוחי: הפתולוגיה, על פי רופאים, יכולה להתפתח כסיבוך של שחפת, עגבת, הרעלת אלכוהול כרונית, אכינוקוקוזיס, דמנציה סנילית ופתולוגיות כרוניות אחרות של מערכת העצבים המרכזית. עבודותיו של ד"ר קאופמן, שהאמין כי הגורמים העיקריים בהתפתחות המחלה היו נגעים טראומטיים ואלכוהוליים, תהליכים זיהומיים חריפים, היו חשובים.
תיאוריו של נלסון את המחלה כוללים ניתוח של הצורה הכרונית של הידרוצפלוס. בפרט, הרופא ציין את הקשיים בקביעת האטיולוגיה של דלקת האפנדימטיטיס הגרנולרית, שכן הפתולוגיה יכולה להיות בעלת אופי דלקתי ולא דלקתי כאחד. [ 15 ]
לאחר מכן, מונחים נוספים שימשו ברפואה לאפיון המחלה - בפרט, מוזכרים דלקת אפנדימטיטיס, דלקת אפנדימטיטיס, מורסה תוך-חדרית, אמפימה חדרית ואפילו מה שנקרא "פיוצפלוס". לאחר ההנחה של התפתחות תהליך דלקתי בתוך כלי הדם, המונח כוריאופנדימטיטיס הוכנס לשימוש רפואי על ידי ד"ר א. זינצ'נקו (לפני כחמישים שנה). בנוסף, הוגדרו סוגי המחלה הבאים:
- דלקת החדר הלא ספציפית (אלרגית, זיהומית, ויראלית, סינוסוגנית, שקדים, ראומטית, אוטוגנית, פוסט-טראומטית ופתולוגיה של שכרות);
- דלקת החדר הספציפית (פתולוגיה שחפתית, עגבתית, טפילית).
מהלך המחלה חולק לשלבים חריפים, תת-חריפים וכרוניים.
על פי איכות הדינמיקה המוחית-שדרתית, החלו להבחין בין סוגי הפתולוגיה הבאים:
- דלקת החדר הסותמת על רקע מחיקת מעברי נוזל השדרה;
- דלקת החדר הלא חסימה בשלב של הפרשת יתר או הפרשת יתר (וריאנט פיברוסקלרוטי עם לחץ דם נמוך).
מאוחר יותר, השם אפנדימטיטיס כמעט ולא הוזכר בחוגים רפואיים. המונח "ונטריקוליטיס" הפך נפוץ הרבה יותר, ויכול להתפתח בצורות הבאות:
- צורה ראשונית, הנגרמת על ידי חדירה ישירה של זיהום למבנים החדריים - למשל, במהלך פציעות ופצעים חודרים, פעולות כירורגיות;
- צורה משנית, המתרחשת כאשר מיקרואורגניזמים פתוגניים נכנסים ממוקד קיים בגוף - למשל, עם דלקת קרום המוח, מורסה במוח.
סיבוכים ותוצאות
ככל שמתפתח תהליך דלקתי במערכת החדרים - דלקת החדר, מוגלה חודרת לנוזל השדרה. כתוצאה מכך, הנוזל השדרה הופך צמיג יותר, והמחזור שלו מופרע. המצב מחמיר אם צינורות הנוזל השדרה סתומים בהצטברויות של מסות מוגלתיות. הלחץ התוך גולגולתי עולה, מבני המוח נדחסים ומתפתחת בצקת מוחית.
כאשר התהליך הדלקתי מתפשט לחדר הרביעי, חלל החדר הרביעי מתרחב, וההידרוצפלוס המתפתח מוביל לדחיסה של גזע המוח הסמוך. מרכזים חיוניים הממוקמים במוח המוארך ובמפרק המוח מושפעים. לחץ מוגבר מוביל לתפקוד לקוי של מערכת הנשימה והלב וכלי הדם, מה שמגדיל משמעותית את הסיכון למוות של המטופל. [ 16 ]
התוצאה החמורה ביותר של דלקת החדר היא מוות. במקרים אחרים, נכות ודמנציה אפשריות.
חולים שהחלימו עלולים לחוות תופעות לוואי שיוריות בצורה של אסתניה, חוסר יציבות רגשית, כאבי ראש כרוניים ויתר לחץ דם תוך גולגולתי.
תנאים הכרחיים לטיפול מוצלח בחולים עם דלקת החדר:
- אמצעי אבחון מקיפים ובזמן עם טיפול הולם ומיומן;
- גישה אישית ומקיפה;
- חיטוי מלא של מוקד הזיהום העיקרי. [ 17 ]
אבחון דלקת החדר
קריטריון האבחון העיקרי לדלקת החדר הוא אינדיקטור חיובי לזיהום בנוזל השדרה, או נוכחות של לפחות שני תסמינים אופייניים למחלה:
- מצב חום עם טמפרטורה העולה על 38 מעלות צלזיוס, כאבי ראש, סימני קרומי המוח או תסמינים של עצבים גולגולתיים מושפעים;
- שינויים בהרכב הנוזל השדרתי (פליוציטוזיס, עלייה בתכולת החלבון או ירידה בתכולת הגלוקוז);
- נוכחות של מיקרואורגניזמים במהלך בדיקה מיקרוסקופית של נוזל מוחי שדרתי מוכתם על ידי גראם;
- בידוד מיקרואורגניזמים מדם;
- בדיקת מעבדה אבחנתית חיובית של נוזל מוחי שדרתי, דם או שתן ללא גילוי תרבית (התלכדות לטקס);
- טיטר נוגדנים אבחנתי (IgM או עלייה פי ארבעה בטיטר IgG בסרום מזווג).
חשיבות אבחנתית מכרעת היא למאפיינים הקליניים והנוירולוגיים של דלקת החדר, כמו גם לתוצאות בדיקות המעבדה. במהלך טומוגרפיה ממוחשבת ניתן לקבוע עלייה קלה בצפיפות הנוזל השדרתי, הנובעת מנוכחות מוגלה ופסולת, כמו גם ירידה בצפיפות סביב החדר כתוצאה מבצקת של האפנדימה שעברה שינוי דלקתי מהשכבה הסאב-אפנדימלית. [ 18 ]
במקרים רבים, אבחנת דלקת החדר מאושרת על ידי גילוי של לוקליזציה פארא-חדרית של אזורים עם הרס מוחי המתקשרים עם חלל החדר, בשילוב עם תסמינים אחרים. [ 19 ]
השיטה האופטימלית לזיהוי נוירו של דלקת החדר היא דימות תהודה מגנטית של המוח באמצעות DWI, FLAIR ו-T1-WI עם חומר ניגוד. לרוב, ניתן לזהות פסולת ומוגלה תוך-חדריים, עם לוקליזציה דומיננטית באזור הקרניים העורפיות או המשולשים של החדרים הצדדיים, לפעמים בחדר הרביעי במהלך אבחון MRI של מטופל במצב אופקי. סימן MRI נוסף של דלקת החדר הוא נוכחות של קווי מתאר משופרים של רירית החדר (אופייני ל-60% מהמקרים). ישנם גם סימנים של דלקת כורואידית, כולל אות לא ברור של טשטוש מגבולות מקלעת הכורואיד המוגדלת.
בילדות המוקדמת, נוירו-סונוגרפיה משמשת כשיטת האבחון העיקרית: תמונת דלקת החדר דומה בסימנים לזו הנראית בטומוגרפיה ממוחשבת או בהדמיית תהודה מגנטית:
- אקוגניות מוגברת של נוזל השדרה וזיהוי של תכלילים אקוגניים אחרים עקב נוכחות מוגלה ופסולת;
- עלייה באקוגניות ועיבוי של דפנות החדר (בפרט, עקב הצטברות פיברין);
- אקוגניות מוגברת של מקלעת הכורואיד, עם טשטוש ועיוות של קווי המתאר. [ 20 ]
הבדיקות כוללות בדיקות דם ונוזל מוחי שדרתי:
- תכולת הגלוקוז בנוזל השדרה נמוכה מ-40% מתכולת הגלוקוז בפלזמה (פחות מ-2.2 מילימול לליטר);
- תכולת החלבון בנוזל השדרה עולה;
- תרבית מיקרוביולוגית של נוזל מוחי שדרתי חיובית, או שהפתוגן מזוהה במריחה של נוזל מוחי שדרתי (עם צביעת גראם);
- ציטוזיס של נוזל השדרה נצפית עם רמת נויטרופילים של 50% ומעלה מהתוכן הכולל;
- לויקוציטוזיס עם שינוי פס נצפית בדם;
- רמות הפלזמה של חלבון C-ריאקטיבי עולות. [ 21 ]
האטיולוגיה של המחלה נקבעת על ידי בידוד תרבותי של הפתוגן במהלך זריעת בקטריולוגיה של נוזל מוחי שדרתי ודם. חיוני לקחת בחשבון את משך הגידול והאי-טיפוסיות של התרבית. בדיקות סרולוגיות (RSK, RNGA, RA) כוללות מחקר של סרום מזווג במרווחים של שבועיים. [ 22 ]
אבחון אינסטרומנטלי כולל דימות תהודה מגנטית או ממוחשבת, נוירו-אונוגרפיה וניקור מותני. אנצפלוגרפיה משמשת להערכת המצב התפקודי של המוח ואת היקף הנזק לרקמת העצבים. אלקטרו-נוירומיוגרפיה מדגימה את חומרת הנזק למסלולי העצבים המוליכים אם לחולה יש שיתוק או שיתוק.
אבחון דיפרנציאלי
כאשר מזוהה אות היפר-אינטנסיבי תוך-חדרי ב-MRI, מתבצעת אבחנה מבדלת של דלקת החדר עם דימום תוך-חדרי. הפרקטיקה הקלינית מראה שבמקרים נדירים יחסית, מזוהה אות היפר-אינטנסיבי פתולוגי:
- ב-85% מהמקרים עם מצב FLAIR;
- ב-60% במצב T1-VI עם חומר ניגוד;
- ב-55% מהמקרים – במצב DVI. [ 23 ]
חשוב לקחת בחשבון שאזורים של היפר-אינטנסיביות סביב חדרית מסוג גובל נצפים גם בחולים עם הידרוצפלוס, ללא סיבוכים זיהומיים, הקשורים לנדידה טרנספנדימלית של נוזל מוחי שדרתי ולהיווצרות בצקת סביב חדרית. [ 24 ]
למי לפנות?
יַחַס דלקת החדר
האמצעי החשוב ביותר בטיפול בדלקת החדר הוא טיפול אנטיביוטי. על מנת שטיפול כזה יהיה יעיל ככל האפשר, נבחרת סט של תרופות לשלב הטיפולי הראשוני, תוך התחשבות בגורם המשוער למחלה ובאינדיקטורים מיקרוביולוגיים. הרופא קובע את המינון המתאים ביותר ואת תדירות מתן האנטיביוטיקה. [ 25 ]
מרשם תרופות באופן רציונלי כרוך בקביעת הגורם האטיולוגי של המחלה וקביעת הרגישות של התרבית המבודדת של המיקרואורגניזם לאנטיביוטיקה. שיטות בקטריולוגיות מסייעות בקביעת הפתוגן לאחר 2-3 ימים מרגע איסוף החומר. ניתן להעריך את תוצאת הרגישות של מיקרואורגניזמים לתרופות אנטיבקטריאליות לאחר 24-36 שעות נוספות. [ 26 ]
יש להתחיל טיפול אנטיבקטריאלי בחולים עם דלקת החדר (ventriculitis) מוקדם ככל האפשר, מבלי לבזבז זמן בהמתנה לתוצאות האבחון האינסטרומנטלי ובדיקת נוזל השדרה, מיד לאחר נטילת דם לסטריליות. מינוני האנטיביוטיקה נקבעים כמינון המרבי המותר. [ 27 ]
טיפול אמפירי בדלקת החדר כרוך בהכרח בשימוש בונקומיצין בשילוב עם צפפים או צפטריאקסון. אם המטופל מעל גיל 50, או אם המחלה קודמת למצב של חוסר חיסוני, אמיקסין נקבע כתרופה אדג'ובנטית. [ 28 ]
משטר טיפול חלופי המתאים לחולים עם תגובות אלרגיות קשות לאנטיביוטיקה של β-lactam כולל שימוש ב-Moxifloxacin או Ciprofloxacin בשילוב עם Vancomycin. חולים מעל גיל 50 או הסובלים ממצבי חוסר חיסוני מקבלים בנוסף Trimethoprim/Sulfomethoxazole. [ 29 ]
כ-15 דקות לפני מתן התרופה האנטיבקטריאלית הראשונה, יש לתת זריקה של דקסמתזון במינון של 0.15 מ"ג לקילוגרם משקל גוף. אם מתגלים דיפלוקוקים גרם-חיוביים במהלך מיקרוסקופיה של משקעי נוזל השדרה, או מתגלה תגובת התלכדות חיובית של לטקס לפנאומוקוקים בדם או בנוזל השדרה, אזי מתן הדקסמתזון נמשך כל 6 שעות במשך 2-4 ימים, באותו מינון. במצבים אחרים, אין להשתמש בדקסמתזון. [ 30 ]
דלקת החדר עשויה לדרוש מתן תוך-חדרי נוסף של חומרים אנטיבקטריאליים. לכן, ונקומיצין, קוליסטין ואמינוגליקוזידים נחשבים לתרופות בטוחות ויעילות למטרה זו. פולימיקסין B נחשב לאפשרות האופטימלית. המינון נקבע אמפירית, תוך התחשבות בהשגת התוכן הטיפולי הנדרש של התרופה בנוזל השדרה. [ 31 ]
מתן אפידורלי של התרופות הבאות אפשרי:
- ונקומיצין 5-20 מ"ג ליום;
- גנטמיצין 1-8 מ"ג ליום;
- טוברמיצין 5-20 מ"ג ליום;
- אמיקצין 5-50 מ"ג ליום;
- פולימיקסין B 5 מ"ג ליום;
- קוליסטין 10 מ"ג ליום;
- קווינופריסטין או דלפופריסטין 2-5 מ"ג ליום;
- טיקופלנין 5-40 מ"ג ליום.
כל אנטיביוטיקה של β-לקטם, במיוחד פניצילין, צפלוספורין וקרבפנם, אינה מתאימה למתן תת-עכבישי משום שהיא מגבירה את פעילות ההתקפים.
השילוב של מתן אנטיביוטיקה תוך ורידי ומתן תוך-חדרי תמיד עדיף ויעיל יותר. [ 32 ]
כאשר תוצאות המחקר של נוזל השדרה ועמידות הפלורה המיקרוביאלית לטיפול אנטיביוטי מוכנות, הרופא מתקן את הטיפול האנטיבקטריאלי, ובוחר תרופה שהמיקרואורגניזמים רגישים אליה במיוחד. [ 33 ]
השפעת הטיפול האנטיביוטי מוערכת על פי אינדיקטורים קליניים ומעבדתיים:
- היחלשות והיעלמות של תסמינים קליניים;
- סילוק של שכרות;
- ייצוב אינדיקטורים לאבחון מעבדתי;
- "טוהר" של תרביות נוזל מוחי שדרתי חוזרות ונשנות.
בנוסף לטיפול אנטיביוטי, חולים עם דלקת החדר עוברים לעיתים קרובות ניקוז של חדרי המוח כדי לחסל הידרוצפלוס חריף, המתרחש כתוצאה מחסימת תעלת השדרה על ידי מוגלה ופסולת. חשוב להקפיד על כללי האספסיס והחיטוי במהלך ההליך, להחליף באופן קבוע תחבושות, לטפל באזורי הניקוז ולהבטיח את ניקיון המחברים והמיכלים לנוזל השדרה. [ 34 ]
משך הטיפול בחולים נקבע בהתאם לסוג הפתוגן:
- לפחות שבועיים עבור פנאומוקוקים;
- שבוע אחד עבור סטרפטוקוקים מקבוצה B;
- שלושה שבועות עבור אנטרובקטריה.
במהלך תהליך הטיפול, מתבצעת הערכה של יעילות קלינית ומעבדתית.
אם טיפול אנטיביוטי אינו יעיל, מומלץ ניתוח אנדוסקופי שבועיים לאחר תחילת הטיפול כדי לתקן את החדרים, באמצעות אנדוסקופ אלסטי ושטיפת המערכת בתמיסת רינגר או תרופות דומות אחרות. ניתן לחזור על האנדוסקופיה: ההליך חוזר על עצמו אם אין דינמיקה חיובית תוך שלושה שבועות לאחר ההתערבות הקודמת. [ 35 ]
לאורך כל תקופת שהותו של אדם בבית החולים, הרופאים עוקבים אחר סימנים חיוניים, שומרים עליהם ברמה אופטימלית בעזרת עירוי מתמיד וזהיר של תמיסות מלח. הם גם עוקבים אחר איכות הדיאורזה. כדי למנוע תשישות, הם מספקים הזנה פרנטרלית ומבצעים טיפול היגייני.
טיפול סימפטומטי נוסף עבור דלקת החדר כולל:
- תיקון מצבים היפוקסיים (אוורור מלאכותי);
- אמצעים נגד הלם (קורטיקוסטרואידים, הפרין, פרקספרין, גורדוקס, קונטריקל);
- טיפול ניקוי רעלים קפדני (אינפוקול, הייסטריל, פלזמה קפואה טרייה, אלבומין);
- טיפול בהתייבשות וטיפול נגד בצקת (מניטול, תמיסת סורביטול 40%, לאסיקס);
- שיפור ההגנה המטבולית והנוירו-וגטטיבית של מבני המוח (נוטרופיל, קאווינטון, טרנטאל, אקטובגין);
- פיצוי על עלויות אנרגיה (מוריאמין, פוליאמין, ליפופונדין וכו').
להקלה על כאבים, משתמשים במשככי כאבים (כולל נרקוטיים) ובתרופות נוגדות דלקת שאינן סטרואידיות.
מְנִיעָה
נוירוכירורגיה מודרנית כרוכה בשימוש בצנתרים חדריים, ספוגים בחומרים אנטיבקטריאליים (שיטת הספגה), המסייעים להפחית את הסיכון לזיהום במהלך הניקוז. כפי שמראה בפועל, השימוש בצנתרים כאלה בו זמנית עם הקפדה על אמצעי מניעה אחרים מסייע להפחית את הסיכון לזיהום לכמעט 0%. [ 36 ], [ 37 ], [ 38 ]
ניתן למנוע התפתחות של דלקת החדר. לשם כך, יש צורך לטפל במהירות בפתולוגיות של אף אוזן גרון ודנטליות, להימנע מפציעות וממגע עם אנשים נגועים, לחזק את מערכת החיסון ולהימנע משיכרון ולחץ. [ 39 ], [ 40 ]
תַחֲזִית
על פי מידע שפורסם על ידי מומחים, שיעור התמותה בחולים עם דלקת החדר לאחר ניקוז נע בין 30 ל-40%. בחולים בגילאים שונים שעברו ניתוחים נוירוכירורגיים עם סיבוכים בצורת דלקת קרום המוח או דלקת החדר, נצפתה פרוגנוזה קלינית שלילית בכמעט 80% מהמקרים, כולל:
- ביותר מ-9% מהמקרים, נצפה מוות של המטופל;
- ביותר מ-14% מהמקרים, התפתח מצב וגטטיבי מתמשך;
- כמעט 36% מהחולים פיתחו שינויים פתולוגיים חמורים;
- בכמעט 20% מהמקרים נצפו שינויים פתולוגיים מתונים.
יותר מ-20% מהחולים החלימו היטב, 60% מהילדים הראו דינמיקה חיובית. הפרוגנוזה השלילית ביותר הייתה בעיקר בקרב אנשים מעל גיל 46, שהציגו תמונה נוירולוגית מוקדית, או שהפגינו רמת תודעה נמוכה מ-14 נקודות לפי סולם התרדמת של גלאזגו. פרוגנוזה גרועה נקשרה למקרים בהם היה צורך בהליך של אוורור מלאכותי של הריאות.
באופן כללי, בחולים עם דלקת החדר ממקורות שונים (כולל לאחר ניקוז ואפשרויות פיתוח אחרות), שיעור התמותה הוא כ-5%. פרוגנוזה שלילית ביותר נצפית אם דלקת החדר מתרחשת כתוצאה מחדירה של מיקרופלורה רב-עמידה. לדוגמה, כאשר מושפעים על ידי Acinetobacter baumannii, שיעור התמותה, אפילו עם מתן סיסטמי של קוליסטין, הוא יותר מ-70%. ניתן להפחית משמעותית את מספר המקרים הקטלניים במצב כזה על ידי השלמת טיפול סיסטמי עם שימוש תוך-חדרי של קוליסטין.
האינדיקטורים הנ"ל משקפים נתונים פרוגנוסטיים שהושמעו על ידי מחברים זרים. במדינות הפוסט-סובייטיות, מידע כזה אינו מספיק בשל היעדר מחקר רציני בנושא זה. יש רק אינדיקטור סטטיסטי כללי לתוצאות קטלניות בחולים עם דלקת החדר, שהוא בין 35 ל-50% ומעלה.
ניתן להסיק כי דלקת החדר היא בעיה הדורשת מחקר מקיף. זה הכרחי הן כדי למנוע התפתחות פתולוגיה והן לטיפול מוצלח בה.

