המומחה הרפואי של המאמר
פרסומים חדשים
ביופסיה של בלוטות הלימפה
סקירה אחרונה: 06.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
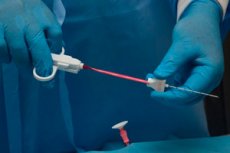
על מנת להבין את הסיבות להגדלת בלוטות הלימפה, יש צורך לבצע סדרה של מחקרים אבחנתיים. שיטת האבחון האינפורמטיבית והנפוצה ביותר נחשבת כיום לביופסיה של בלוטות הלימפה. זהו הליך שבמהלכו מוסרת פיסת חומר ביולוגי לבדיקה נוספת.
בגוף האדם, בלוטות הלימפה משמשות כמעין תחנת סינון, המושכת ומנטרלת מיקרואורגניזמים פתוגניים. כאשר פתוגנים חודרים לבלוטת, היא גדלה בגודלה, דבר אופייני גם לתגובות דלקתיות או לתהליכים ממאירים. כדי להבין איזו פתולוגיה מתרחשת בקשר הלימפה, מבוצע הליך הנקרא ביופסיה. [ 1 ]
מה ההבדל בין ניקור לביופסיה של בלוטות הלימפה?
ניתוח היסטולוגי נקבע לאבחון פתולוגיות רבות, שכן הוא מסייע בהצלחה לקבוע את סוג תהליך המחלה, לזהות את השלב שלה, להבדיל את הגידול וכו'. לעתים קרובות, מחקר זה הוא המאפשר לך לקבוע במדויק אבחנה ולקבוע את הטיפול הנכון.
בלוטות הלימפה הן החוליות העיקריות של מערכת החיסון של הגוף. הן "מחסנים" של רקמה ספציפית המבטיחה את הבשלת לימפוציטים מסוג T ו-B, יוצרות תאי פלזמה המייצרים נוגדנים ומנקות את הלימפה. חיידקים וחלקיקים זרים מסוננים בבלוטות הלימפה עם זרימת הלימפה. כאשר הם נמצאים בעודף, מנגנון ההגנה של הגוף מופעל, נוצרים אימונוגלובולינים ונוצר זיכרון תאי. כל התגובות הללו הן חלק בלתי נפרד מהמערכת החיסונית, ומסלקות גורמים זיהומיים וממאירים.
הגנה כזו בדרך כלל תמיד עובדת, והאדם עצמו אפילו לא יכול לחשוד שתגובות כאלה מתרחשות בגופו. רק עם התקף מסיבי או ירידה בחסינות, הצמתים יכולים לגדול בגודלם, וכאב עלול להופיע. עם זאת, עבור רוב החולים, הכל חוזר לקדמותו תוך מספר ימים.
אם מספר קבוצות של בלוטות לימפה עולות בבת אחת, בריאותו של המטופל מידרדרת בחדות, הטמפרטורה עולה, מופיעים תסמינים כואבים אחרים, אז במצב כזה נדרשת אבחון, כולל ביופסיה או ניקוב של בלוטת הלימפה. לעתים קרובות מושגים אלה נלקחים כמילים נרדפות, אך זה לא לגמרי נכון.
אם מדובר בניקור, הכולל איסוף הפרשה נוזלית עם תאים לצורך בדיקה ציטולוגית נוספת, אז בדרך כלל משתמשים במונח "ניקור". ביופסיה מוזכרת אם משמעותה הסרת חלק גדול מהחומר הביולוגי ולאחר מכן ניתוח היסטולוגי.
ניקור הוא הליך זעיר פולשני, במחט דקה, שכמעט ואינו כואב. ביופסיה של בלוטת הלימפה דורשת התערבות טראומטית יותר, לרוב באמצעות סכין מנתחים. עם זאת, קיים גם מושג של "ביופסיה של ניקור", שבו הבלוטת מנוקבת באמצעות מחט עבה יותר, המאפשרת איסוף של כמות הרקמה הנדרשת.
אינדיקציות להליך
באבחון פתולוגיות לימפופרוליפרטיביות וממאירות, חשוב לא רק לאשר את האבחנה מבחינה מורפולוגית, אלא גם לפרט אותה באמצעות ציטולוגיה והיסטולוגיה. מידע כזה ניתן לקבל באמצעות ניקור וביופסיה של בלוטת הלימפה.
ניקור משמש כמניפולציה אבחונית אינדיקטיבית. ניקור אינו מתאים לקביעת פתולוגיה לימפופרוליפרטיבית: נדרשת ביופסיה (כריתה או ניקור), ולאחר מכן בדיקה ציטולוגית והיסטולוגית של הביופסיה.
אינדיקציות לניקוב עשויות להיות:
- בלוטת לימפה בודדת מוגדלת, ללא קונגלומרטים נוצרים וללא סימנים של פתולוגיה לימפופרוליפרטיבית;
- סימני אולטרסאונד של היווצרות נוזלים;
- הצורך להסיר חומר ביולוגי לצורך בדיקה נוספת לאחר ביצוע ביופסיה.
ביופסיה של בלוטת הלימפה היא הליך כירורגי המבוצע בהרדמה מקומית או כללית. כתוצאה מההליך, נלקח חלק מבלוטת הלימפה או כל הבלוטת לבדיקה נוספת. ניתוח מיקרוסקופי הוא המפתח לאבחון מדויק ונכון.
האינדיקציות הבסיסיות לביופסיה הן:
- סיכונים גבוהים להתפתחות גידולים על פי מידע קליני;
- לימפדנופתיה ממקור לא ידוע (כל שיטות האבחון בהן נעשה שימוש לא סייעו באבחון);
- חוסר יעילות הטיפול.
אי אפשר לומר בדיוק באיזה גודל של בלוטת הלימפה נדרשת ביופסיה. עם זאת, רוב המומחים מאמינים כי בלוטת לימפה שגודלה עולה על 30 מ"מ, ואינה קשורה לתהליך זיהומי, דורשת ביופסיה.
לפעמים ביופסיה אחת אינה מספיקה: לחולה נקבעים הליכים חוזרים. זה אפשרי אם נמצאו שינויים היסטולוגיים מרובים במהלך הביופסיה הקודמת:
- נמק של בלוטות הלימפה;
- היסטיוציטוזיס של הסינוסים;
- טָרֶשֶׁת;
- תגובה פאראקורטיקלית עם נוכחות של מספר רב של מקרופאגים ותאי פלזמה.
הכנה
שלב ההכנה לפני ביופסיה של בלוטות הלימפה עשוי לכלול התייעצות עם מטפל, מנתח, אנדוקרינולוג, מרדים, אונקולוג והמטולוג. בדיקת דם כללית וביוכימית, ומחקר של מערכת קרישת הדם הם חובה.
בדיקת אולטרסאונד נקבעת כדי להבהיר את מיקום המוקד הפתולוגי.
הרופא מקיים שיחה עם המטופל מראש:
- מבהיר את מצב האלרגיה;
- מקבל מידע על התרופות שנלקחו;
- אצל נשים, הוא מציין את שלב המחזור החודשי ומסיר את האפשרות של הריון.
אם המטופל נוטל תרופות מדללות דם, יש להפסיק אותן 7-10 ימים לפני הביופסיה.
אם ההליך אמור להתבצע באמצעות הרדמה כללית, ההכנה מתבצעת בצורה יסודית יותר:
- אסור לאכול או לשתות ביום ההתערבות;
- ארוחת הערב שלפני כן צריכה להיות קלה ככל האפשר, עם צריכת מזונות צמחיים קלים לעיכול;
- 2-3 ימים לפני ההתערבות אסור לשתות אלכוהול, לא רצוי לעשן;
- למחרת בבוקר, לפני הליך הביופסיה, על המטופל להתקלח ללא שימוש בקרם גוף או קרמים.
טֶכנִיקָה ביופסיה של בלוטות הלימפה
ביופסיה של בלוטות לימפה רדודות היא בדרך כלל קצרת מועד - עבור מטופלים רבים, ההליך מסתיים תוך כ-20 דקות. בדרך כלל משתמשים בהרדמה מקומית, אם כי ניקור נחשב בדרך כלל ללא כאבים. אם משתמשים בבקרת אולטרסאונד, הרופא משתמש בחיישן אולטרסאונד כדי לציין את מיקום המבנה הכואב, שם סימן מיוחד, המוצג על הצג. העור באזור הניקוב מטופל בחומר חיטוי, ולאחר מכן בהרדמה, או שניתן זריקת הרדמה. המטופל שוכב אופקית על הספה או נמצא בתנוחת ישיבה. אם הביופסיה מבוצעת באזור הצוואר, היא מקובעת במיוחד, ומוסבר למטופל על הצורך להימנע זמנית מבליעה. במהלך הביופסיה, על המטופל להישאר בשקט מוחלט.
לאחר נטילת הכמות הנדרשת של חומר ביולוגי, אזור הדקירה מטופל בחומר חיטוי. מומלץ להניח קומפרס קר ויבש למשך חצי שעה.
אין צורך באשפוז ממושך של המטופל במרפאה או באשפוז: הוא יכול לחזור הביתה בכוחות עצמו אם אין סיבות אחרות לשמור אותו. בתקופה הראשונה לאחר ההליך, חשוב להימנע מפעילות גופנית.
אם נדרשת ביופסיה מבלוטת עצם הממוקמת עמוק, ייתכן שיידרש הרדמה כללית. במצב כזה, המטופל אינו חוזר הביתה לאחר האבחון, אלא נשאר במרפאה - בין מספר שעות ל-1-2 ימים.
ביופסיה פתוחה דורשת סט מיוחד של מכשירים: בנוסף לאזמל, מדובר במלחציים, מנגנון קרישה וחומרים לתפירה. התערבות זו נמשכת עד 60 דקות. הרופא בוחר את בלוטת הלימפה הנדרשת לביופסיה, מקבע אותה באצבעותיו ולאחר מכן מבצע חתך בעור באורך 4-6 ס"מ. הוא מנתח את שכבת השומן התת עורית, מפריד בין סיבי השריר, רשת העצבים וכלי הדם. אם יש צורך להסיר בלוטה אחת או יותר במהלך הביופסיה, המנתח קושר תחילה את כלי הדם כדי למנוע דימום, דליפת לימפה והתפשטות תאי גידול (אם מדובר בתהליך ממאיר). לאחר הסרת בלוטות הלימפה, הרופא שולח אותן לבדיקה, מתקן את הפצע שוב ותופר את החתכים. במקרים מסוימים, משאיר מכשיר ניקוז, שמוסר לאחר 24-48 שעות. התפרים מוסרים תוך שבוע.
כיצד מבוצעת ביופסיה של בלוטות הלימפה?
לקיחת ביופסיה מבלוטה לימפה מסוימת עשויה להיות בעלת מאפיינים משלה, התלויים בלוקליזציה, עומק המבנה, וכן בנוכחות איברים חיוניים וכלי דם גדולים ליד החוליה הפגועה.
- ביופסיה של בלוטות הלימפה בצוואר עשויה להינתן במקרים של בעיות אף אוזן גרון ודנטליות, שהן הגורמים השכיחים ביותר ללימפדנופתיה. אם מקור הלימפדנופתיה אינו ברור, נקבע תחילה אולטרסאונד, ורק לאחר מכן, במידת הצורך, ביופסיה. בלוטות הלימפה גדלות בגידולים ממאירים, מכיוון שתאי סרטן חודרים לכלי הלימפה המנקזים אזור נפרד. תאים אלה שוקעים לאחר מכן בבלוטות המסננות כגרורות ומתחילים להתפתח. לעתים קרובות, באונקולוגיה, נזק לבלוטות הלימפה מתרחש "בשרשרת", שניתן לקבוע בקלות על ידי מישוש. ביופסיה בצוואר יכולה להתבצע באמצעות ניקוב מחט עם הסרת חומר, או באמצעות גישה כירורגית עם הסרה מלאה של החוליה לצורך ניתוח היסטולוגי.
- ביופסיה של בלוטת הזקיף עבור מלנומה מבוצעת באופן דומה לביופסיה של סרטן השד. אם יש מידע על גרורות לאיברים ובלוטות לימפה מרוחקות, ביצוע ביופסיה נחשב חסר תועלת. בהיעדר גרורות, ביופסיה של בלוטת הזקיף מוצדקת לחלוטין. היא מבוצעת בדרך כלל לאחר הסרת המלנומה עצמה. ניתן לראות את בלוטת הלימפה באמצעות שיטות רדיוגרפיות שונות.
- ביופסיה של בלוטות לימפה בבית השחי מבוצעת כאשר המטופל בישיבה, מרים את זרועו ומזיז אותה מעט לאחור. לרוב, הליך זה מבוצע כאשר בלוטת החלב מושפעת: הלימפה זורמת דרך כלי הדם אל הצמתים הממוקמים בבית השחי באותו צד. בלוטות לימפה כאלה יוצרות מעין שרשרת של בלוטות בית השחי. הנזק שלהן ממלא תפקיד חשוב בתכנון משטר הטיפול בפתולוגיה של בלוטת החלב. המחקר מתאים גם למלנומה או קרצינומה של תאי קשקש בגפה העליונה, וללימפוגרנולומטוזיס.
- ביופסיה של בלוטות הלימפה במפשעה מבוצעת כאשר המטופל שוכב על ספה, הרגל (ימנית או שמאלית, בהתאם לצד הנגע) מוזזת הצידה. בדיקה זו נקבעת לרוב כאשר יש חשד לתהליכים סרטניים (סרטן אשכים, איברי מין חיצוניים, צוואר הרחם, הערמונית, שלפוחית השתן, פי הטבעת), או אם לא ניתן לקבוע את הגורם ללימפדנופתיה באמצעים אחרים (לדוגמה, עם לימפוגרנולומטוזיס או זיהום HIV).
- ביופסיה של בלוטת הלימפה העל-בריחי תמיד נגרמת עקב חשד לפתולוגיות חמורות למדי: במקרים רבים מדובר בגידולים - גרורות של סרטן או לימפומה הממוקמות בבית החזה או בחלל הבטן. בלוטת הלימפה העל-בריחי בצד ימין יכולה להתבטא בתהליכים סרטניים של המדיאסטינום, הוושט והריאות. לימפה מהאיברים התוך-ביתיים וחלל הבטן מתקרבת לבלוטת הלימפה בצד שמאל. מחלות דלקתיות יכולות גם הן לגרום ללימפדנופתיה העל-בריחי, אך זה קורה הרבה פחות.
- ביופסיה של בלוטת הלימפה המדיאסטינלית מבוצעת באזור ההקרנה של השליש העליון של חלק הקנה התוך-בית-חזה, מהקצה העליון של עורק התת-בריחי או קודקוד הריאה ועד לצומת הגבול העליון של הווריד הברכיוצפלי השמאלי וקו הקנה האמצעי. האינדיקציות הנפוצות ביותר לביופסיה של בלוטות הלימפה המדיאסטינליות הן: גידולים לימפופרוליפרטיביים, שחפת וסרקואידוזיס.
- ביופסיה של בלוטת לימפה בריאה היא הליך נפוץ לסרטן, שחפת וסרקואידוזיס. לימפדנופתיה היא לעתים קרובות הסימן היחיד לפתולוגיה, מכיוון שמחלות ריאה רבות הן אסימפטומטיות. בכל מקרה, לפני קביעת אבחנה סופית, על הרופא לבצע ביופסיה ולקבל מידע היסטולוגי.
- ביופסיה של בלוטות הלימפה בבטן נקבעת אם יש חשד לתהליכים סרטניים במערכת העיכול, באיברי הרבייה הנשיים והגבריים ובמערכת השתן. בלוטות לימפה מוגדלות של חלל הבטן נצפות לעיתים קרובות עם הפטוספלנומגליה. ביופסיה נעשית הן לאבחון ראשוני והן לאבחון דיפרנציאלי. מספר רב של בלוטות לימפה של חלל הבטן ממוקמות הקודקוד לאורך הצפק, לאורך כלי הדם, במזנטריום ולאורך המעי, ליד האומנטום. הן עשויות להתרחב אם הקיבה, הכבד, המעיים, הלבלב, הרחם, הנספחים, בלוטת הערמונית ושלפוחית השתן מושפעים.
- ביופסיה של בלוטות הלימפה התת-לסתיות עשויה להיקבע עבור פתולוגיות של השיניים, החניכיים, הלחיים, הגרון והלוע, אם לא ניתן למצוא את הגורם ללימפדנופתיה, וכן אם יש חשד לגרורות של תהליך סרטני או לימפומה.
- ביופסיה לסרטן בלוטות הלימפה מבוצעת בהיעדר גרורות לאיברים ובלוטות לימפה מרוחקות. אחרת, ההליך נחשב חסר משמעות עבור המטופל. אם אין גרורות מרוחקות, אז מתחילים, קודם כל, לבדוק את הראשונה בשרשרת, בלוטת הלימפה "הזקיף".
- ביופסיה של בלוטת הלימפה הרטרוצ'ריטונלית מתאימה לתהליכים ממאירים של מערכת הרבייה הגברית והנקבית. כ-30% מהחולים שכבר נמצאים בשלב הראשון של הסרטן סובלים מגרורות מיקרוסקופיות בבלוטות הלימפה, שלא ניתן לקבוע באמצעות טומוגרפיה ממוחשבת או סמנים. הביופסיה מבוצעת בדרך כלל בצד בו היה ממוקם הגידול הראשוני. ההליך מבוצע בדרך כלל כחלק מניתוח כריתת לימפה רטרוצ'ריטונלית.
- ביופסיה של בלוטות הלימפה התוך-בית החזה היא בדיקה חובה אם יש חשד לסרטן ריאות, ושט, בלוטת התימוס, סרטן השד, לימפומה ולימפוגנולומטוזיס. גרורות מחלל הבטן, האגן, החלל הרטרופריטונל (כליות, בלוטות יותרת הכליה) בשלבים מתקדמים עלולות להתפשט גם לבלוטות המדיאסטינום.
- ביופסיה של בלוטות לימפה פאראטרכיאליות מבוצעת לעיתים קרובות בחולים עם נגעים ריאתיים אונקולוגיים. בלוטות לימפה פאראטרכיאליות ממוקמות בין בלוטות המדיאסטינום העליונות והטרכאוברונכיאליות. במקרה של תהליך גידול ראשוני באותו צד, הן מסווגות כצד אחד, ובהיעדר גידול ראשוני, כצד הנגדי.
נוזל לימפטי זורם דרך כלי הדם המתאימים. אם תאי סרטן חודרים אליו, הם מגיעים, קודם כל, לבלוטת הלימפה הראשונה של השרשרת. הבלוטה הראשונה הזו נקראת בלוטת זקיף או בלוטת זקיף. אם לא נמצאים תאי סרטן בבלוטת הזקיף, אז הבלוטות הבאות אמורות, תיאורטית, להיות בריאות.
סוגי ביופסיות
ישנם מספר סוגים של ביופסיה של בלוטות הלימפה, בהתאם לטכניקת שאיבת החומר הביולוגי. סוגים מסוימים של הליכים מבוצעים בשלבים: ראשית, מתבצעת ניקור במחט, ולאחר מכן מתבצעת התערבות פתוחה אם הניקור אינו מספיק לאבחון. ביופסיה פתוחה נדרשת אם תוצאת הציטולוגיה אינה ודאית, מוטלת בספק או משוערת.
- ביופסיה פתוחה של בלוטת לימפה היא האפשרות המורכבת והפולשנית ביותר לאבחון כזה. במהלך ההליך משתמשים באסכימה, ובוחרים את כל הבלוטת לבדיקה, ולא רק חלק ממנה. התערבות כזו היא לעתים קרובות הנכונה היחידה אם יש חשד לתהליכים ממאירים.
- ביופסיה של בלוטת הלימפה היא הליך עדין יחסית וללא כאבים שאינו גורם אי נוחות מיוחדת למטופלים. במהלך האבחון משתמשים במנדרין, הפועל כסטיילט. המנדרין משמש לחיתוך ולכידת הכמות הנדרשת של חומר ביולוגי. ביופסיה של ניקוב כרוכה בשימוש בהרדמה מקומית ואינה דורשת אשפוז של המטופל.
- ביופסיה של בלוטת הלימפה הכרתית היא מונח המשמש לעתים קרובות להתייחס לביופסיה פתוחה, המבוצעת בהרדמה כללית, שבה הבלוטת הפגועה מוסרת דרך חתך.
- ביופסיה של טרפין של בלוטת לימפה כרוכה בשימוש במחט גדולה מיוחדת עם חריצים המאפשרים הסרת חלקיק רקמה בגודל הנדרש.
- ביופסיה במחט עדינה של בלוטת לימפה נקראת שאיבה: היא כרוכה בשימוש במכשיר מחט דק וחלול. בדרך כלל, הבלוטת מוחשת ומנוקבת: אם זה לא אפשרי, משתמשים בבקרת אולטרסאונד. ככלל, ביופסיה במחט עדינה נקבעת כאשר יש צורך לבדוק את בלוטות הלימפה התת-לסתיות או הסופר-בריחיות, כאשר מתגלות גרורות של מבנים לימפואידיים.
ביופסיה של בלוטות לימפה מונחית אולטרסאונד
כיום, מומחים רואים בטכניקה המקובלת ביותר לביופסיה של בלוטות הלימפה הליך ניקוב ממוקד, או מה שנקרא "ביופסיה תחת בקרת אולטרסאונד חזותית".
זהו תהליך של לקיחת דגימה של חומר ביולוגי, המבוצע תחת פיקוח אולטרסאונד: כתוצאה מכך, החדרת מחט הניקוב מתבצעת בצורה מדויקת ובטוחה יותר. זה חשוב ביותר עבור הרופא, שכן לעתים קרובות בלוטת הלימפה החשודה ממוקמת ברקמות עמוקות ליד איברים חיוניים, או קטנה בגודלה, מה שמסבך משמעותית את ההליך.
ניטור אולטרסאונד מסייע להחדיר את המכשיר בדיוק למקום הנדרש, ללא סיכון של פגיעה ברקמות ואיברים סמוכים. כתוצאה מכך, הסיכון לסיבוכים ממוזער.
הרופא קובע את השיטה המדויקת שבאמצעותה מוצג האזור הנדרש. יתרון נוסף של הטכניקה הוא לא רק בטיחותה, אלא גם עלותה הנמוכה: אין צורך בציוד אולטרה-מודרני ויקר.
ביופסיה באמצעות אולטרסאונד מומלצת במיוחד אם יש צורך לבחון לא רק את המבנה הפגוע, אלא גם לברר את הייחודיות של זרימת הדם בקרבתו. גישה זו תמנע פגיעה בכלי הדם ותמנע דליפת דם לרקמה.
ההליך משתמש במחטים מיוחדות עם חיישני קצה. מכשיר פשוט זה מסייע לנטר בבירור את מיקום המחט ואת התקדמותה.
תקופת ההחלמה לאחר התערבות כזו מהירה ונוחה יותר עבור המטופל. [ 2 ]
התוויות נגד
לפני הפניה של מטופל לביופסיה של בלוטות הלימפה, הרופא יקבע מספר מחקרים ובדיקות הנחוצים לשלילת התוויות נגד להליך זה. אבחון ראשוני בסיסי הוא בדיקת דם כללית והערכת איכות הקרישה. ביופסיה אינה מבוצעת אם יש נטייה לדימום - למשל, בחולים הסובלים מהמופיליה, מכיוון שההתערבות עלולה לפגוע בכלי הדם.
ביופסיה של בלוטות הלימפה אינה מומלצת במקרה של תהליכים מוגלתיים באזור הניקוב. לא מומלץ לבצע את ההליך על נשים הרות או מניקות, כמו גם במהלך דימום וסת.
באופן כללי, מומחים מדגישים את רשימת התוויות נגד הבאות:
- הפרעות במערכת קרישת הדם (הפרעות מולדות, נרכשות או זמניות - כלומר, הקשורות לנטילת תרופות מתאימות המדללות את הדם);
- רמת טסיות דם מתחת ל-60 אלף לכל מיקרוליטר;
- רמת המוגלובין נמוכה מ-90 גרם/ליטר;
- INR גדול מ-1.5;
- זמן פרותרומבין עולה על הנורמה ב-5 שניות;
- תהליכים זיהומיים ודלקתיים באזור הביופסיה;
- דימום וסת אצל נשים ביום ההליך;
- פתולוגיות כרוניות לא מפוצות;
- טיפול בתרופות נוגדות דלקת שאינן סטרואידיות במהלך השבוע האחרון.
ביצועים רגילים
בדיקה מיקרוסקופית של ביופסיה של בלוטות הלימפה של המטופל נחשבת לחשובה ביותר בהיבט האבחוני של פתולוגיות אונקולוגיות ומסייעת בהערכת איכות הטיפול התרופתי.
היסטולוגיה של בלוטות הלימפה היא הליך כירורגי קל שבו מוסרת פיסת רקמה קטנה לבדיקה נוספת. בעזרת ביופסיה של בלוטת הלימפה, מומחים יכולים ללמוד את מאפייני המבנה שלה, לזהות סטיות כואבות ולהבחין בסימנים של תגובה דלקתית.
בלוטת הלימפה היא החוליה הבסיסית של מערכת ההגנה של הגוף, שהיא אלמנט מקשר בין כלי הלימפה. בלוטות הלימפה מסייעות להילחם בפלישה זיהומית על ידי ייצור לויקוציטים - תאי דם ספציפיים. הבלוטה לוכדת זיהומים מיקרוביאליים וויראליים, תאים ממאירים.
ביופסיה של בלוטות הלימפה מסייעת בזיהוי נוכחות של תאים אטיפיים, בקביעת הספציפיים של תהליך דלקתי זיהומי, גידולים שפירים ופתולוגיות מוגלתיות. ביופסיה מבוצעת לרוב באזורים המפשעה, השחי, הלסת התחתונה והאחורית.
ביופסיה נקבעת לחולים הזקוקים לקבוע את סוג תהליך הגידול, במיוחד אם יש חשד לפתולוגיה ממאירה. לעיתים קרובות נקבעים אמצעי אבחון לקביעת מחלות זיהומיות.
תוצאות ביופסיה של בלוטות הלימפה
לאחר בדיקת הביופסיה (חומר המתקבל מביופסיה של בלוטת הלימפה) וגילוי חלקיקי פתולוגיה, מומחים מתחילים לספור את המבנים התאיים וליצור לימפדנוגרמה. לשם כך, הם משתמשים בשיטת טבילה של תצפית מיקרוסקופית, המאפשרת להבדיל בין לפחות חצי אלף תאים ולחשב את אחוז נוכחותם.
נתוני הדמיה של בלוטות הלימפה נחוצים ובעלי ערך רב לאבחון צורות לא ספציפיות של לימפדניטיס.
תוצאות לימפדנוגרפיה תקינות:
תוכן סוגי התאים המתאימים |
מחוון אחוזים |
לימפובלסטים |
מ-0.1 עד 0.9 |
פרולימפוציטים |
מ-5.3 עד 16.4 |
לימפוציטים |
מ-67.8 עד 90 |
תאים רשתיים |
מ-0 עד 2.6 |
פלסמוציטים |
מ-0 עד 5.3 |
מונוציטים |
מ-0.2 עד 5.8 |
תאי מאסט |
מ-0 עד 0.5 |
גרנולוציטים נויטרופילים |
מ-0 עד 0.5 |
גרנולוציטים אאוזינופיליים |
מ-0 עד 0.3 |
גרנולוציטים בזופיליים |
מ-0 עד 0.2 |
החומר הביולוגי שנלקח במהלך ביופסיה של בלוטות הלימפה מכיל בעיקר לימפוציטים בוגרים עם פרולימפוציטים. מספרם הכולל יכול להיות בין 95 ל-98% מכלל המבנים התאיים.
לימפדניטיס ריאקטיבית מתבטאת בעלייה במספר התאים הרשתיים, גילוי מקרופאגים ואימונובלסטים.
בלימפדניטיס חריפה, נצפית עלייה במספר המקרופאגים והנויטרופילים.
סיבוכים לאחר ההליך
בדרך כלל, ביופסיה של בלוטות הלימפה מבוצעת ללא סיבוכים. רק במקרים מסוימים מתפתחים סיבוכים:
- דימום עקב פגיעה מקרית בכלי הדם במהלך ביופסיה;
- הפרשות לימפה מהפצע;
- נימול, רגישות לקויה באזור בו מתבצעת ההתערבות;
- זיהום הקשור לחדירת גורם זיהומי, בפרט במהלך הליך;
- הפרעות טרופיות הקשורות לפגיעות מכניות במבני עצב.
חלק מהמטופלים עלולים לחוות פגיעה בתודעה, סחרחורת וחולשה. המצב אמור להתייצב תוך 1-2 ימים.
תסמינים מסוכנים הדורשים טיפול רפואי מיידי:
- עלייה בטמפרטורה, חום;
- הופעת כאב חמור, פועם ומתגבר באזור הביופסיה של בלוטת הלימפה;
- הפרשת דם או מוגלה מהפצע;
- אדמומיות, נפיחות באתר הביופסיה.
השלכות לאחר ההליך
ביופסיה של בלוטות הלימפה אינה מבוצעת אם לחולה יש התוויות נגד. אחרת, עלולות להתפתח תופעות לוואי. לדוגמה, אם אדם סובל מהפרעות במערכת קרישת הדם, אפילו ביופסיה רגילה של ניקוב עלולה להסתיים בדימום.
כדי למנוע בעיות לאחר הפרוצדורה, יש לבצע ביופסיה של בלוטות הלימפה על ידי מומחה, תוך עמידה בכל התנאים הנדרשים וכללי האספטי והחיטוי.
במקרים מסוימים, עלולות להתעורר הבעיות הבאות:
- הַדבָּקָה;
- דימום מהפצע;
- נזק עצבי.
עם זאת, אחוז ההשלכות השליליות קטן יחסית. אך המידע המתקבל במהלך הביופסיה הוא בעל ערך רב לרופא, ומאפשר לו לבצע אבחנה נכונה ולקבוע את הטיפול היעיל המתאים.
טיפול לאחר ההליך
בדרך כלל, הליך ביופסיה של בלוטות הלימפה אינו מסובך ונסבל היטב על ידי המטופלים. לאחר הסרת החומר הביולוגי באמצעות שאיבה או ניקוב, נותר רק אזור הניקוב על העור, המטופל בתמיסה אנטיספטית ואטום בפלסטר. אם בוצעה ביופסיה פתוחה, הפצע נתפר ונחבש. התפרים מוסרים תוך שבוע.
אין להרטיב את הפצע לאחר ביופסיה של בלוטות הלימפה. יש צורך לטפל בו בתמיסות חיטוי כדי למנוע זיהום. אם טמפרטורת הגוף עולה לפתע, אתר ההתערבות מתנפח, מדמם או מפריע בכל דרך אחרת, יש לפנות בדחיפות לרופא.
הופעת כאב קל לטווח קצר לאחר ההליך מקובלת.
מה אסור לעשות לאחר ביופסיה של בלוטות הלימפה:
- להתקלח;
- לשחות בבריכות ובמקווי מים פתוחים;
- לבקר בבית מרחץ או סאונה;
- להתאמן בפעילות גופנית נמרצת.
הגבלות כאלה בתוקף למשך כשבועיים לאחר ההליך, בהתאם לסוג והיקפה של התערבות כגון ביופסיה של בלוטות הלימפה.

