המומחה הרפואי של המאמר
פרסומים חדשים
מורסה כרונית
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
מורסה קרה היא סוג של מורסה המאופיינת בהיעדר סימנים ברורים של דלקת וזיהום. בניגוד למורסה חמה, המלווה בדרך כלל בסימני דלקת כגון אדמומיות, נפיחות, כאב ועלייה בטמפרטורת העור, מורסה קרה עשויה שלא להופיע עם סימנים אלה.
בדרך כלל מדובר בהצטברות מוגבלת של מוגלה בתוך רקמה או איבר שאינה מלווה בתגובה דלקתית חריפה. ייתכן שהיא קשורה לתהליך איטי וכרוני שבו הזיהום מתפתח באיטיות וללא סימנים ניכרים של דלקת.
מורסות כרוניות יכולות להופיע בחלקים שונים של הגוף, כולל איברים פנימיים (למשל כבד, ריאות) או רקמות רכות. הן עשויות להתגלות במקרה במהלך בדיקה או עקב תסמינים הקשורים לדחיסה של רקמות או איברים מסביב.
טיפול באבצס כרוני כרוך בדרך כלל בניקוז המוגלה ובמתן אנטיביוטיקה לטיפול בזיהום, אם קיים. גישת הטיפול המדויקת תלויה במיקום ובאופי המוצס, כמו גם במצבו הכללי של המטופל.
גורם ל של המורסה הכרונית
הסיבות להתפתחות מורסה כרונית יכולות להשתנות, והן תלויות במצב הספציפי ובמיקום המורסה. הנה כמה מהגורמים הנפוצים שיכולים להוביל למורסה כרונית:
- זיהום: הגורם העיקרי למורסות הוא זיהום על ידי חיידקים, וירוסים או פטריות. זיהום יכול להתרחש עקב פצעים, פציעות, הליכים כירורגיים, מערכת חיסונית מוחלשת או גורמים אחרים.
- מחלות איברים: מורסות כרוניות יכולות להופיע באיברים כגון כבד (מורסות כבד), ריאות (מורסות ריאה), כליות ואחרים כתוצאה ממחלות או זיהומים שונים.
- סיבוכים לאחר ניתוח: לאחר הליכים כירורגיים, עלול להתרחש זיהום, המוביל להתפתחות מורסה. זה יכול לקרות עקב היגיינה לקויה, כלי ניתוח מזוהמים או גורמים אחרים.
- זיהומים מוגלתיים: חלק מהזיהומים המוגלתיים, כגון דלקת פרקים מוגלתית (דלקת במפרקים), יכולים להתקדם ולהפוך לכרוניים אם לא מטופלים כראוי.
- מערכת חיסונית מוחלשת: אנשים עם מערכת חיסונית מוחלשת, כמו אלו עקב מצבי כשל חיסוני או מחלות כרוניות, נוטים יותר לפתח מורסות כרוניות.
- גופים זרים: לעיתים גופים זרים, כגון חתיכות עץ או מתכת, יכולים להישאר בגוף לאחר פציעה או ניתוח, מה שעלול לגרום למורסה כרונית.
תסמינים של המורסה הכרונית
התסמינים של מורסה כרונית יכולים להשתנות בהתאם למיקומה, גודלה ומשכה. מורסה כרונית לרוב סובלת מתסמינים פחות בולטים בהשוואה למורסה חריפה, אך עדיין יכולה לגרום לאי נוחות ובעיות. להלן מספר תסמינים אפשריים של מורסה כרונית:
- כאב מקומי: הכאב עשוי להיות מקומי לאזור המורסה ועשוי להיות גרוע יותר בעת נגיעה או תנועה.
- נפיחות ונפיחות: נפיחות ונפיחות עלולות להופיע סביב אתר המורסה, במיוחד אם המורסה קרובה לפני העור.
- שינויים בעור: העור מעל המורסה עשוי להיות אדום, חם וכואב.
- הפרשת מוגלה: במקרים מסוימים, מורסה עלולה לגרום להפרשת מוגלה דרך חור בעור או בקרום הרירי.
- חום: מורסות כרוניות עלולות לגרום לעלייה בטמפרטורת הגוף (חום), אם כי בדרך כלל היא נמוכה יותר מאשר במורסות חריפות.
- חולשה כללית: חולים עם מורסות כרוניות עלולים לחוש חולשה כללית, חולשה ועייפות.
- תסמינים הקשורים לאיברים: אם מורסה נמצאת בתוך הגוף, היא עלולה לגרום לתסמינים הקשורים לאיבר בו היא נמצאת. לדוגמה, מורסה בריאה עלולה לגרום לשיעול, קשיי נשימה וכאבים בחזה.
- תסמיני זיהום: בהתאם לזיהום שגרם למורסה, ייתכנו גם תסמינים של זיהום כגון חום, חולשה כללית, כאב ראש ואחרים.
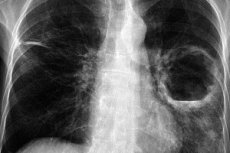
מורסה כרונית של הריאות
זהו מצב בו יש הצטברות מוגלה בריאה למשך תקופה ארוכה (בדרך כלל שבועות, חודשים או אפילו שנים). תהליך זה מאופיין בדלקת כרונית וביצירת מערות (חללים) בריאות מלאות מוגלה.
תסמינים של מורסה כרונית של הריאות יכולים להשתנות, אך לעיתים קרובות כוללים את הדברים הבאים:
- שיעול: שיעול מתמשך יכול להיות אחד התסמינים הנפוצים ביותר.
- חללים בודדים או מרובים: חלל אחד או יותר מלאים בחומר מוגלתי עלולים להיווצר בריאה.
- ליחה מוגלתית: המטופל עלול לייצר ליחה המכילה מוגלה.
- כאב או אי נוחות בחזה: יש כאב או אי נוחות בחזה, במיוחד בצד אחד, באזור המורסה.
- חום: ייתכן עלייה בטמפרטורת הגוף (חום) כתוצאה מזיהום.
- חולשה כללית: המטופל עלול לחוש חולשה כללית, עייפות ואובדן תיאבון.
- קשיי נשימה: במקרים מסוימים, מורסה עלולה לגרום לקשיי נשימה וקוצר נשימה.
אבחון מורסה ריאתית כרונית כרוך בשיטות בדיקה שונות כגון צילומי רנטגן של בית החזה, טומוגרפיה ממוחשבת (CT), ברונכוסקופיה ובדיקת כיח. שיטות אלו מסייעות בהדמיית המורסה, בקביעת מיקומה וגודלה, וקביעת סיבת המורסה.
הטיפול במורסה ריאתית כרונית כולל טיפול אנטיביוטי לטיפול בזיהום, וכן ניקוז המורסה במידת הצורך. משך הטיפול ואופיו עשויים להיות תלויים במאפיינים הספציפיים של המורסה ובמצבו של המטופל. חשוב לפנות לרופא לצורך אבחון מדויק ולקבלת הטיפול הטוב ביותר.
מורסה כרונית בכבד
זהו מצב דלקתי וממושך של הכבד, המאופיין בנוכחות מורסות (הצטברויות מוגבלות של מוגלה) ברקמת הכבד. זהו מצב חמור הדורש התערבות וטיפול רפואיים. מורסה כרונית בכבד יכולה להתרחש כתוצאה ממורסה חריפה בכבד שלא טופלה במלואה והמשיכה להתפתח.
תסמינים של מורסה כרונית בכבד יכולים להשתנות, והם עשויים לכלול:
- כאב ברבע הימני העליון של הבטן.
- חום (עלייה בטמפרטורת הגוף).
- חולשה כללית ועייפות.
- אובדן תיאבון וירידה במשקל.
- בחילות והקאות.
- צהבת (הצהבה של העור והלובן הקדמי).
- תחושת לחץ או נפיחות בבטן.
טיפול במורסה כרונית בכבד כולל בדרך כלל את ההתערבויות הבאות:
- ניקוז מורסה: זהו שלב חשוב בטיפול שבו הרופא משתמש בהליכים כגון אולטרסאונד, טומוגרפיה ממוחשבת (CT) או הנחיית רנטגן כדי לאתר ולנקז את המורסה. זה עשוי לכלול החדרת צינור ניקוז או ניתוח.
- אנטיביוטיקה: חולים עשויים לקבל מרשם לאנטיביוטיקה לטיפול בזיהום ולמניעת התפשטותו.
- טיפול במחלה הבסיסית: אם מורסה כרונית בכבד נגרמת על ידי מחלות אחרות כגון כיס מרה או פתולוגיות כבד אחרות, ייתכן שיהיה צורך גם בטיפול במחלה הבסיסית.
- שמירה על מצב כללי: מטופלים עשויים להזדקק לטיפול סימפטומטי כדי להקל על כאב, חום ותסמינים אחרים.
הטיפול במורסה כרונית בכבד צריך להיות בפיקוח רופא מנוסה, ותוכנית הטיפול תהיה תלויה בנסיבות ובמצב הספציפיים של המטופל.
מורסה כרונית במוח.
זוהי מחלה דלקתית ארוכת טווח המאופיינת בהיווצרות מוקד מוגלתי (מורסה) ברקמת המוח. זהו מצב חמור הדורש התערבות וטיפול רפואיים.
מורסה כרונית במוח יכולה לנבוע ממגוון סיבות, ביניהן:
- מעבר של מורסה מוחית חריפה: לפעמים מורסה מוחית חריפה יכולה להפוך לצורה כרונית אם היא לא נרפאת לחלוטין או מטופלת כראוי.
- זיהום כירורגי: לאחר התערבויות נוירוכירורגיות (למשל, לאחר הסרת גידול במוח), זיהום יכול להתרחש ולהוביל למורסה כרונית.
- דלקת ריאות וזיהומים חיידקיים: זיהומים חיידקיים כמו דלקת ריאות של הריאות יכולים לפעמים להתפשט בדם ולהגיע למוח, ולגרום למורסה.
- סיבוכים של מחלות אחרות: מחלות מסוימות כגון סינוסיטיס, דלקת אוזניים תיכונה, דלקות שיניים וכו', עלולות להוביל להתפשטות הזיהום למוח.
תסמינים של מורסה כרונית במוח עשויים לכלול כאבי ראש, התקפים, שינויים במצב הנפשי, פגיעה בקואורדינציה מוטורית, דיבור ותסמינים נוירולוגיים אחרים. אבחון וטיפול במצב זה דורשים טיפול רפואי מיוחד, כולל טומוגרפיה ממוחשבת (CT) או דימות תהודה מגנטית (MRI) כדי להמחיש את המורסה, כמו גם בדיקות מעבדה ונוירוכירורגיה לטיפול.
טיפול במורסה כרונית במוח כרוך בדרך כלל בניקוז כירורגי של המורסה, אנטיביוטיקה ואמצעים אחרים לשליטה בזיהום ולמזער נזק לרקמת המוח.
מורסה פאראטונסילרית כרונית.
זהו מצב בו נוצרת הצטברות מוגלה ליד אחד משקדי הפלאטין (tonsil) או האזור הפרטונסילרי בגרון. מצב זה הוא כרוני, כלומר הוא מתפתח באיטיות ויכול להימשך זמן רב.
תסמינים של מורסה פאראטונסילרית כרונית עשויים לכלול:
- כאב גרון: מטופלים מתלוננים לעיתים קרובות על כאב בצד אחד של הגרון, במיוחד בעת בליעה.
- תחושת גוף זר: תחושה כאילו משהו תקוע בגרון או אי נוחות בגרון.
- קושי בבליעה: קושי בבליעה, במיוחד נוזלים או מזונות מוצקים.
- טעם מתכתי בפה: חלק מהמטופלים עשויים לחוות טעם מתכתי בפה.
- הפרשת רוק מוגברת: הגדלת כמות הרוק.
- לימפדנופתיה: ייתכנו הגדלות של בלוטות הלימפה באזור הצוואר.
מורסה פאראטונסילרית כרונית יכולה להיגרם ממגוון גורמים, כולל זיהומים חיידקיים, מחלת שקדים כרונית, מערכת חיסונית מוחלשת ואחרים.
אבחון של מורסה פאראטונסילרית כרונית עשוי לכלול בדיקה קלינית על ידי רופא, גרונותקופיה, טומוגרפיה ממוחשבת (CT) ובדיקות נוספות לקביעת נוכחותה ומאפייניה.
הטיפול כולל טיפול אנטיביוטי לשליטה בזיהום וניקוז המורסה במידת הצורך. במקרים מסוימים, ייתכן שיידרש ניתוח להסרת הצטברות המוגלה. הטיפול צריך להיעשות תחת פיקוחו של רופא, ומשך הטיפול עשוי להשתנות בהתאם לחומרת המצב.
מורסה כרונית של רקמות רכות.
זהו מצב בו נוצרת הצטברות מוגלה ברקמות הרכות של הגוף (עור, רקמה תת עורית וכו'), אשר ממשיכה להתקיים לאורך זמן. מצב זה מאופיין בהתפתחות איטית וארוכה של המורסה, לעיתים קרובות על רקע דלקת כרונית.
תסמינים של מורסה כרונית של רקמות רכות עשויים לכלול:
- כאב: הכאב יכול להיות מקומי באזור המורסה ויכול להיות קבוע או לסירוגין.
- נפיחות ונפיחות: ניתן לראות נפיחות ונפיחות באזור המורסה.
- טמפרטורת עור מוגברת: העור מעל המורסה עשוי להיות חם ואדום.
- הפרשה מוגלתית: המורסה עשויה לפלוט תוכן מוגלתי באופן רציף או לסירוגין דרך חור בעור.
- חום: אם קיים זיהום מורסה, ייתכן שלמטופל יש חום גוף גבוה (חום).
- חולשה כללית: מטופלים עלולים לחוש חולשה כללית, עייפות ואובדן תיאבון.
מורסה כרונית של רקמות רכות יכולה להיגרם ממגוון גורמים, כולל זיהומים חיידקיים, טראומה, גופים זרים, הליכים כירורגיים או מצבים אחרים שיכולים להוביל להיווצרות מורסה.
אבחון מורסה כרונית של רקמות רכות כרוך בבדיקה קלינית על ידי רופא, לעיתים סריקת אולטרסאונד או CT כדי לקבוע את גודל המורסה ומאפייניה.
הטיפול כולל טיפול אנטיביוטי לטיפול בזיהום, וניקוז המורסה במידת הצורך. ניקוז יכול להתבצע בניתוח או באמצעות צינורות ניקוז. משך הטיפול ואופי ההתערבויות הרפואיות תלויים במאפיינים הספציפיים של המורסה ובמצב המטופל.
מורסה פריאפיקלית כרונית
זהו סיבוך זיהומי של השן המתפתח כתוצאה מזיהום כרוני סביב אזור הקצה הקודם של שורש השן (קצה השורש). מורסה מסוג זה בדרך כלל אינה גורמת לכאב חריף וחמור, כפי שקורה במורסה פריאפיקלית חריפה, אלא נשארת בתוך או בסמוך לקודקוד שורש השן.
הגורמים למורסה פריאפיקלית כרונית עשויים לכלול את הגורמים הבאים:
- טיפול לא נכון במורסה חריפה: אם מורסה פריאפיקלית חריפה אינה מטופלת כראוי, הזיהום יכול להתקדם לצורה כרונית.
- ביקורים לא סדירים אצל רופא השיניים: חוסר ביקורים קבועים אצל רופא השיניים עלול להוביל לבריאות שיניים לקויה ולזיהומים פריאפיקליים.
- עששת: אי טיפול בזמן בעששת עלול לתרום להתפתחות זיהום בתוך השן.
- טראומה בשן: פציעות, כגון מכות או שברים, עלולות לגרום להתפתחות זיהום בשורש השן.
טיפול באבצס פריאפיקלי כרוני כרוך בדרך כלל בשלבים הבאים:
- ניקוז: רופא השיניים עשוי לנקז את המורסה כדי להסיר מוגלה וזיהום מהרקמה שמסביב.
- הסרת מקור הזיהום: אם לא ניתן להציל את השן, רופא השיניים עשוי להחליט לעקור אותה.
- טיפול שורש: אם ניתן להציל את השן, רופא השיניים יבצע טיפול שורש (טיפול אנדודונטי) כדי להסיר זיהום מתוך שורש השן.
- אנטיביוטיקה: לעיתים ניתן לרשום אנטיביוטיקה כדי להילחם בזיהום.
מורסה פריאפיקלית כרונית צריכה להיות מטופלת על ידי רופא שיניים או אנדודונט. חשוב לפנות למומחה לצורך הערכה ותכנון טיפול, שכן מורסה שלא מטופלת עלולה להוביל לסיבוכים חמורים ואף לאובדן שיניים.
סיבוכים ותוצאות
אם מורסה כרונית אינה מטופלת או לא נפתרת לחלוטין, היא עלולה להוביל למגוון סיבוכים, כולל:
- התפשטות זיהום: פוסטולה יכולה להפיץ את הזיהום לרקמות ואיברים מסביב. זה יכול להוביל לסיבוכים זיהומיים ואף אלח דם, שהוא מצב חמור הדורש טיפול רפואי מיידי.
- היווצרות מורסה בסינוס: אם מורסה לא מטופלת, היא עלולה ליצור מורסה בסינוס, מה שאומר שהזיהום ממשיך להתקיים וליצור כיסים קטנים של מוגלה. זה יכול להוביל להישנות הזיהום ולסיבוכים.
- נזק לרקמות ואיברים מסביב: התפשטות המורסה או הלחץ שלה על רקמות ואיברים סמוכים עלולים לגרום נזק, כולל הרס רקמות ופגיעה בתפקוד. לדוגמה, מורסה ליד הקיבה או המעיים עלולה להוביל לניקוב (קרע) של איברים אלה.
- צלקות: לאחר שהמורסה נעלם, עלולה להישאר צלקת, אשר עלולה לגרום להגבלת תנועה או תפקוד של האזור הרלוונטי בגוף.
- התפשטות זיהום דרך כלי דם: במקרים נדירים, זיהום ממורסה יכול להתפשט דרך כלי דם ולנסוע לחלקים אחרים בגוף.
החמרה של מורסה כרונית יכולה להתרחש אם הזיהום במורסה גובר או מתרבה באופן פעיל. זה יכול לנבוע מגורמים שונים כגון ירידה בחסינות, נזק למערכת הניקוז של המורסה, שינוי בפלורת החיידקים או נסיבות אחרות.
תסמינים של החמרה של מורסה כרונית עשויים לכלול:
- כאב מוגבר באזור המורסה.
- דלקת ואדמומיות מוגברים של העור מעל המורסה.
- טמפרטורת גוף מוגברת.
- תחושת חולשה והידרדרות במצב הרוח הכללי.
- שינוי באופי ההפרשה מהמורסה (למשל, נפח מוגבר או שינוי בצבע).
אבחון של המורסה הכרונית
אבחון של מורסה כרונית כרוך בדרך כלל במספר שיטות מעבדה ואינסטרומנטליות המסייעות לקבוע את נוכחותה ומיקום המורסה, וכן להעריך את מאפייניה וסיבותיה. להלן כמה משיטות האבחון הבסיסיות:
- בדיקה קלינית: הרופא מבצע בדיקה גופנית של המטופל, בוחן את האזור בו יש חשד למורסה, ומעריך תסמינים של דלקת, נפיחות, אדמומיות וכאב.
- היסטוריה: הרופא שואל שאלות על ההיסטוריה הרפואית של המטופל, ושואל על כל פציעות, ניתוחים או אירועים אחרים שעשויים היו לעורר התפתחות מורסה.
- בדיקות דם קליניות: ספירת דם כללית ובדיקת כימיה של הדם עשויות לחשוף סימנים של דלקת, כגון ספירת תאי דם לבנים מוגברת וחלבון C-ריאקטיבי (CRP).
- אולטרסאונד (USG): ניתן להשתמש באולטרסאונד כדי לראות את האזור בו יש חשד למיקומו של המורסה. שיטה זו יכולה לקבוע את גודלה, צורתה ומבנהה.
- טומוגרפיה ממוחשבת (CT) או דימות תהודה מגנטית (MRI): שיטות חינוך אלו מאפשרות בדיקה מפורטת יותר של מבנה המורסה וקשרה לרקמות ואיברים מסביב.
- ניקור מורסה: במקרים מסוימים, ייתכן שיהיה צורך לבצע ניקור מורסה כדי לאסוף את התוכן המוגלתי לצורך ניתוח וזיהוי המיקרואורגניזמים הגורמים לזיהום.
- ביופסיה: במקרים נדירים, ניתן לבצע ביופסיה של המורסה כדי לנתח את הרקמה ביתר פירוט ולשלול התפתחות גידולים.
אבחון דיפרנציאלי
מורסות חריפות וכרוניות הן שני מצבים שונים המאופיינים במאפיינים, תסמינים, גורמים ואבחון שונים.
מורסה חריפה:
- מאפיינים: מורסה חריפה היא הצטברות חריפה ופתאומית של מוגלה ברקמות או באיברים בגוף. היא מתפתחת במהירות ולעתים קרובות מלווה בתסמינים בולטים של דלקת.
- תסמינים: מורסה חריפה מתבטאת בדרך כלל בכאב חמור באזור המורסה, אדמומיות, נפיחות וטמפרטורת עור מוגברת, חום מקומי או כללי, הפרשת מוגלה וסימני דלקת אחרים.
- גורמים: מורסות חריפות יכולות להתפתח כתוצאה מזיהום, טראומה, הליכים כירורגיים או גורמים אחרים המעוררים זיהום.
- אבחון: אבחון של מורסה חריפה כולל בדיקה קלינית, בדיקות דם וסריקת אולטרסאונד או CT להמחשת המורסה.
מורסה כרונית:
- מאפיינים: מורסה כרונית היא מורסה שקיימת בגוף זמן רב, בדרך כלל במשך שבועות, חודשים או אפילו שנים. ייתכן שיש לה תסמינים פחות בולטים בהשוואה למורסה חריפה.
- תסמינים: תסמינים של מורסה כרונית עשויים להיות פחות חמורים ועשויים לכלול כאב מקומי, נפיחות, נפיחות, הפרשות מוגלה, חולשה כללית וסימנים אחרים.
- גורמים: מורסות כרוניות עלולות להתפתח כתוצאה מטיפול לקוי במורסה חריפה, תהליכים זיהומיים כרוניים, גופים זרים או גורמים אחרים.
- אבחון: אבחון של מורסה כרונית כולל גם בדיקה קלינית, בדיקות מעבדה, אולטרסאונד או CT לאפיון המורסה.
שני סוגי המורסות דורשים התערבות וטיפול רפואיים, אך מורסה כרונית עשויה להיות פחות בולטת ועשויה לדרוש טכניקות אבחון נוספות לגילוי.
יַחַס של המורסה הכרונית
הטיפול במורסה כרונית תלוי במיקום שלה, גודלה, סיבת היווצרותה ומצבו של המטופל. מורסה כרונית היא הצטברות מוגלה זיהומית שאינה חולפת מעצמה ודורשת התערבות רפואית. להלן הנחיות כלליות לטיפול במורסה כרונית:
- ניקוז: אחד השלבים המרכזיים בטיפול באבצס הוא ניקוזו. ניתן לעשות זאת במגוון דרכים, כולל ניתוח, שאיבה (הוצאת התכולה באמצעות מחט ומזרק) או הנחת צינורות ניקוז.
- אנטיביוטיקה: לעיתים קרובות מורסות מלוות בזיהום חיידקי, ולכן ייתכן שיהיה צורך באנטיביוטיקה. הרופא שלך עשוי לרשום אנטיביוטיקה כדי להילחם בזיהום ולמנוע את התפשטותו.
- שיפור מערכת החיסון: חולים עם מורסות כרוניות עשויים להזדקק לשיפור מערכת החיסון שלהם כדי להילחם בזיהום. זה עשוי לכלול שמירה על תזונה טובה, נטילת ויטמינים ומינרלים וטיפול במחלות רקע אחרות או בבעיות בריאותיות.
- ניתוח: במקרים מסוימים, מורסה עשויה לדרוש הסרה כירורגית. זה עשוי להיות הכרחי אם המורסה גדולה מדי, נמצאת באזור מסוכן, או לא ניתן לנקז אותה ביעילות באמצעים אחרים.
- קביעת הגורם: חשוב לברר מה גרם להיווצרות המורסה על מנת למנוע את הישנותה. אם המורסה נגרמה על ידי מחלות או פתולוגיות אחרות כגון מורסה פאראנאלית חריפה או כרונית, קוליטיס כיבית, דלקת התוספתן וכו', יהיה צורך גם בטיפול במחלה הבסיסית.

