המומחה הרפואי של המאמר
פרסומים חדשים
אבחון דלקת מפרקים ניוונית: סקנטיגרפיה רדיואיזוטופית ותרמוגרפיה
סקירה אחרונה: 06.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
סינטיגרפיה רדיואיזוטופית של מפרקים מבוצעת באמצעות תרופות רדיואקטיביות אוסטאוטרופיות (פירופוספט, פוספון, מסומן ב -99 mTc). תרופות אלו מצטברות באופן פעיל באזורים של מטבוליזם פעיל של העצם והקולגן. הן מצטברות באופן אינטנסיבי במיוחד ברקמות מפרקים מודלקות, דבר המשתקף בצילומי מפרקים.
שיטת הסינטיגרפיה הרדיואיזוטופית משמשת לאבחון מוקדם של דלקת פרקים, גילוי שלבים תת-קליניים של נזק למפרקים, אבחנה מבדלת של נגעים דלקתיים וניווניים.
לאבחון מוקדם של שינויים פתולוגיים במפרקים, לאיתור דלקת ריאקטיבית, ניתן להשתמש בסקינטיגרפיה שלדית עם פירופוספט המסומן ב -99 mTc. היפר-פיקסינג עם פיזור מפושט של הרדיואיזוטופ נצפית בנוכחות סינוביטיס ריאקטיבית. באזורים היפווסקולריים של אפיפיזות העצם, סקנטיגרמות באזורים איסכמיים מראות ירידה בהצטברות הרדיו-פרמצבטיקה, ואילו באזורים עם אספקת דם מוגברת, התואמת לאזורים של שיפוץ עצם, הצטברותה מוגברת באופן אחיד. בהשוואת נתוני סקנטיגרפיה לתוצאות פלבוגרפיה תוך-גרמית ומדידת לחץ תוך-גרמי, צוין כי סטזיס ורידי ולחץ מוגבר בתעלה המדולרית משולבים עם ספיגה גבוהה באופן חריג של הרדיו-פרמצבטיקה. במקרה זה, מידת הספיגה שלה היא ביחס ישר לשלב התהליך הניוון-דיסטרופי. ניתוח פיזור הרדיונוקלידים בקוקסארתרוזיס גילה הצטברות מוגברת של התרכובת המסומנת באזורים עם עומס מוגבר, בעיקר בדפנות ציסטות ואוסטאופיטים, כמו גם באזורים של היווצרות עצם חדשה.
במובן הרחב, תרמוגרפיה היא רישום גרפי של שדה התרמי של עצמים, כלומר שדה הקרינה האינפרא אדום שלהם, המופק בשיטות שונות. תרמוגרמה היא תמונה דו-ממדית קבועה של שדה הטמפרטורה של חלק או כל גוף הנבדק.
תרמוגרפיה היא בדיקת אבחון עזר שיש לפרש אותה בקשר אחיד עם נתונים קליניים, מעבדתיים ואנמנסיים המתקבלים בהתאם לאלגוריתם האבחון. לדברי ל. ג. רוזנפלד ושותפיו (1988), היתרונות העיקריים של תרמוגרפיה הם:
- בטיחות מוחלטת. גוף האדם אינו חשוף לקרינה או נזק. מחקרים מרובים באותו נושא אפשריים.
- מהירות הבדיקה. בהתאם לסוג התרמוגרף, משך הבדיקה הוא בין דקה ל-4 דקות. ניתן לקצר משמעותית את הזמן הנדרש לאיזון טמפרטורת העור של המטופל עם האוויר הסביבתי (15 דקות) אם חדר התרמוגרפיה מצויד כראוי.
- דיוק גבוה. מפל הטמפרטורה המינימלי שנרשם בין שתי נקודות במרחק של מילימטר אחד הוא 0.1 מעלות צלזיוס. דיוק כזה מאפשר אבחון מקומי ראשוני של הנגע.
- אפשרות לבחור רצף של הליכי מחקר בטוחים לנשים בהריון וילדים.
- אפשרות להערכה בו זמנית של המצב התפקודי של מספר מערכות גוף (עם תרמוגרפיה סקירה כללית).
נקודה חשובה בביצוע מדויק של תרמוגרפיה היא הציוד הנכון של המרפאה, כמו גם הכנת המטופל לבדיקה. על המרפאה ליצור תנאים לייצוב השפעת גורמים סביבתיים על הציוד התרמודיאגנוסטי ועל המטופל. לשם כך, הדלתות והחלונות מכוסים בווילונות עבים המגנים מפני אור. מקורות אפשריים של קרינת אינפרא אדום (סוללות חימום מרכזיות) מוגנים. מומלץ לשמור על טמפרטורה של 22+1 מעלות צלזיוס בחדר הבדיקה, שכן בטמפרטורה גבוהה יותר יש ירידה בניגודיות של התרמוגרמות, ובטמפרטורה נמוכה יותר, המטופלים מפתחים התכווצות כלי דם, מה שמפחית באופן דרמטי את תוכן המידע של השיטה. הלחות היחסית במרפאה צריכה להיות בטווח של 40-70%. מהירות זרימת האוויר בחדר לא צריכה לעלות על 0.15-0.2 מטר/שנייה. חדר סגור המצויד במזגן עומד בדרישות אלה.
במקרה של מחלות מפרקים במקומות שונים, יש לפעול לפי הכללים הבאים להכנת המטופל לבדיקה תרמוגרפית:
א. גפיים עליונות:
- ידיים חייבות להיות נקיות, יש להסיר לק.
- במהלך היום שלפני הבדיקה, אין להשתמש בקרמים, אין ליטול פיזיותרפיה, מרחיבי כלי דם או גורמים להצרת כלי דם.
- במהלך הבדיקה, הידיים משוחררות מהבגדים ומונחות על מעמד שולחן.
ב. גפיים תחתונות:
- הרגליים משוחררות מכל תחבושות או קומפרסים ונחשפות כדי לאפשר לעור להסתגל לטמפרטורת החדר.
- אין ליטול תרופות או לעבור טיפולי פיזיותרפיה במהלך היום שלפני הבדיקה.
- בלילה שלפני כן, עליכם לעשות אמבטיה לכפות רגליים כדי להסיר שומן ואפידרמיס מקולף; להסיר לק.
- המטופל נבדק במצב שכיבה על הגב, או בתדירות נמוכה יותר במצב עמידה.
יש להקדים את המחקר לתקופת הסתגלות לטמפרטורה, שאצל מבוגרים היא 10-15 דקות. בשל העובדה שמדדי הטמפרטורה של גוף האדם משתנים במהלך היום כל 3-4 שעות עם תנודות של 0.2-0.4 מעלות צלזיוס, מומלץ לבצע מחקרים השוואתיים (דינמיים) בו זמנית. כמו כן, יש לקחת בחשבון שטמפרטורת הגוף המקסימלית אצל אנשים בריאים נצפית ב-15-16 שעות.
פירוש נכון של תרמוגרמות דורש ידע בפיזיולוגיה כללית, אנטומיה ותחומים מיוחדים ברפואה. בדרך כלל, לאדם בריא יש אזורי היפר- והיפותרמיה, הנגרמים ממספר סיבות. הופעת אזורי היפר-תרמיה יכולה להיגרם על ידי:
- חילוף חומרים מוגבר באיבר או רקמה נתון במהלך פרק זמן מסוים (לדוגמה, בלוטות החלב במהלך ההנקה),
- "אפקט חלל הפה" (אזורים של ארובות העין, הטבור, הקפל הבין-גלוטאלי, בית השחי, אזורי המפשעה, מרווחים בין-דיגיטליים, משטחים מדיאליים של הגפיים התחתונות המחוברים יחד או גפיים עליונות לחוצות בחוזקה לגוף).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
מאפיינים טופוגרפיים של תרמוגרמות רגילות
הגב ועמוד השדרה בתרמוגרמות מוצגים בתרמוטופוגרפיה הומוגנית עם היפרתרמיה קלה בחלק האמצעי של האזור המותני. לעיתים נצפית היפרתרמיה בינונית של החלל הבין-שכמות.
על גבי התרמוגרמה של הגב ניתן להבחין ב-4 אזורים קבועים של היפרתרמיה:
- בהשלכה של הזחלים הקוציים, החל מגובה עמוד השדרה האמצעי-חזי; רוחב האזור הראשון גדול במקצת באזורי בית החזה התחתון והמותני העליון בהשוואה למותני התחתון,
- בהשלכה של הקפל הבין-גלוטאלי,
- שני אזורים סימטריים בהשלכה של מפרקי העצה והאיסלים (לרוחב ומעט מעל הקפל הבין-גלוטאלי),
- בהשלכה של הכליות (אזורים סימטריים של היפרתרמיה בעוצמה לא אחידה).
תסמונת הרדיקולרית הלומבוסקרלית גורמת לירידה בטמפרטורת העור של הרגל באזור העצבוב של שורש זה ב-0.7-0.9 מעלות צלזיוס, יחד עם היפרתרמיה קלה בו זמנית של המקטע בגובה הענפים המחברים המתאימים של הגזע הסימפתטי. חסימת נובוקאין של השורש הפגוע מנרמלת את טמפרטורת פני השטח של הדרמטום המתאים של הגפה ומורידה את טמפרטורת המקטע באזור הלומבוסקרלי ב-0.2-0.3 מעלות צלזיוס. 10-12 דקות לאחר השלמת חסימת נובוקאין או טרימקאין של הצמתים הסימפתטיים המותניים, טמפרטורת העור של כף הרגל והרגל התחתונה של הצד המתאים עולה ב-0.7-0.9 מעלות צלזיוס, ונמשכת 2-3 דקות.
טמפרטורת העור הממוצעת באזור הגב ועמוד השדרה היא 33.5-34.2 מעלות צלזיוס.
גפיים עליונות
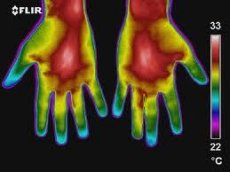
תמונות תרמוגרפיות של שתי הגפיים העליונות מאופיינות בסימטריה, אם כי על פי ג'.מ. פרולוב ושותפיו (1979), נצפית אסימטריה תרמית קלה של הגפיים העליונות, הנגרמת על ידי התפתחות דומיננטית של הגפה הימנית או השמאלית או מהבדל בלחץ הדם העורקי.
אזורי היפרתרמיה בתרמוגרמות של הגפיים העליונות נקבעים בדרך כלל באזור צרורות כלי הדם - המשטח הפנימי של הכתף, מפרק המרפק, האמה, אזור בית השחי. היפותרמיה יחסית אופיינית למשטח החיצוני של הכתף והאמה, האצבעות (בהשוואה לכפות הידיים). באזור האצבע הראשונה של כף היד, רווחים בין-דיגיטליים, לאורך הוורידים הגדולים בגב כף היד, נצפית היפרתרמיה בינונית. טמפרטורת העור הממוצעת באזור הגפיים העליונות (למעט האצבעות) היא 31.2-32.6 מעלות צלזיוס, אצבעות - 27.2-28.6 מעלות צלזיוס.
גפיים תחתונות
הדמיה תרמוגרפית של שתי הגפיים התחתונות היא גם סימטרית. בשליש העליון והאמצעי של השוקיים נקבעו אזורים של היפרתרמיה בולטת, בעוד שבאזור מפרק הברך, השליש התחתון של השוק וכף הרגל נצפו אזורים של היפותרמיה.
תרמוגרמות של המשטח הגבי של כף הרגל מראות תמונה הטרוגנית עם נטייה לירידה בהיפרתרמיה מלמעלה למטה - אזור היפותרמיה נקבע באזור האצבעות. על המשטח הפלנטרי של כף הרגל, עוצמת ההיפותרמיה בולטת יותר לאורך הקצה המדיאלי, במיוחד בהשלכה של קשת כף הרגל. אזורי היפותרמיה נרשמים לאורך הקצה הצידי ובאזור האצבעות.
בחלק האחורי של הירכיים, נקבע אזור של היפותרמיה בולטת בבליטה של הישבן ואזור של היפרתרמיה בשליש העליון של הירכיים, בגומה הפופליטלית ובשליש העליון של השוקיים. השוקיים מאופיינות בנטייה לירידה בעוצמת ההיפרתרמיה בכיוון הדיסטלי. אזור של היפותרמיה נקבע מעל גיד אכילס. הערך הממוצע של טמפרטורת העור בגפיים התחתונות (למעט בהונות הרגליים) הוא 32.1-32.4 מעלות צלזיוס, ובבהונות הרגליים הוא 23.3-23.9 מעלות צלזיוס.
ניתוח ועיבוד של תרמוגרמות מתבצעים בהתאם למאפיינים התרמוגרפיים הבאים:
- גילוי אסימטריה תרמית,
- חקר שטח של חתך אסימטרי (אזור היפו- או היפרתרמיה): ממדים, מידת הומוגניות, מאפייני גבולות וכו',
- קביעת גרדיאנט הטמפרטורה וחישוב מקדם הטמפרטורה שלו, תוך ביטוי היחס בין הפרש הטמפרטורה בין נקודות למרחק ביניהן,
- קביעת הטמפרטורה המוחלטת המקסימלית, המינימלית והממוצעת של מקטעים סימטריים,
- קביעת האינדקס התרמוגרפי (TI), שהוא היחס בין סכום הטמפרטורות המתאימות לכל שדה איזותרמי לשטח הכולל של אזור האסימטריה התרמית הפתולוגית.
בדרך כלל, האינדקס התרמוגרפי נע בין 4.62 ל-4.94, עם ממוצע של 4.87.
על פי נ.ק. טרנובוי ושותפיו (1988), באוסטאוארתרוזיס בשלב הרדיולוגי הראשון על פי נ.ס. קוסינסקאיה, נצפית אסימטריה תרמית של המפרקים, אזור היפותרמיה מעל אזור המפרק, שהופך בהדרגה לאזור היפרתרמיה מעל ומתחת למקטעי הגפה. מפל הטמפרטורה באזור ההיפותרמיה הוא 0.6+0.2 מעלות צלזיוס.
תרמוגרפיות של חולים עם אוסטאוארתריטיס בשלב II-III מראות אסימטריה תרמית, אזור היפרתרמיה מעל המפרק הפגוע בהקלה ובחומרה משתנים, דבר המצביע על היפר-וסקולריזציה של המפרק ודלקת אספטית בקרום הסינוביאלי של המפרק וברקמה הפרה-מפרקיולרית. מפל הטמפרטורה של המפרק שעבר שינוי פתולוגי הוא 1±0.2 מעלות צלזיוס.
במקרה של טיפול יעיל, התרמוגרמה מאופיינת בירידה באסימטריה של הטמפרטורה, ירידה בעוצמת ההיפרתרמיה, וירידה במפל הטמפרטורה ל-0.4-0.8 מעלות צלזיוס.
מחקר על הקשר בין נתונים מתרמוגרפיה ממוחשבת מרחוק (RCT), רדיוגרפיה ואולטרסאונד של מפרקי הברך שנפגעו מאוסטאוארתריטיס נערך במרכז הראומטולוגיה האוקראיני.
המחקר כלל 62 חולים עם דלקת מפרקים ניוונית של הברך שעמדו בקריטריוני הסיווג ACR (1986), כולל 43 (69.4%) נשים ו-19 (30.6%) גברים בגילאי 47 עד 69 שנים (ממוצע 57.4±6.2 שנים) שחלו במשך 1.5 עד 12 שנים (ממוצע 5.6±2.6 שנים). נגעים חד-מפרקיים של מפרקי הברך זוהו ב-44 (71%) חולים, דו-צדדיים - ב-18 (29%), כך שבסך הכל נבדקו 80 מפרקי ברך בחולים בקבוצה העיקרית. שלב רנטגן 1 לפי קלגרן ולורנס אובחן ב-23 (28.8%), II - ב-32 (40%), III - ב-19 (23.8%) ו-IV - ב-6 (7.4%) חולים. לשם השוואה, נעשה שימוש ב-54 צילומי רנטגן של מפרקי הברך של 27 נבדקים, שהיוו את קבוצת הביקורת, שבאנמנזה שלהם לא היו נתונים על נזק טראומטי או אחר למפרקי הברך, כמו גם לכלי דם, רקמות רכות, עצמות ומפרקים אחרים בגפיים התחתונות. מבין 27 הנבדקים בקבוצת הביקורת היו 18 (66.7%) נשים ו-9 (33.3%) גברים בגילאי 31 עד 53 שנים (בממוצע 41.5 + 4.9 שנים).
בדיקת רנטגן של מפרקי הברך בוצעה בהשלכה הקדמית-אחורית בשיטה הסטנדרטית. דירוג קריטריוני רנטגן של אוסטאוארתרוזיס מ-0 עד 3 מעלות (ירידה בגובה מרווח המפרק ואוסטאופיטוזיס) בוצע באמצעות אטלס דירוג אוסטאוארתרוזיס של מפרקי הברך מאת י. נגאוסה ואחרים (2000).
בעת ביצוע DCT באמצעות מכשיר הדמיה תרמית Raduga-1, השתמשנו בהמלצותיו של LG Rosenfeld (1988). בתרמוגרמה של מפרק הברך נבחרו שני אזורים סימטריים בגודל 35x35 מ"מ, התואמים לחלקים המדיאליים והלטראליים של המקטע הטיביופמורלי של מפרק הברך (TFKJ), שם נקבעה הטמפרטורה הממוצעת. לצורך עיבוד מתמטי של תוצאות ה-DCT, נקבע מדד גרדיאנט הטמפרטורה באמצעות הנוסחה:
ATm = Tm - Trm ו-ATl = Tl - Trl,
כאשר AT הוא גרדיאנט הטמפרטורה, Tm ו-Tl הם הטמפרטורות של האזורים בהשלכה של האזורים המדיאליים והלטרליים של TFKS, Trm ו-Trl הם ערכי הייחוס של הטמפרטורות של האזורים בהשלכה של האזורים המדיאליים והלטרליים של TFKS, שהתקבלו במהלך בדיקת אנשים בריאים בקבוצת הביקורת.
כל הנבדקים עברו בדיקת אולטרסאונד של מפרקי הברך באמצעות מכשיר SONOLINE Omnia (סימנס) עם חיישן ליניארי 7.5L70 (תדר 7.5 מגהרץ) במצב "אורתו" בתנוחות סטנדרטיות. נבדק מצב משטחי המפרקים של העצם (כולל נוכחות של "התרופפות" של השכבה הקורטיקלית ופגמים בה), מרווחי המפרקים, הרקמות הרכות הפריארטיקולריות, נוכחות תפליט, שינויים במנגנון הרצועות ופרמטרים נוספים.
בחולים בקבוצה העיקרית נחקרו גם סימנים קליניים של תסמונת מפרקית. לשם כך נעשה שימוש במדד האלגופונקציונלי של לקסן (LAI) לחומרת הגונרתרוזיס, אשר נקבע על פי אופי תסמונת הכאב (זמן הופעה, מרחק הליכה מקסימלי ללא כאב), משך נוקשות הבוקר וכו'. חומרת הגונרתרוזיס קודדה בנקודות (1-4 - חלש, 5-7 - בינוני, 8-10 - חמור, 11-13 - חמור באופן משמעותי, יותר מ-14 - חמור). עוצמת תסמונת הכאב הוערכה באמצעות סולם כאב אנלוגי חזותי (VAS), כאשר היעדר כאב מתאים ל-0 מ"מ, וכאב מקסימלי - 100 מ"מ.
ניתוח סטטיסטי של התוצאות שהתקבלו בוצע באמצעות תוכנת המחשב STATGRAPHICS plus v.3. בעת ביצוע ניתוח הקורלציה, מקדם הקורלציה r < 0.37 הצביע על קיומו של קשר חלש, 0.37 < r < 0.05 - בינוני, 0.5 < r < 0.7 - מובהק, 0.7 < r < 0.9 - חזק ו-r > 0.9 - חזק מאוד. הערך p < 0.05 נחשב אמין.
בדיקה קלינית של חולים גילתה חומרה קלה של גונרתרוזיס ב-8 (12.9%), בינונית - ב-13 (20.9%), חמורה - ב-21 (33.9%), חמורה משמעותית - ב-15 (24.2%), וחמורה חדה - ב-5 (8.1%) חולים. תשעה (14.5%) חולים לא התלוננו על כאבים במפרקים הפגועים, בעוד ש-53 נוספים (85.5%) דירגו את עוצמת הכאב לפי VAS בין 5 ל-85 מ"מ. הגבלת טווח תנועה מ-75 ל-125° נמצאה ב-38 (61.2%), ועלייה בטווח ההתארכות מ-5 ל-20° נמצאה ב-19 (30.6%) חולים.
מאפיינים קליניים של תסמונת המפרקים בחולים שנבדקו עם דלקת מפרקים ניוונית
מַד |
M±sg |
AFI לקנה |
8.87±3.9 |
הכאב שלך, מ"מ |
35.48±23.3 |
טווח כיפוף, ° (נורמלי 130-150°) |
128.15+20 |
טווח הארכה, ° (רגיל 0") |
3.23±5.7 |
מחקר של סריקות תרמוגרמיות של מפרקי הברך בחולים שנבדקו עם אוסטאוארתריטיס הראה כי בממוצע טמפרטורת ה-DTM הייתה 0.69±0.26 מעלות צלזיוס, ו-DTL היה 0.63+0.26 מעלות צלזיוס (p=0.061). ניתוח קורלציה גילה קשר מובהק סטטיסטית בין DTM לכל הפרמטרים הקליניים שנחקרו, כמו גם בין DTL לבין AFI של Leken, כאב VAS וטווח כיפוף.
בעת ביצוע ניתוח קורלציה, נמצא קשר ישיר מובהק סטטיסטית בין גרדיאנט הטמפרטורה ב-TFJ המדיאלי לבין ירידה בגובה חלל המפרק באזור המדיאלי, כמו גם אוסטאופיטוזיס באזורים המדיאלי והלטרלי, בעוד שגרדיאנט הטמפרטורה של ה-TFJ הצידי היה בקורלציה עם ירידה בגובה חלל המפרק ואוסטאופיטוזיס רק ב-TFJ הצידי.
על פי נתוני אולטרסאונד, אצל חולים עם אוסטאוארתרוזיס נמצאה היצרות של מרווח המפרק עקב ירידה בגובה הסחוס המפרקי (מיקום רוחבי של החיישן), גידולי עצם (אוסטאופיטים) ו/או פגמים במשטח המפרקי של העצמות, שינויים בקרום הסינוביאלי ונוכחות תפליט במפרק, שינויים ברקמות רכות פארא-מפרקיות (כל המיקומים). שינויים במשטחי השכבה הקורטיקלית של המשטח המפרקי של העצמות (אי אחידות, היווצרות פגמים במשטח) נרשמו כבר בשלבים הראשוניים של המחלה (שלב I) והגיעו לביטוי מקסימלי בשלבים III-IV.
תפליט מפרק תועד ב-28 חולים (45.16%), בעיקר בשלבים II ו-III של אוסטאוארתריטיס, אשר היה ממוקם בעיקר בשקע העליון (32.3% מהחולים בחלק הצידי של חלל המפרק (17.7%), בתדירות נמוכה יותר במדיאלי (9.7%) ובשקע האחורי (3.2%). לתפיחה הייתה מבנה הד הומוגני אנכואי בתנאי תסמינים קליניים שנמשכו עד חודש, ובחולים עם סימנים קליניים של דלקת מתמשכת - לא הומוגני עם תכלילים בגודל וצפיפות הד משתנים. עובי הממברנה הסינוביאלית גדל ב-24 (38.7%) חולים, ועיבוי לא אחיד שלה תועד ב-14 מהם. משך המחלה הממוצע בקבוצה זו היה ארוך יותר מאשר בכלל (6.7±2.4 שנים), ובחולים עם עיבוי לא אחיד של הממברנה הסינוביאלית הוא היה ארוך אף יותר (7.1 + 1.9 שנים). לפיכך, מאפייני הסינוביטיס שיקפו את משך המחלה ואת חומרת מהלך המחלה ב... זמן הבדיקה. הנתונים המשווים את תוצאות בדיקת DCT ואולטרסאונד ראויים לציון.
על פי נתוני ניתוח הקורלציה, נמצא קשר ישיר חזק או חזק מאוד בין גרדיאנט הטמפרטורה ב-TFJ המדיאלי והלטרלי, מצד אחד, לבין תפליט מפרק ועיבוי קרום סינוביאלי על פי נתוני אולטרסאונד, מצד שני. נמצא קשר חלש יותר בין נוכחות גידולי עצם באזור המדיאלי של ה-TFJ (נתוני אולטרסאונד) לבין גרדיאנט הטמפרטורה בכל האזורים שנבדקו במפרק.
נמצא מתאם בין נתוני ה-DCT, מצד אחד, לבין המאפיינים הקליניים של תסמונת המפרקים בחולים שנבדקו עם אוסטאוארתרוזיס, שלב הרדיולוגיה של המחלה ותוצאות האולטרסאונד, מצד שני. הנתונים שהתקבלו מצביעים על כדאיות השימוש במערך של שיטות אבחון אינסטרומנטליות, כולל רדיוגרפיה, DCT ואולטרסאונד, המספקות כמות גדולה יותר של מידע על מצבן של לא רק רקמות תוך-מפרקיות אלא גם רקמות חוץ-מפרקיות.

