המומחה הרפואי של המאמר
פרסומים חדשים
ניוון פנים מתקדם
סקירה אחרונה: 05.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
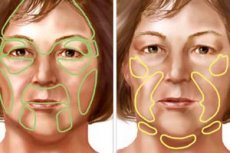
גורם ל ניוון פנים מתקדם
ההנחה היא שהמחלה עלולה להיגרם כתוצאה מטראומה לגולגולת או לפנים, זיהום כללי או מקומי, עגבת, סירינגומיאליה, נזק לזוג V או VII של עצבים גולגולתיים, כריתה או פגיעה בגזע הסימפתטי הצווארי וכו'. חלק מהמחברים מודים באפשרות של המיאטרופיה של הפנים, בשילוב עם המיאטרופיה של הגוף עקב ניוון בחלקים הדיאנצפליים של מערכת העצבים האוטונומית.
ישנם מקרים של המיאטרופיה לאחר דלקת מוח מגפתית, כמו גם עם שחפת ריאתית שפגעה בגזע הסימפתטי הצווארי.
על פי הנתונים הזמינים, ניוון פנים מתקדם ברוב המכריע של המקרים הוא תסמונת של מחלות שונות, בהן מערכת העצבים האוטונומית מעורבת בתהליך הפתולוגי ברמותיה השונות. ברור שטראומה וגורמים אחרים הם רק תמריץ להתפתחות תופעות נוירודיסטרופיות חמורות אלה.
תסמינים ניוון פנים מתקדם
מטופלים בדרך כלל מתלוננים כי מחצית הפנים הפגועה קטנה יותר מהבריאה; ההבדל בנפח חלק הפנים של הגולגולת והרקמות הרכות עולה בהדרגה; בצד הפגוע העור בצבע כהה-אספן, דליל ומתאסף לקפלים רבים בעת חיוך.
לעיתים מטופלים מציינים כאב עקצוץ באזור הלחי הפגועה או בכל מחצית הפנים, דמעות מהעין בצד הפגוע, במיוחד בקור, ברוח, והבדל בצבע הלחיים, מורגש במיוחד בקור.
בהמיאטרופיה חמורה, נראה כאילו מחצית אחת של הפנים שייכת לאדם רזה עד קצה גבול היכולת מרעב או הרעלת סרטן, והחצי השני שייך לאדם בריא. העור בצד הפגוע הוא בצבע אפור-צהבהב או חום ואינו מסמיק. הסדק הפלפלברלי מורחב עקב שקיעת העפעף התחתון.
כאשר לוחצים על הפורמינה העל-אורביטלית, התת-אורביטלית והמנטלית, מופיע כאב.
רפלקס הקרנית מופחת, אך האישונים מורחבים באופן אחיד ומגיבים באופן שווה לאור.
העור הדליל מרגיש כמו קלף; הניוון משתרע גם על הרקמה התת עורית, על שרירי הלעיסה והרקמה ועל רקמת העצם (לסת, עצם זיגומטית וקשת זיגומטית).
הסנטר מוזז לצד הפגוע, מכיוון שגודל הגוף וענף הלסת התחתונה מצטמצמים, זה בולט במיוחד בחולים הסובלים מהמיאטרופיה של הפנים מילדות; מחצית מהאף מצטמצמת גם היא, האפרכסת מקומטת.
במקרים מסוימים, המיאטרופיה של הפנים משולבת עם ניוון של אותו מחצית הגוף, ולפעמים עם ניוון של הצד הנגדי של הגוף (hemiatrophia cruciata), עם סקלרודרמה חד-צדדית או שקיעת פיגמנט מוגזמת בעור, פגיעה בגדילה או דה-פיגמנטציה של שיער, המיאטרופיה של הלשון, החיך הרך והתהליכים האלוואולריים, עששת ואובדן שיניים, והזעה לקויה.
לאחר שהגיעה למידה כזו או אחרת, ההמיאטרופיה של הפנים נעצרת, מתייצבת ואינה מתקדמת עוד יותר.
בדיקות קליניות ופיזיולוגיות של קבוצת חולים זו הראו כי בכל צורות ניוון הפנים המתקדם, ישנן, בדרגות שונות, הפרעות בולטות בתפקוד מערכת העצבים האוטונומית.
בחולים עם ניוון פנים חד-צדדי, בדרך כלל מתגלה אסימטריה בפוטנציאלים חשמליים ובטמפרטורת העור, עם דומיננטיות בצד הפגוע.
ברוב המקרים, נצפית ירידה במדד האוסצילוגרפי ועווית של הנימים בצד הפגוע, דבר המצביע על דומיננטיות של הטון של מערכת העצבים הסימפתטית.
כמעט כל החולים מראים שינויים באלקטרואנצפלוגרמות האופייניים לנזק לתצורות ההיפותלמוס-מזנצפליות של המוח. מחקרים אלקטרומיוגרפיים כמעט תמיד מגלים שינויים בפעילות החשמלית של השרירים בצד של הדיסטרופיה, כולל היכן נצפים קלינית ביטויים אטרופיים ברקמות.
בהתבסס על סט של נתוני מחקר קליניים ופיזיולוגיים, ל.א. שורינוק מזהה שני שלבים של ניוון פנים: פרוגרסיבי ונייח.
אבחון ניוון פנים מתקדם
יש להבדיל בין המיאטרופיה של הפנים לבין אסימטריה בתת-התפתחות מולדת (לא מתקדמת) של הפנים, המי-היפרטרופיה של הפנים, כמו גם טורטיקוליס שרירי, סקלרודרמה מוקדית, ניוון רקמות בליפודיסטרופיות ודרמטומיוזיטיס. מחלות אלו נלקחות בחשבון בקורסים באורתופדיה כללית ובדרמטולוגיה.
יַחַס ניוון פנים מתקדם
שיטות כירורגיות לטיפול באטרופיה מתקדמת של הפנים מותרות רק (!) לאחר עיכוב או השהייה של התקדמות התהליך, כלומר בשלב השני שהושלם. לשם כך, מומלץ טיפול תרופתי ופיזיותרפי מורכב בשילוב עם חסימה ואגו-סימפתטית, ולעיתים - חסימה של הגנגליון הצווארי-בית החזה.
כדי לשפר את חילוף החומרים ברקמות, יש לרשום ויטמינים (תיאמין, פירידוקסין, ציאנוקובלמין, טוקופרול אצטט), אלוורה, גוף זגוגי או לידאז למשך 20-30 יום. על מנת לעורר את חילוף החומרים ברקמת השריר, ATP מנוהל תוך שרירית במינון של 1-2 מ"ל למשך 30 יום. תיאמין מסייע לנרמל את חילוף החומרים של הפחמימות, וכתוצאה מכך עולה כמות ה-ATP (הנוצרת על ידי זרחון חמצוני המתרחש במיטוכונדריה). ציאנוקובלמין, נרובול ורטבוליל מסייעים לנרמל את חילוף החומרים של החלבונים.
כדי להשפיע על החלקים המרכזיים והפריפריאליים של מערכת העצבים האוטונומית (ANS), משולבים אלקטרופורזה של הגרעינים הסימפתטיים הצוואריים, צווארון גלווני, אלקטרופורזה אנדונזלית עם תמיסה של 2% של סידן כלורי או דיפנהידרמין (7-10 מפגשים), UHF באזור ההיפותלמוס (6-7 מפגשים) ומסכה חצי גלוונית עם לידאז (מס' 7-8).
יש צורך להוציא מקורות גירוי שמקורם בכבד, בקיבה, באיברי האגן וכו'.
במקרה של עלייה בטונוס הסימפתטי וחולשה בו זמנית של החלוקות הפאראסימפתטיות של מערכת העצבים, מומלץ לשלב תרופות סימפתוליטיות וכולינומימטיות, תוך התחשבות ברמת הנזק: במקרה של נזק למבנים וגטטיביים מרכזיים, נקבעים חומרים אדרנוליטיים מרכזיים (כלורפרומזין, אוקסזיל, רסרפין וכו'): גנגליונים מטופלים בצורה הטובה ביותר באמצעות גנגליופלוגים (פאכיקרפין, הקסוניום, פנטמין, גנגלרון וכו'). כאשר הן החלוקות ההיקפיות והן המרכזיות של מערכת העצבים המרכזית מעורבות בתהליך, משתמשים בתרופות נוגדות עוויתות כגון פפאברין, דיבזול, אאופילין, פלטיפילין, חלין, ספזמוליטין, חומצה ניקוטינית.
טונוס סימפתטי מופחת על ידי הגבלת חלבונים ושומנים בתזונה; כדי לשפר את ההשפעה הפאראסימפתטית, נקבעים אצטילכולין, קרבכול, כמו גם חומרים אנטי-כולינאסטראזיים (לדוגמה, פרוזרין, אוקסאמיזין, מסטינון) ואנטי-היסטמינים (דיפנהידרמין, פיפולפן, סופרסטין). בנוסף, מסומנים מזונות עשירים בפחמימות, אקלים הררי או ים קריר, אמבטיות פחמן דו-חמצני (37°C) ואמצעים ושיטות אחרים שנקבעו על ידי נוירולוגים (LA Shurinok, 1975).
כתוצאה מטיפול טרום-ניתוחי שמרני, התהליך מתייצב, אם כי ניוון, ככלל, נשאר מתבטא כלפי חוץ.
מיוגרמות של שרירי הפנים מראות עלייה בפעילות הביו-אלקטרית שלהם, ירידה או אפילו היעלמות של האסימטריה של האינדיקטורים למצב מערכת העצבים האוטונומית, ירידה במספר מקרים (צורות ראשוניות של המחלה) בערכי הפוטנציאלים החשמליים של עור הפנים, והיעלמותן של הפרעות בתרמוטופוגרפיה של העור.
שיטות טיפול כירורגי באטרופיה מתקדמת של הפנים
השיטות העיקריות לטיפול כירורגי באטרופיה של הפנים כוללות את הדברים הבאים.
- הזרקות פרפין מתחת לעור הלחי המנוונת. עקב מקרים של פקקת ותסחיף של כלי הדם, מנתחים אינם משתמשים כיום בשיטה זו.
- השתלת רקמה תת-עורית (בשל הקמטים ההדרגתיים והלא אחידים שלה, היא גם לא מצאה יישום נרחב).
- הכנסת אקספלנטים מפלסטיק, אשר מבטלים אסימטריה בפנים במנוחה, אך בו זמנית משביתים את הצד הפגוע ומבטלים את הסימטריה של החיוך. מטופלים גם אינם מרוצים מקשיחות הפלסטיק, הממוקמת במקומות שבדרך כלל רכים וגמישים. בהקשר זה, השתלת פלסטיק נקבובי מבטיחה יותר, אך אין דיווחים משכנעים בספרות על תוצאות השימוש בהם. מומלץ גם להשתמש באקספלנטים מסיליקון, בעלי אינרטיות ביולוגית וגמישות יציבה.
- להשתלת סחוס מרוסק ובסיס רקמת חיבור של גזע פילטוב מתחת לעור יש כמעט אותם חסרונות: קשיחות (סחוס), היכולת לשתק את הפנים (סחוס, גזע).
- השתלה מחדש של מתלה עור ללא אפידרמיס וללא רקמה תת עורית או שכבת חלבון של אשך פר בשיטותיו של יו. א. ורנדסקי.
תיקון קווי מתאר של הפנים בשיטתו של יו. א. ורנדסקי
חתך מתבצע באזור התת-לסתי, דרכו מקלפים את העור, ש"מורם" בעבר בתמיסה של 0.25% של נובוקאין, באמצעות מספריים קופר גדולות ומעוגלות בעלות קצוות קהים או מכשיר מיוחד עם ידית ארוכה.
לאחר דחיסה ולחיצה על הכיס שנוצר מבחוץ, קווי המתאר של ההשתלה העתידית מסומנים על המשטח הקדמי של הבטן תחת הרדמה מקומית באמצעות תבנית פלסטיק מוכנה מראש. באזור המסומן (לפני נטילת ההשתלה), העור נסיר מהאפידרמיס, ולאחר מכן הכנף מופרדת, תוך ניסיון לא ללכוד את הרקמה התת עורית.
לאחר שלקחו את הלשונית על חוטי פלסטיק (מחזיקים), קצותיהן מושחלות דרך לולאת 3-4 מחטים עבות וישרות ("צועניות"), בעזרתן מושכים את קצות המחזיקים לתוך הפצע התת-עורי בפנים, ולאחר מכן מהקשתות העליונות והצדדיות של הפצע הם מוציאים ונקשרים על גלילי יודופורם קטנים. בדרך זו, שתל העור נראה כאילו הוא מתוח על פני כל שטח הפצע התת-עורי. בשל העובדה שלשתל יש משטח פצע משני צידיו, הוא גדל אל העור והרקמות התת-עוריות בתוך כיס הפצע.
במקומות עם שקע הלחי הגדול ביותר, המתלה כפול או מונח בשלוש שכבות על ידי תפירת מעין שכפול של "טלאי" לענף הראשי. ההשפעה הקוסמטית של שיטה זו גבוהה למדי: אסימטריה בפנים מתבטלת; הניידות של חצי הפנים הפגוע, למרות שהיא מופחתת, אינה משותקת לחלוטין.
במהלך הניתוח ואחריו, בדרך כלל אין סיבוכים (אלא אם כן מתרחש זיהום המוביל לדחיית השתל או האקספלנט). עם זאת, עם הזמן, מתרחשת ניוון מסוים של העור המושתל (או חומר ביולוגי אחר) ויש להוסיף שכבה חדשה. אצל חלק מהמטופלים, לאחר השתלת עור עצמי ללא אפידרמיס, מתפתחות ציסטות שומן הגדלות בהדרגה. במקרים אלה, מומלץ לנקב את העור מעל אתר הצטברות השומן (ב-2-3 מקומות) בעזרת מחט הזרקה עבה ולסחוט אותה החוצה דרך הנקבים. לאחר מכן, חלל הריק נשטף באלכוהול אתילי 95% כדי לגרום לדנטורציה של התאים המופעלים של בלוטות החלב; חלק מהאלכוהול נשאר בחלל תחת תחבושת לחץ המופעלת למשך 3-4 ימים.
כדי למנוע היווצרות ציסטות שומניות (אתרומות) וטראומה נוספת, מומלץ להשתמש במעטפת החלבון של אשך שור במקום באוטודרמה, אשר מחוררת בעזרת סכין מנתחים בדוגמת לוח שחמט ומזריקה מתחת לעור האזור הפגוע בפנים (באותו אופן כמו אוטודרמה).
 [ 19 ]
[ 19 ]
תיקון קווי מתאר פנים בשיטת AT טיטובה ו-NI יארצ'וק
ניתוח פלסטי קונטור מבוצע באמצעות פאשיה רחבה משומרת אלוגנית של הירך, תוך השתלתה בשכבה אחת או שתיים או בצורת אקורדיון (גלי) אם נדרשת כמות משמעותית של חומר פלסטי.
תחבושת לחץ מונחת על הפנים למשך 2.5-3 שבועות.
2-3 ימים לאחר הניתוח, נקבעת תנודה באזור ההשתלה, הנגרמת לא מהצטברות נוזלים מתחת לעור, אלא מנפיחות של השתל הפאשיאלי ודלקת אספטית של הפצע.
כדי להפחית נפיחות לאחר הניתוח, יש למרוח קר על אזור ההשתלה למשך 3 ימים, וליטול דיפנהידרמין דרך הפה במינון של 0.05 גרם 3 פעמים ביום למשך 5-7 ימים.
נפיחות של השתל לאחר הניתוח מסוכנת כאשר החתך ליצירת המצע והכנסת הפאשיה ממוקם ישירות מעל אזור ההשתלה. מצב זה עלול לגרום למתח מוגזם בקצוות הפצע, מה שיגרום להם להיפרד ולחלק מהפאשיה ליפול החוצה. כדי למנוע סיבוך זה, יש למקם חתכים בעור מחוץ לאזור ההשתלה, ואם זה אכן קורה, אז בשלבים המוקדמים ניתן להגביל את עצמכם להסרת חלק מהשתל הפאשיאלי, ויש להניח תפרים משניים על הפצע.
אם מתרחשת זיהום ומתפתחת דלקת בפצע, יש להסיר את כל השתל.
למרות ניתוק הרקמה הנרחב במהלך השתלת פאשיה, המטומות תת עוריות ודימומים תוך-עומיים הם נדירים ביותר, דבר שניתן להסביר במידה מסוימת על ידי ההשפעה המוסטטית של רקמת הפאשיה. הסיכון הגדול ביותר להיווצרות המטומה קיים בעת ביטול עיוותים בולטים של החלק הצידי של הפנים. ניתוק רקמה נרחב דרך חתך מול האפרכסת יוצר תנאי מוקדם להצטברות דם בחלק התחתון והסגור של המצע שנוצר. אם יש חשד להיווצרות המטומה, מומלץ ליצור זרימה החוצה בחלק התחתון של הפצע.
סיבוכים
הסיבוך החמור ביותר הוא מוגלות של פצע הניתוח, המתרחשת כאשר השתל או המצע המקבל נדבקים. כדי למנוע זאת, יש להקפיד על דרישות אספטיות בעת הכנת שתלים פאשיאליים ובמהלך השתלתם, תוך ניסיון לא לפגוע ברירית הפה בעת יצירת המצע באזור הלחי והשפתיים.
הופעת קשר בין פצע הניתוח לחלל הפה במהלך הניתוח מהווה התווית נגד להשתלת פאשיה, קרום חלבון וכו'. התערבות חוזרת מותרת רק לאחר מספר חודשים.
בהתחשב בכך שרקמת השומן התת עורית של כף הרגל האנושית (שעוביה הוא בין 5 ל-25 מ"מ), כמו גם הדרמיס של כף הרגל, שונים בתכלית משומן ודרמיס באזורים אחרים, ושהם חזקים מאוד, צפופים, אלסטיים ובעלי תכונות אנטיגניות נמוכות, NE Sel'skiy ואחרים (1991) ממליצים על אלו-חומר זה לניתוח פלסטי של קונטור הפנים. לאחר שהשתמשו בו ב-21 חולים, המחברים ציינו מוגלות ודחייה של השתל ב-3 אנשים. ברור שיש צורך להמשיך ולחקור את התוצאות המיידיות והמרחוקות של שימוש בחומר פלסטי זה, שכן, בניגוד לעור נטול אפיתל באזורים אחרים, העור הפלנטרי נטול זיעה ובלוטות חלב, וזה חשוב מאוד (מבחינת מניעת היווצרות ציסטות).

