המומחה הרפואי של המאמר
פרסומים חדשים
ניתוח מריחה לפלורה: כיצד להכין, מה מראה?
סקירה אחרונה: 05.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
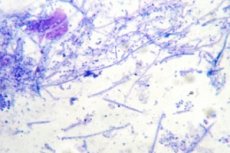
בין מחקרי המעבדה הרבים, ישנו גם אחד הנקרא משטח למיקרופלורה - זהו ניתוח הקובע את נוכחותם של חיידקים באתר נטילת החומר, וגם מזהה אותם. הפלורה במשטח יכולה להיות מגוונת, בהתאם למקום נטילת המשטח ולנוכחות פתולוגיה באזור זה. לפיכך, ניתן לאבחן תהליכים דלקתיים או מחלות המועברות במגע מיני.
לקיחת משטח מתבצעת במהירות וללא אי נוחות מיוחדת. כדי להעריך את הפלורה במשטח, החומר שנלקח נצבע, מה שמקל על ההבחנה בין מיקרואורגניזמים.
מה כוללת בדיקת משטח?
מומחים מבחינים בין מספר סוגים אבחנתיים של קביעת פלורה במריחה:
- משטח כללי משמש להערכת ניקיון הנרתיק של המטופלות. מה הוא כולל:
- אינדיקטורים למצב תאי האפיתל;
- נוכחות של מחלות הנגרמות על ידי זיהומים מיקרוביאליים או פטרייתיים.
בקטריוסקופיה מאפשרת לנו לאתר מחלות המועברות במגע מיני.
- בדיקת משטח לזיהום סמוי נעשית כדי לזהות מחלות המופיעות ללא תסמינים ספציפיים, אך עלולות לגרום למספר סיבוכים ארוכי טווח, כגון אי פוריות. הפלורה נבדקת באמצעות PCR - תגובה אבחנתית כזו מאפשרת לך לזהות גורם זיהומי שאינו מבודד במהלך בדיקת משטח כללית.
- בדיקת אונקוציטולוגיה (המכונה בדיקת פאפ) מבוצעת כדי לשלול תהליכים אונקולוגיים הממוקמים בצוואר הרחם. אין זה סוד שאבחון גידולים בשלבים הראשוניים של ההתפתחות מאפשר לעיתים קרובות טיפול מוצלח במחלה. בנוסף, בדיקה זו מסייעת בזיהוי כמעט כל התהליכים הדלקתיים, דיספלזיה אפיתלאלית. רופאים ממליצים לכל המטופלות לעבור אבחון כזה פעם בשנה.
בנוסף, מתקבלת משטח מהשופכה (אצל חולים גברים), מהלוע והאף, מהאוזן - תלוי באיזו בעיה נחשדת.
אינדיקציות להליך של פלורה במריחה
קביעת פלורה במריחה כלולה ברשימת הבדיקות החובה במהלך בדיקות גינקולוגיות שגרתיות. ההליך מבוצע על ידי רופא במהלך בדיקה גינקולוגית. ניתן לקחת חומר מדפנות הנרתיק, מצוואר הרחם או מהשופכה.
המחקר מסייע למצוא את הגורם לבעיות בריאותיות רבות - לדוגמה, ניתן לזהות תגובה דלקתית או זיהום המועבר במגע מיני. הערכת מצב הפלורה נקראת בקטריוסקופיה בטרמינולוגיה רפואית.
בגינקולוגיה, נלקחת בדיקת דם במקרים בהם נדרש זיהוי של המחלות הבאות:
- וגינוזיס מיקרוביאלית;
- תגובה דלקתית - דלקת הנרתיק;
- זיהום פטרייתי - קנדידה;
- מחלות המועברות במגע מיני - זיבה, טריכומוניאזיס וכו'.
המחקר נערך על מנת לקבוע את האבחנה הנכונה אם אישה משמיעה את התלונות הבאות:
- גירוד, אי נוחות, צריבה בתוך הנרתיק;
- תחושות כואבות במהלך קיום יחסי מין;
- הופעת הפרשות לא בריאות, לרוב עם ריח אופייני;
- כאב בבטן התחתונה.
בנוסף, בדיקת משטח הריון היא חובה בשלב התכנון ובמהלך ההריון, וכן לאחר טיפול אנטיביוטי.
בדיקת משטח לפלורה נלקחת תמיד מגברים בעת ביקור אצל אורולוג או ונורולוג, וכן בעת בדיקה רפואית. בדיקה מסוג זה נחוצה במיוחד:
- במקרה של הפרשה לא טיפוסית מהשופכה;
- במקרה של אי פוריות גברית וחשד לכך;
- למחלות המועברות במגע מיני, או אם יש חשד להן.
דגימה מחלל האף והלוע רלוונטית:
- בנוכחות פלאק על השקדים, עם דלקת טרכאולרינגיטיס, עם מורסות באזור השקדים, עם מונונוקלאוזיס זיהומית;
- אם יש חשד לשחפת;
- עבור נזלת כרונית, סינוסיטיס, דלקת גרון;
- עבור זיהומים תכופים בדרכי הנשימה.
משטח נלקח גם אם יש חשד לדיפטריה או שעלת.
קביעת המיקרופלורה באוזן מתבצעת בכל גרסה של דלקת אוזניים מוגלתית, כמו גם בדלקת אוזניים סרוטית, כדי לזהות את הגורם הסיבתי למחלה.
הכנה
קביעה גינקולוגית של הפלורה במריחה מתבצעת לא לפני שלושה ימים לאחר סיום המחזור החודשי.
בדיקת משטח לפלורה לא נלקחת במהלך הווסת! נוכחות של הפרשות דמיות על דפנות הנרתיק מעוותת את תוצאות הניתוח, שברוב המקרים עשויות להיות לא אמינות.
בדיקת משטח לפלורה אינה נלקחת ביום האחרון של הווסת מאותה סיבה. התקופה האופטימלית לביצוע המחקר היא מהיום העשירי עד העשרים של המחזור החודשי.
כדי למנוע טעויות בעת ביצוע ניתוח, עליך לפעול לפי המלצות חשובות נוספות:
- שבועיים לפני המחקר, יש להשלים כל טיפול באנטיביוטיקה ותרופות נגד פטריות;
- יומיים לפני הבדיקה, יש להימנע משימוש במוצרים תוך-נרתיקיים - שטיפת רחם, טמפונים, נרות, שטיפות, משחות וכו';
- הימנעו מקיום יחסי מין במשך כמה ימים;
- אין להתקלח ביום שלפני הבדיקה, ולהתקלח בבוקר שלפני הבדיקה ללא הוספת חומרי ניקוי.
לקיחת כתם מהשופכה הגברית דורשת גם הכנה מסוימת:
- יומיים לפני הליך האבחון, עליך להימנע מקיום יחסי מין;
- בבוקר יום לפני הבדיקה עליך להתקלח;
- לא מומלץ להשתין כמה שעות לפני ביקור אצל הרופא;
- שבוע לפני הבדיקה, עליך להפסיק ליטול את כל התרופות האנטיבקטריאליות והאנטי-פטרייתיות.
אם אתם מתכננים לקחת חומר מהאף והלוע, גם כאן עליכם להתמקד בשלב ההכנה, הכולל את התנאים הבאים:
- כמה שעות לפני האבחון, אסור לאכול או לשתות דבר;
- ביום האבחון, אסור לצחצח שיניים, להשקות או לשטוף את הגרון, להשתמש בתרסיסים אנטי-מיקרוביאליים או ליטול אנטיביוטיקה;
- אם מתוכנן לאסוף חומר מהאף, אז לפני הבדיקה אין למרוח משחות על הקרום הרירי, לטפטף תמיסות לתוך האף או לרסס.
לקיחת משטח מהאוזן מתבצעת לפני תחילת טיפול אנטיביוטי.
למי לפנות?
טֶכנִיקָה של פלורה במריחה
- רופא לוקח משטח של פלורה מנשים במרפאה גינקולוגית או במעבדה מצוידת במיוחד. מניפולציית האבחון כוללת את השלבים הבאים:
- המטופל ממוקם בכיסא גינקולוגי;
- הרופא מקבל גישה לחלל הנרתיק ולצוואר הרחם באמצעות ספקולומים סטריליים;
- הרופא מוציא חומר מהפורניקס האחורי של הנרתיק, מניח אותו על זכוכית מעבדה מיוחדת ושולח אותו למעבדה;
- המריחה נצבעת בכחול מתילן, ולאחר מכן טכנאי המעבדה קובע את סוג החיידקים ומפרט את הרכב הפלורה.
ברוב המקרים, משטח גינקולוגי נלקח משלושה אזורים בו זמנית: יציאת השופכה ודרכי הנשימה, דפנות הנרתיק ותעלת צוואר הרחם. אם החומר נלקח רק מאחד האזורים המפורטים, יש לציין זאת בטופס ובשקף: C - מצוואר הרחם, U - מהשופכה, V - מהנרתיק.
- בדיקת משטח לפלורה במהלך ההריון נלקחת לפחות שלוש פעמים: כאשר אישה נרשמת להריון, וגם בשבוע 30 ו-36 להריון. במקרה של איום של הפלה, פוליהידרמניוס, זיהומים תוך רחמיים, הרופא עשוי להתעקש על איסוף חומר נוסף לניתוח. הליך נטילת משטח אצל נשים בהריון אינו שונה מזה בהיעדר הריון.
- בדיקת משטח לפלורה אצל גברים נלקחת די מהר - פשוטו כמשמעו תוך מספר דקות. גשש דק מוכנס לשופכה, בעומק של כ-4 ס"מ, ולאחר מכן הוא מוסר בסיבוב.
- בדיקת אף-לוע מתבצעת בפשטות באמצעות מקלון צמר גפן, המוחדר לאזור האף או הגרון ולוחץ כנגד הקרום הרירי.
- מריחה מהאוזן נלקחת בעזרת מקלון צמר גפן ומוחלת על ידי גלגול על גבי זכוכית מעבדה. מקלון וכוס נפרדים משמשים לתעלת השמע השמאלית והימנית.
ביצועים רגילים
חלל הנרתיק אמור בדרך כלל להכיל לא מעט סוגים של חיידקים, המרכיבים את הפלורה הנורמלית של הנרתיק. החלק הגדול ביותר של מיקרואורגניזמים כאלה הם בקטריות לקטו וביפידובקטריה, החיים על רקמת האפיתל. חיידקים כאלה מייצרים תרכובות חומציות ואלכוהוליות, שבזכותן נשמרת סביבה חומצית בנרתיק. חשיבות רבה בין שאר המיקרופלורה היא אנזימים, למשל ליזוזים, המונעים את רבייתם של מיקרואורגניזמים פתוגניים.
להלן בטבלה נציג את סוגי וכמויות המיקרואורגניזמים שבדרך כלל מאכלסים את המיקרופלורה הנרתיקית:
נציגי הצומח |
המספר, אשר נקבע על ידי CFU/ml |
ביפידובקטריום |
מ-10 3 עד 10 7 |
לקטובצילוס |
מ-10 7 עד 10 9 |
קלוסטרידיום |
לא יותר מ -104 |
סטפילוקוקוס |
מ-10 3 עד 10 4 |
קורינבקטריום |
מ-10 4 עד 10 5 |
פפטוסטרפטוקוקוס |
מ-10 3 עד 10 4 |
פרופיוניבקטריום |
לא יותר מ -104 |
מובילונקוס |
לא יותר מ -104 |
סטרפטוקוקוס |
מ-10 4 עד 10 5 |
אנטרובקטריה |
מ-10 3 עד 10 4 |
בקטרואידטים |
מ-10 3 עד 10 4 |
פרבוטלה |
לא יותר מ -104 |
פורפירומונס |
לא יותר מ-10 3 |
קִמָחוֹן |
לא יותר מ -104 |
אוראפלזמה |
לא יותר מ-10 3 |
מיקופלזמה |
לא יותר מ-10 3 |
פוסובקטריום |
לא יותר מ-10 3 |
ויילונלה |
לא יותר מ-10 3 |
הפרמטר CFU שצוין מציין את מספר היחידות המסוגלות ליצור מושבות במיליליטר של מצע מזין.
המכשיר לניתוח
בדיקת מריחה למיקרופלורה (באמצעות זכוכית) היא ניתוח מעבדתי המבוסס על בחינת החומר הביולוגי תחת מיקרוסקופ אור. אין צורך בציוד מיוחד לביצוע הניתוח - מספיק שיהיה מכשיר אופטי איכותי המציג את הפרטים הקטנים ביותר במריחה. האינדיקטורים העיקריים למיקרוסקופ איכותי הם הגדלה אופטית מתאימה, נוכחות האביזרים והתאורה הדרושים.
בעזרת מיקרוסקופ טוב ניתן:
- לאפיין את המיקרופלורה באזור הנחקר;
- לראות את נוכחות הדלקת, להעריך את מידתה;
- לזהות את הגורם הסיבתי הישיר של המחלה, או לזהות סימנים עקיפים לנוכחות של מיקרואורגניזם מסוים.
על מנת שהניתוח יבוצע באיכות הגבוהה ביותר, יש צורך להגיש את החומר למרפאה מאומתת - זו יכולה להיות מוסד רפואי ממלכתי או פרטי. איכות המחקר חייבת להיות מאושרת על ידי הגורמים הבאים:
- עמידה בכל שלבי ההכנה לפני איסוף חומר ביולוגי;
- זמינות של ציוד מודרני וריאגנטים באיכות גבוהה;
- זמינות של מומחים רלוונטיים - הן רופאים והן טכנאי מעבדה.
כמה זמן לוקח לעשות בדיקת משטח?
אין תשובה ברורה לשאלה זו. משך תקופת ההמתנה לתוצאה תלוי באזור בו נאסף החומר ובאיזה פתוגן מגודל. לפיכך, התשובה עשויה להיות מוכנה תוך 1-3 ימים, בתדירות נמוכה יותר - תוך 7 ימים, ובמקרים מסוימים - אפילו תוך שבועיים (אם יש צורך לגדל מחדש את הדגימות על מצע אחר).
יש לבקש מידע מדויק יותר לגבי זמן ההמתנה לתוצאות מהמרפאה בה התקבלה הבקשה לבדיקת משטח.
העלאה והקטנה של ערכים
ניתן למסור את הטופס עם תוצאות הבדיקה ישירות לרופא המטפל: הוא יפענח את האינדיקטורים, יבצע אבחון ויקבע טיפול. אך במקרים מסוימים, הטופס ניתן "ביד" למטופל, שיש לו מספר שאלות טבעיות, למשל: כיצד להבין את המידע שסופק? מה המשמעות של המספרים והאותיות הללו, האם הכל בסדר איתי?
כמובן, עדיף לקבוע פגישה עם רופא שיסביר את תוצאות המחקר בפירוט. אם הרצון להבין זאת בעצמך עדיין לא נעלם, ניתן לפנות לפרשנויות האינדיקטיביות הבאות:
- היעדר פלורה במריחה הוא נדיר ביותר וברוב המקרים מצביע על טיפול ממושך באנטיביוטיקה חזקה. תרופות אנטיבקטריאליות מודרניות מסוגלות להרוס לא רק פלורה פתוגנית אלא גם פלורה בריאה. היעדר מיקרואורגניזמים במריחה דורש שיקום ארוך טווח וקפדני של האיזון החיידקי.
- כמות גדולה של פלורה במריחה יכולה להיות גם נורמלית וגם פתולוגית. הכל תלוי איזו פלורה שולטת - בריאה או פתוגנית. רמה גבוהה של מיקרואורגניזמים פתוגניים, הרבה ריר ותאי אפיתל מצביעים על תהליך דלקתי: מצב זה דורש טיפול חובה. טיפול דחוף נקבע עבור רבייה המונית של פלורה פתוגנית, בנוכחות חיידקים ספציפיים הגורמים למחלות מסוימות - למשל, זיבה או טריכומוניאזיס.
- לויקוציטים תמיד נמצאים במריחה על הפלורה, מכיוון שאלה התאים המספקים בעיקר הגנה על הרקמות הריריות מפני זיהום. הנורמה של לויקוציטים במריחה על הפלורה היא 15-20 (עד 5 בדרכי השתן, עד 10 בחלל הנרתיק ובצוואר הרחם). במהלך ההריון, מותרת עלייה ברמה זו ב-5 יחידות נוספות. אם מספר הלוקוציטים עולה על הנורמה המותרת, אז לרוב יש חשד לנוכחות של תהליך דלקתי ברקמות. לאחר מחקרים נוספים, הרופא מאבחן דלקת נרתיק, קולפיטיטיס, צוואר הרחם וכו'. עם תגובות דלקתיות בולטות, ספירת הלוקוציטים עולה פי כמה - לדוגמה, אצל חולים עם זיבה או טריכומוניאזיס, נמצא מספר גדול במיוחד של תאים כאלה.
- תאי דם אדומים צריכים להיעדר במריחת פלורה אצל אדם בריא. הסיבות לגילוי תאי דם אדומים עשויות להיות כדלקמן:
- נזק מכני לקרום הרירי בזמן לקיחת המריחה;
- נוכחות של שלב פעיל של תהליך דלקתי;
- נוכחות של תהליכים שפירים או ממאירים ברקמות.
שיטות אבחון עזר נוספות משמשות בדרך כלל להבהרה. אם יש חשד לנזק לקרום הרירי במהלך מניפולציות רפואיות, נלקחת שוב בדיקת משטח.
- אפיתל שטוח תמיד קיים במריחה לפלורה אם האישה הנבדקת בגיל הפוריות. עם שינוי חד באיזון ההורמונלי, כמו גם במהלך גיל המעבר, מספר תאי האפיתל במריחה יורד. עם תחילת גיל המעבר, החומר מכיל בעיקר אפיתל נרתיקי בשכבה התחתונה, המיוצג על ידי תאים בסיסיים ופרא-בסיסיים. אם תאים כאלה מופיעים במריחה של חולות בגיל הפוריות, זה עשוי להצביע על תכולה גבוהה של הורמוני מין גבריים, או על תהליך דלקתי מובהק.
- אפיתל גלילי במריחה על פלורה ניתן לאתר רק אם החומר נלקח מתעלת צוואר הרחם. העובדה היא שהרקמה הרירית של מערכת השתן מורכבת מאפיתל שטוח, ואפיתל גלילי קיים רק בתעלת צוואר הרחם. כל שינוי בכמות האפיתל הגלילי מצביע על הפרעות משמעותיות באיזון ההורמונלי של המטופל, או על התפתחות של תהליך דלקתי.
- ריר במריחה על פלורה נמצא בדרך כלל בנרתיק ובצוואר הרחם - בכמויות קטנות, אך בחומר הנלקח מהשופכה, לא אמור להיות ריר. בדרך כלל, רמה נאותה של ריר מתוארת ככמות בינונית או דלילה. גדילי ריר במריחה על פלורה מצביעים על סבירות גבוהה לתהליך דלקתי, אך אינם סימן 100% לכך, ולכן מדד זה נחשב רק בשילוב עם ערכי מעבדה אחרים.
- לעתים קרובות, תוצאות המחקר מצביעות על מושג כזה כמו פגוציטוזה. תהליך זה הוא גילוי והשמדה של מיקרואורגניזמים פתוגניים על ידי לויקוציטים. פגוציטוזה במריחה על הפלורה לרוב אינה שלמה, כפי שמעיד מספר רב של תאי חיידקים לא מעובדים בתוך לויקוציטים. ניתן לראות זאת כאשר נוסף זיהום, כמו גם לאחר לחץ ועל רקע הפרעות תזונתיות.
- ציטוליזה במריחה על פלורה מעידה על נוכחות של תגובה לא דלקתית בחלל הנרתיק. תגובה כזו מתרחשת עקב פעילות מוגברת של סוג נפרד של חיידקי חומצה לקטית המשחררים מימן. עלייה בלתי מבוקרת במספר החיידקים הללו גורמת לשינוי בסביבה הנרתיקית לצד הבסיסי, עם ציטוליזה (התפרקות) שלאחר מכן של תאי אפיתל.
- מרכיב לא שכיח במריחה עשוי להיות פיברין, חומר חלבוני הנמצא בפלזמת הדם. פיברין במריחה לפלורה מצביע על התפתחות תגובה דלקתית ברקמות.
- פסולת במריחה על פלורה פירושה הכמות הכוללת של חלקיקים שיוריים של מיקרואורגניזמים ומבנים תאיים מתים שהצטברו כתוצאה מתהליכים שונים על רקמות ריריות. בכמויות קטנות, פסולת קיימת על העור והריריות, בחלל המעי. אם מתגלה כמות משמעותית של פסולת, זה מצביע על מוות חד ומסיבי של מספר רב של מיקרואורגניזמים באזור אחד. זה קורה בעת נטילת מינונים גדולים של אנטיביוטיקה, עם תהליכים אלרגיים, עם חוסר איזון חד של המיקרופלורה.
מיני צמחייה במריחה
- פלורת קוקוס במריחה מותרת גם כן - בכמויות קטנות. מיקרואורגניזמים אלה - קוקוס - נבדלים על ידי תצורתם הכדורית. בשום מקרה לא צריכים להיות יותר מהם ממוטות דודרליין: מצב כזה מצביע על חולשה בולטת של ההגנה החיסונית או על התפתחות תגובה דלקתית. קוקוסים יכולים להיות Gr(+) ו-Gr(-). הראשונים כוללים אנטרקוקים, סטפילוקוקים, סטרפטוקוקים, והאחרונים - גונוקוקים.
- פלורת קוקובצילים במריחה מתגלה בעיקר בדיסבקטריוזיס נרתיקית, על רקע ירידה במספר הלקטובצילים. קוקובצילים הם מיקרואורגניזמים הדומים בצורתם למשהו בין קוקוס לבצילים. חיידקים מסוג זה כוללים חיידקי המופיליה, גרדנרלה וכלמידיה.
- הפלורה בצורת מוט במריחה מיוצגת בדרך כלל על ידי חיידקי חומצה לקטית. אמורה להיות כמות גדולה של חיידקים כאלה, דבר המצביע על נוכחות של רקע הורמונלי תקין והיעדר תהליכים דלקתיים. אפיתל הנרתיק מייצר גליקוגן, המשמש כחומר תזונתי לחיידקי דודרליין - כך נקראים חיידקי לקטובצילים. במהלך פירוק גליקוגן משתחררת חומצה לקטית, מה שמבטיח את הקביעות של הסביבה החומצית בחלל הנרתיק. סביבה כזו משמשת כמחסום מגן טבעי מפני זיהומים רבים. עם תוכן לא מספק של חיידקים, סביבת הנרתיק הופכת בסיסית יותר: במצב כזה, מתבצעת אבחנה של דיסבקטריוזיס נרתיקית.
- פלורת מוטות פולימורפית במריחה מצביעה על נוכחות ומספר של סוגים שונים של מיקרואורגניזמים בחומר שנתפס. הנורמות של אינדיקטור כזה הן יחסיות למדי, מכיוון שהוא אינו נחשב בפני עצמו: הוא נלקח בחשבון בשילוב עם סימני מעבדה אחרים, מה שמאפשר לאשר או להפריך פתולוגיה סבירה.
- אצל חולות בריאות, משטח נרתיק תקין מיוצג בעיקר על ידי לקטובצילים - מיקרואורגניזמים אצידופיליים Gr.(+). עם זאת, בנוסף להם, קיימים גם סוגים אחרים של חיידקים על הדפנות - זהו מה שנקרא פלורה מעורבת, שעשויה לכלול חיידקים אופורטוניסטיים שונים. פלורה מעורבת במשטח אצל חולות בגיל הפוריות עולה מיד לפני ואחרי דימום ווסתי, או במקרה של תפקוד לקוי של השחלות. שינויים באיזון ההורמונלי יכולים גם להוביל להופעת פלורה מעורבת אצל בנות ונשים במהלך גיל המעבר.
- בדיקת סור במריחה על פלורה היא אינדיקטור המצביע על נוכחות של זיהום קנדידה (קיכלי). בדיקת סור חיובית דורשת מתן טיפול נגד פטריות.
- יש לזהות לקטומורפוטיפים במריחה לפלורה אם החומר נלקח מהנרתיק או צוואר הרחם. בדרך כלל חסרים לקטובצילים במריחה מהשופכה. אם מריח הנרתיק מכיל מספר רב של לקטומורפוטיפים (לקטובקטריה), אז המיקרופלורה נחשבת איכותית. אם יש מעט לקטובצילים, יש לנקוט צעדים כדי להחזיר את האיזון המיקרוביאלי הרגיל.
- נבגי בלסט במריחה על הפלורה מצביעים על נוכחות של קנדידה או זיהום פטרייתי אחר, המטופל כמו קיכלי.
- פטריות במריחה על פלורה ניתן לזהות בצורת תפטיר ונבגים, מה שקורה בדרך כלל בקנדידה (הקיכלי הידוע). אם קנדידה במריחה על פלורה מתגלה בצורת נבגים, אז זה עשוי להצביע על קיכלי סמוי (מה שנקרא זיהום "רדום"). עם הפרה קלה ביותר של ההגנה החיסונית, הזיהום הפטרייתי מופעל, והקיכלי מחמיר: במקרה זה, מתגלים חוטים מיסלריים מלאים במריחה.
- פלורה פתוגנית במריחה היא נוכחות של מיקרואורגניזמים הגורמים למחלה מסוימת. כלומר, אם האבחנה מצביעה על נוכחות של חיידקים פתוגניים, אזי פתולוגיה בהחלט קיימת.
- פלורה אופורטוניסטית במריחה, בניגוד לנציגים פתוגניים, לא תמיד אומרת נוכחות של מחלה. מיקרואורגניזמים אופורטוניסטיים (לדוגמה, קוקוס) מסוגלים לעורר התפתחות של מחלה רק בתנאים נוחים עבורם - למשל, עם ירידה משמעותית בחסינות.
- תפטיר במריחה על פלורה מצביע על תהליך זיהום פטרייתי. תפטיר הוא הצורה הפעילה ביותר של פטרייה, בעוד שנבגים הם הזן הלא פעיל שלה. נבגים במריחה על פלורה יכולים להופיע אצל חולים בריאים, אך תפטיר קיים רק בקנדידה.
- חוטי פסאודומיצליום במריחה על הפלורה מצביעים על עלייה בהתרבות הקנדידה. הפסאודומיצליום נראה כמו חוטים המורכבים ממבנים תאיים מוארכים ובלסטוספורות. ככלל, המחקר קובע פסאודומיצליום רק בתקופה החריפה של קנדידה.
- תאי מפתח במריחה על פלורה יכולים להיות מיוצגים על ידי תאי אפיתל המוקפים במוטות קטנים. על קרום רירי בריא נעדרים אלמנטים כאלה. אבל בפתולוגיה, הופעת תאי מפתח מעידה על כך שמיקרואורגניזמים חומצת חלב אירוביים דוכאו על ידי אנאירובים, בפרט, על ידי פלורת המוטות הקטנה ביותר. במצב כזה, האבחנה מצביעה על נוכחות של וגינוזיס מיקרוביאלית.
- פלורה אירובית במריחה עשויה להיות מיוצגת על ידי סטפילוקוקים, אי קולי, סטרפטוקוקים - מיקרואורגניזמים הזקוקים לחמצן כדי להתפתח. בדרך כלל, חיידקים כאלה נמצאים בעיקר באזור איברי המין החיצוניים ובחלל המעי, והם חודרים לחלל הנרתיק עקב היגיינה אינטימית לקויה או יחסי מין אנאליים-נרתיקיים לא מוגנים. נוכחות של אירוביים במריחה מעידה לרוב על התפתחות של דלקת נרתיק אירובית.
- סטפילוקוקוס אאורוס מותר להופיע במריחה על הפלורה והוא תקין, אך לא יותר מ-5% מכלל המיקרופלורה. עם תכולה מוגברת של סטפילוקוקוס אאורוס על רקע ירידה ברמת הלקטובצילים, אנו מדברים על תגובה דלקתית בנרתיק או בתעלת צוואר הרחם.
- דיפתרואידים במריחה על פלורה, הנמצאים בכמויות קטנות, אינם גורמים לבעיות. עם זאת, בהפרעות אחרות של האיזון המיקרוביאלי, מיקרואורגניזמים אלה מסוגלים לגרום לפתולוגיה. פלורת הדיפתרואידים במריחה מיוצגת בדרך כלל על ידי חיידקים הדומים לחיידקי דיפתריה. עודף מספרם נחשב לסימן לוגינוזיס מיקרוביאלי.
- גרדנרלה מתגלה במריחה על פלורה במקרה של דיסביוזה בנרתיק, או מה שנקרא וגינוזיס מיקרוביאלית. גרדנרלה היא מוט זעירה הגורמת לפתולוגיה זיהומית כמו גרדנרלוזיס. התכולה המותרת של גרדנרלה במריחה אינה עולה על 105.
- לפוטריקס במריחה נראה כמו מיקרואורגניזם דק של גראם-שלילי. הלפוטריקס עצמו אינו גורם למחלה, אך יכול ללוות זיהומים אחרים - לדוגמה, הוא מתגלה לעתים קרובות על רקע טריכומוניאזיס, קנדידה, כלמידיה, כמו גם עם חוסר איזון נפוץ של פלורת הנרתיק.
- גונוקוקים במריחה על פלורה ניתן למצוא הן בשופכה והן בחלל הנרתיק. נוכחותם של מיקרואורגניזמים אלה מצביעה על זיהום בזיבה - מחלה המועברת במגע מיני. המחלה דורשת טיפול חד משמעי, ושני בני הזוג המיניים עוברים טיפול.
- חיידקי קורין במריחה על פלורה עשויים להימצא בכמויות בטוחות. זהו סוג של חיידקים בצורת מוט גרם-חיוביים, הידועים יותר כגורמים לדיפתריה. חיידקים אלה חודרים לעיתים לנרתיק מהמעי ובכמויות גדולות עלולים לגרום לתהליכים דלקתיים.
- אקטינומיציטים במריחה על פלורה בדרך כלל מובילים למחלה - אקטינומיקוזיס, הנגרמת על ידי פטריות קרניים. אקטינומיציטים מסוגלים לחיות על הריריות של חלל הפה והעיניים בצורה של פלורה ספרופיטית, ובתנאים נוחים - למשל, על רקע תגובה דלקתית, פטריות מופעלות, אקטינומיקוזיס מתפתחת.
- טריכומונס במריחה על פלורה יכול להפוך לגורם לטריכומונאזיס בנרתיק. מיקרואורגניזמים כאלה הם חיידקים חד-תאיים גדולים המצוידים בשוטון. בטריכומונאזיס, טכנאי המעבדה יכול לזהות גם תאים שלמים וגם חלקיקים הרוסים של חיידקים. הן במצב הראשון והן במצב השני, הם מצביעים על נוכחות של זיהום בטריכומונס.
- אנטרוקוקוס עשוי להימצא בכתם על הפלורה בכמות מסוימת - חיידק זה נחשב אופורטוניסטי, ולכן עם חסינות מספקת והיעדר גורמים מעוררים, אין צורך לפחד ממנו. עם רבייה פעילה של אנטרוקוקים, מתרחשת זיהום אנטרוקוקלי - פתולוגיה כזו מטופלת בדרך כלל באנטיביוטיקה שנקבעה על ידי רופא לאחר ניתוח רגישות הפלורה. הקושי הוא שלזיהום כזה יש לעתים קרובות עמידות מוגברת לסוכנים אנטיבקטריאליים מודרניים רבים. לכן, יש צורך לדעת בבירור איזו אנטיביוטיקה תעזור במצב מסוים.
- כלמידיה במריחה על פלורה מתגלה לעיתים קרובות בו זמנית עם מיקופלזמה ואוראפלזמה. כמויות גדולות של מיקרואורגניזמים אלה עלולות לשבש את תפקוד איברי הרבייה ולגרום לאי פוריות. כדי לאשר כלמידיה ולקבוע טקטיקות טיפול נוספות, יש צורך לבצע אבחון נוסף באמצעות שיטות PCR ו-ELISA.
- חיידקי אי קולי במריחה על פלורה מקובלים בכמויות קטנות. עם זאת, עם רבייה המונית של חיידקים, מתעוררות בעיות, כגון וגינוזיס מיקרוביאלית ומחלות אחרות. הפתולוגיה נרפאת בדרך כלל לחלוטין, ללא התפתחות נוספת של סיבוכים.
כיצד לטפל בפלורה במריחה?
יש לציין כי הפלורה עצמה אינה דורשת טיפול: ניתן לרשום למטופל הליכי טיפול אם הפלורה הפתוגנית הופכת לדומיננטית, מה שמוביל להתפתחות של מחלות שונות. לפעמים מספיק לבצע מהלך של נורמליזציה של המיקרופלורה - למשל, עם תרופות המכילות מיקרואורגניזמים מועילים (לקטובצילים, תרביות יוגורט חיות, פרוביוטיקה וכו').
פתולוגיות כגון זיבה, מיקופלזמוזיס, טריכומונס וכלמידיה דורשות תמיד טיפול בתרופות מיוחדות המשפיעות על קבוצת המיקרואורגניזמים המתאימה. הטיפול יכול להיות מורכב - זריקות, תרופות דרך הפה, נרות, משחות, השקיה. במקרים קלים, ניתן להשתמש רק בנרות או בקרמים.
ההחלטה על כדאיות הטיפול, כמו גם היקף הטיפול, מתקבלת על ידי הרופא המטפל על סמך בדיקות והתמונה הקלינית הקיימת.
כיצד לטפל בפלורת קוקוס במריחה?
הטיפול מורכב בדרך כלל משימוש מקומי בתרופות למשך 7-14 ימים. בטאדין משמש לרוב בגינקולוגיה, אך התוויות נגד ותופעות לוואי (למשל, גירוד, גירוי של רירית הנרתיק) נלקחות בחשבון בעת מתן התרופה.
כל פלורת קוקוס נפוצה דורשת שימוש בתרופות אנטיבקטריאליות - קלינדמיצין, מטרונידזול. תרופות כאלה יכולות להיות מוצגות בכל צורת מינון נוחה: מטבליות ואירוסולים ועד נרות וקרמים.
בנוסף, הרופא עשוי לרשום תרופות להפעלת מערכת החיסון, כמו גם פרוביוטיקה.
אם יש תלונות על אי נוחות כמו גירוד וצריבה, אזי מתווספים לטיפול אנטי-היסטמינים ותרופות נגד פטריות (הם נקבעים מיד לאחר טיפול אנטיביוטי).
במקרה של נגעים קלים בקוקוס, הרופא יכול להסתדר ללא אנטיביוטיקה, ולהחליף אותם בתמיסות חיטוי (לדוגמה, תמיסת כלורהקסידין), כמו גם תרופות דרך הפה (לדוגמה, תרחיף לקטובצילין). בנוסף, נשים צריכות להתקלח עם עירוי קלנדולה, קמומיל וקלנדינה.
כיצד לשחזר פלורה במריחה?
השלב הראשוני של שיקום הפלורה מורכב מנטרול מיקרואורגניזמים פתוגניים. כדי לנקות את הרקמות הריריות מחיידקים "מיותרים", הרופא לרוב רושם תרופות מקומיות - אלה יכולות להיות נרות וגינליים או טמפונים ספוגים בתמיסות רפואיות. חלק מהמטופלים צריכים ליטול בנוסף תרופות נגד פטריות.
השלב השני בדרך לייצוב המיקרופלורה נחשב לרוויה שלה בלקטובצילים ובמיקרואורגניזמים אחרים המהווים חלק מהפלורה הבריאה. לשם כך, נקבעות תרופות מיוחדות, תוך ניטור מעבדתי בו זמנית של תהליך הנורמליזציה.
כמו כן, יש לזכור כי שמירה על הפלורה בטווח הנורמלי בלתי אפשרית עם תפקוד לקוי של מערכת החיסון, בעיקר ברמה המקומית. לכן, חולים רבים צריכים ליטול בנוסף תרופות לתיקון מערכת החיסון, כגון נרות בעלי תכונות אימונומודולטוריות. לעיתים טיפול כזה מתבצע מיד לפני טיפול אנטיביוטי.
לתהליך המלא של ייצוב הפלורה, בדרך כלל מספיק חודש. יש לאשר זאת באמצעות בדיקות מעבדה - כלומר, לאחר סיום הטיפול, המטופל בודק שוב את הפלורה במריחה.
טיפול בלויקוציטים מוגברים במריחה על הפלורה
הנורמה של לויקוציטים במריחה לפלורה תלויה באזור בו נלקח החומר. בדרך כלל, רק מספר קטן מהם מותר במריחה - עד 15-20 (עד 5 בדרכי השתן, עד 10 בחלל הנרתיק, ובצוואר הרחם - עד 20 יחידות). מדד זה עולה בחדות בתגובות דלקתיות (קולפיטיס, דלקת השופכה), וככל שהוא גבוה יותר, כך התגובה הדלקתית חריפה יותר. עלייה קלה בערך במהלך ההריון מותרת גם כן - לדוגמה, ניתן למצוא עד 15-20 יחידות על דפנות הנרתיק, וזה ייחשב כוריאציה של הנורמה.
אם יש דלקת, הרופא ירשום טיפול אנטי דלקתי. התרופות נבחרות בהתאם למאפיינים הכלליים של תוצאות המעבדה. ככלל, הטיפול משולב וכולל פעולה מקומית, טיפול כללי ושיקום לאחר מכן של פלורה מספקת.
באופן מקומי, נקבע שטיפה (4-5 ימים) עם כלורהקסידין, מירמיסטין, חליטות צמחים (קמומיל, מרווה, קלנדולה). מומלץ להכניס נרות נרתיקיים בעלי השפעה אנטי דלקתית: התרופות המועדפות הן לרוב הקסיקון, בטאדין, פוליגינקס וכו'. אם זוהה זיהום פטרייתי במריחה, הרופא ימליץ להשתמש בנרות נגד פטריות, כגון קלוטרימזול, ליברול, פימאפוצין וכו'. יש להכניס נרות כאלה 1-2 פעמים ביום, ומהלך הטיפול יכול להיות 1-2 שבועות.
אם בדיקות מעבדה מצביעות על נוכחות של וירוסים, פתוגנים של מחלות המועברות במגע מיני, או זיהומים סמויים המועברים במגע מיני, אז יש צורך בטיפול אנטי-ויראלי או אנטיבקטריאלי סיסטמי.
השלב האחרון לטיפול מוצלח הוא שיקום המיקרופלורה. משתמשים בנרות נרתיקיים או טמפונים ספוגים בתמיסות פרוביוטיות. ניתן גם מתן פומי של תרופות משקמות למשך חצי חודש עד חודש אחד. בסוף הטיפול, מתבצעת הערכה מבוקרת של הפלורה במריחה.


 [
[