המומחה הרפואי של המאמר
פרסומים חדשים
נוירומה של מורטון
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
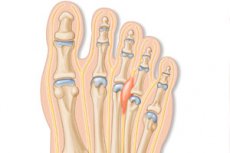
לתופעה הנפוצה של עיבוי עצבים באזור הבין-טרסל והמטאטרסופלנגאלי של הגפה התחתונה יש שמות רבים, אחד מהם הוא נוירומה של מורטון בכף הרגל. בין המונחים האפשריים האחרים: מחלת מורטון או נוירלגיה, פיברוזיס צמחי פרינורלי, נוירומה בין-טרסלית, תסמונת המטאטרסלגיה של מורטון ועוד. כל סוגי הפתולוגיה מלווים בכאב חמור בהליכה ובמגבלת תנועות באזור כף הרגל. הטיפול הוא שמרני וכירורגי כאחד, בהתאם לאינדיקציות. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
נוירומה של מורטון קשורה לפגיעה בעצב הבוהן של הסוליה באזור ראש עצם המטאטרסל. צרור העצבים עשוי להיות תחת לחץ מצד הרצועה הטרסלית הרוחבית.
ברוב המקרים, עצב הבוהן המשותף בחלל הבוהן השלישי של גפה אחת מושפע. העצב בחלל הבוהן האחר של כף הרגל מאובחן בתדירות נמוכה יותר.
נוירומה של מורטון היא בעיקר מחלה "נקבית". מומחים מייחסים עובדה זו לשימוש קבוע של נשים בנעלי עקב גבוהות. הפתולוגיה מטופלת על ידי נוירולוגים וטראומטולוגים אורתופדיים. הגיל הממוצע של חולים הפונים לרופאים בנוגע לנוירומה של מורטון הוא 45-55 שנים.
המונח "נוירומה של מורטון" נוצר הודות לשם משפחתו של הרופא שתיאר לראשונה את הפתולוגיה הכואבת של עצבי האינטרפינגר וקרא לה נוירומה של כף הרגל. אגב, "נוירומה" במקרה זה - לא בדיוק השם הנכון, שכן התסמונת אינה קשורה כלל לגידול שפיר. מומחים מציינים כי נכון יותר לכנות תסמונת זו מטטרסלגיה. בסיווג הבינלאומי של מחלות (ICD 10), נוירומה של מורטון רשומה תחת G57.6 כנגע בעצב הפלנטרי. [ 2 ]
גורם ל של הנוירומה של מורטון.
הסיבה הסבירה ביותר לנוירומה של מורטון היא עומס יתר וקבוע על קדמת כף הרגל, אשר בתורו נגרם בעיקר משימוש יומיומי בנעלי עקב גבוהות. "אשמים" פחות נפוצים הם:
- נעליים לא נוחות, צמודות ולא מתאימות;
- הליכה לקויה (גם עקב סיבות פתולוגיות אחרות);
- עודף משקל (עומס נוסף על כף הרגל);
- פעילויות תעסוקתיות הכרוכות בתקופות ארוכות על הרגליים.
נוירומה של מורטון מתפתחת לעיתים קרובות אצל חולים הסובלים מעיקום של כף הרגל, מכף רגל שטוחה ועיוות שטוח-וולגוס. [ 3 ]
תפקיד פרובוקטיבי מתבצע:
- כל מיני נגעים טראומטיים בחלק הדיסטלי של הגפה התחתונה, כולל חבלות, נקעים, שברים, כמו גם פגיעות אחרות המלוות בנזק, דחיסה של העצב;
- תהליכים זיהומיים כגון דלקת גידים או בורסיטיס של מפרקי כף הרגל, דלקת אנדרטריות מחיקה או טרשת עורקים, כל תהליך גידולי באזור כף הרגל.
גורמי סיכון
התפתחות הנוירומה של מורטון מתרחשת תחת השפעת גורמים פנימיים וחיצוניים מסוימים. גורמים כאלה יכולים להיות:
- עודף משקל, אשר מפעיל עומס מוגזם על הגפיים התחתונות ותורם לדחיסה מתמדת של סיבי עצב באזור כף הרגל.
- פגיעות ברקמות רכות, בעצמות ובמנגנוני מפרקים של הרגל הדיסטלית.
- זיהומים (במיוחד בעלי אופי כרוני) המשפיעים על מערכת השרירים והשלד.
- עקמומיות כף הרגל, כפות רגליים שטוחות.
- שימוש תכוף בנעליים לא נוחות (נעלי עקב צמודות, מעוקלות, גבוהות).
- תהליכי גידול של החלקים הדיסטליים של הגפיים התחתונות.
- עומס מוגזם על הרגליים (ספורט, עומס תעסוקתי, עמידה או הליכה ממושכת באופן קבוע).
פתוגנזה
המנגנונים הפתוגניים של התפתחות נוירומה של מורטון נחקרו רק באופן חלקי, אך מומחים הציגו כמה מההנחות הסבירות ביותר בנושא זה. כך, במהלך המחקר המורפולוגי, נמצא כי בנקודה מסוימת נוצר עיבוי על הענף הבין-טרסל של עצב השוקה, שאינו למעשה נוירומה, אלא נוירומה שקרית, בדומה לזו המתרחשת בגזע העצב המדיאני מעל אזור הדחיסה בתסמונת התעלה הקרפלית. התהליך הפתולוגי הוא ככל הנראה ממקור איסכמי.
גורם התחלתי נוסף עשוי להיות מיקרוטראומה חוזרת או מרובה או דחיסה של העצב בין עצמות המטטרסל השלישית והרביעית. כתוצאה מתהליכים פתולוגיים אלה, הרצועה הבין-טרסלית הרוחבית של כף הרגל חווה לחץ מתמיד, מתפרקת ונוצרת בצקת. עצב הפלנטר המדיאני וכלי הדם הסמוכים נעקרים ומתרחשת איסכמיה.
על פי מחקרים, הגודל הממוצע של נוירומה של מורטון הוא 0.95-1.45 ס"מ אורך ו-0.15-0.65 ס"מ רוחב. תצורת האלמנט הפתולוגי היא מוארכת, בצורת כישור. [ 4 ]
תסמינים של הנוירומה של מורטון.
נוירומה של מורטון יכולה להיות אסימפטומטית, אך רק כאשר גודלה אינו עולה על 5 מ"מ. ככל שהפתולוגיה מתקדמת, מופיעים כאבי "ירי" ומשיכה באזור האצבעות השלישית והרביעית של כף הרגל. הכאב קשור לפגיעה פיזית, בדרך כלל בשילוב עם קהות חושים, אלודיניה. בתקופת מנוחה (למשל, מנוחת לילה), הסימפטומטולוגיה נעדרת לרוב.
בהיעדר טיפול בשלב זה של נוירומה של מורטון, התמונה הקלינית מחמירה בהדרגה. הכאב שכיח יותר, עז, מכאב לחד, צורב, מתחיל להטריד לא רק בפעילות גופנית, אלא גם במנוחה. לעתים קרובות מטופלים מדברים גם על תחושה כזו כמו תחושת נוכחות של חלקיק זר בנעל. חיצונית, כף הרגל אינה משתנה.
כאב חד מופיע בעת ניסיון למשש את הנקודה הכואבת. עם הזמן, הפרעות חושיות מחמירות, עד לאובדן תחושה באזור המוקד הפתולוגי.
סימנים ראשוניים כואבים של נוירומה של מורטון מופיעים בדרך כלל ברקע או מיד לאחר פעילות גופנית (הליכה, ריצה, עמידה ממושכת):
- תחושת גירוד, נקודתית, וכאב לאחר שפיכה באזור הבוהן השלישית והרביעית של כף הרגל;
- אי נוחות עקצוצה באזור כף הרגל, אשר גוברת עם מאמץ;
- אובדן תחושה חלקי או מלא באצבעות כף הרגל;
- קהות, נפיחות של הגפה התחתונה הדיסטלית;
- כאב חד בכף הרגל לאחר מאמץ, עם אפשרות להקרנה לאצבעות רגליים אחרות, עקב, קרסול.
התסמינים הראשונים חולפים לעיתים קרובות במהירות, ומופיעים שוב רק לאחר מספר חודשים. הבעיה נפתרת לעיתים קרובות על ידי מעבר מנעלי עקב גבוהות לנעליים שטוחות.
סיבוכים ותוצאות
אם תתעלמו מהטיפול בנוירומה של מורטון, לא תתייעצו עם רופאים או לא תמלאו אחר מרשמים אורתופדיים, תהליך המחלה יחמיר בהתמדה. הסיכון לתוצאות שליליות יגדל:
- תסמונת כאב מחמירה, כאבים בלילה;
- צליעה, הפרעות בהליכה;
- הצורך לנעול רק נעליים מיוחדות (נעליים אורתופדיות);
- עקמומיות עמוד השדרה;
- מעורבות של מפרקים אחרים בתהליך הפתולוגי, הנובעת מהפרה של ביומכניקת המפרקים;
- התפתחות של נוירוזות, דיכאון, הקשור לכאב מתמיד וחוסר יכולת לבצע פעילויות יומיומיות רגילות.
עם הזמן, תסמונת הכאב נעשית חזקה יותר, וההתקפים מתארכים ותכופים יותר. במצבים מוזנחים, שיטות טיפול שמרניות מאבדות מיעילותן ויש להשתמש בהתערבות כירורגית, ולאחריה תקופת שיקום ארוכה למדי. [ 5 ]
אבחון של הנוירומה של מורטון.
אמצעי אבחון לחשד לנוירומה של מורטון הם פשוטים יחסית ומבוססים בעיקר על המיקום הטיפוסי של מוקד הכאב (אצבע שלישית עד רביעית). במהלך לחיצה מיששית של החלל הבין-טרסלי השלישי לאחר כחצי דקה, המטופל חש צריבה וחוסר תחושה. תפקוד המפרק תקין. הפרעות חושיות מצביעות על נוכחות של נזק לגזע העצב.
הבדיקות לאיתור נוירומה של מורטון אינן ספציפיות, אך ניתן להזמין אותן כחלק מבדיקות קליניות כלליות.
אבחון אינסטרומנטלי מיוצג בעיקר על ידי רנטגן, שבמקרים מסוימים מאפשר זיהוי של דפוסים גרמיים באזור הדחיסה של הנוירומה.
למרות העובדה שאולטרסאונד - שיטת בדיקת אולטרסאונד - משמשת בדרך כלל באופן פעיל להערכת מצב הרקמות הרכות, היא משמשת לעיתים רחוקות באבחון פתולוגיה של עצבים היקפיים.
MRI גם לא תמיד מסוגל לאשר את האבחנה של נוירומה של מורטון, ובמקרים מסוימים מספק מידע מעוות. טומוגרפיה ממוחשבת גם אינה אינפורמטיבית מספיק עקב היעדר משקעי מינרלים בנוירומה של הרקמות הרכות.
חסימה טיפולית ואבחנתית עבור נוירומה של מורטון היא השיטה הנפוצה ביותר לאבחון אמין. לאחר ביצועה באזור העצב הטרסאלי, תסמונת הכאב נסוגה, מה שמוכיח את נוכחות הנוירומה. [ 6 ]
אבחון דיפרנציאלי
אבחנה מבדלת של נוירומה של מורטון מתבצעת עם הפתולוגיות הבאות:
- סינוביטיס מטטרסופלנגאלית;
- שבר מאמץ במטטרסל;
- דלקת פרקים מטטרסופלנגאלית;
- גידולים בעצמות;
- פתולוגיות של עמוד השדרה המותני (כאב יכול להופיע באזור של מיקום החללים הטרסאליים);
- אוסטאונקרוזיס של ראש המטאטרסל.
בנוסף לשיטות אבחון אינסטרומנטליות, מעורבים תת-מומחים נוספים להתייעצות כחלק מההבחנה: נוירולוג, אורתופד, טראומטולוג, פודולוג. האבחנה הסופית של נוירומה של מורטון נעשית לאחר ביצוע כל הבדיקות הנדרשות, ורק לאחר מכן נבחרות הטקטיקות הטיפוליות המתאימות.
למי לפנות?
יַחַס של הנוירומה של מורטון.
רוב החולים עם נוירומה של מורטון מטופלים בהצלחה באופן שמרני, הכולל בעיקר:
- פריקת כף הרגל;
- שימוש ברפידות מטטרסליות, מוספים, סופינטורים, מדרסים אורתופדיים;
- שימוש בעצירה רטרוקפיטלית (מורידה לחץ על העצב בזמן הליכה).
מכשירים אורתופדיים שונים מנרמלים את העומס על כף הרגל, מאזנים את הקשת הרוחבית, מפחיתים את הלחץ של מנגנון העצם והרצועות על גזע העצב הפגוע, מה שעוזר להאט את התקדמות התהליך הפתולוגי. במקביל, התגובה הדלקתית שוככת, הכאב נעלם, תפקוד כף הרגל משוחזר וההליכה משתפרת.
בנוסף, ניתן להשתמש בקומפרסים מורכבים עם הרדמה מקומית ותרופות נוגדות דלקת לא סטרואידיות, דימקסיד, מרגיעי שרירים. בנוסף, כלולים גם טיפול ידני, הזרקות של קורטיקוסטרואידים לחלל הטרסל מהחלק החיצוני של כף הרגל. גישה זו כבר הובילה להחלמה של כל מטופל שלישי, ובאחרים גורמת לשיפור קבוע בבריאות.
אם שיטות אלו אינן יעילות, פונים למנתחים. [ 7 ]
תרופות
כדי לטפל בכאבי כף הרגל, חולים עם נוירומה של מורטון מקבלים תרופות נוגדות דלקת לא סטרואידיות, מרגיעי שרירים, משככי כאבים, זריקות קורטיקוסטרואידים, [ 8 ], [ 9 ], זריקות אתנול טרשתי. [ 10 ] תרופות אלו מצליחות בהקלה על כאבים, הקלה על התכווצויות שרירים והקלה על מהלך התגובה הדלקתית. ניתן להשתמש בתרופות בצורה של טבליות, זריקות, תכשירים חיצוניים (משחות, ג'לים), נרות.
תרופות הטבליות הפופולריות ביותר הן:
- קטורולק (קטנוב, קטוקם, קטופריל) - נלקח במינון יחיד של 10 מ"ג, ובמקרה של שימוש חוזר - 10 מ"ג עד ארבע פעמים ביום, בהתאם לעוצמת הכאב. המינון היומי המרבי הוא 40 מ"ג. תופעות הלוואי הסבירות ביותר: בעיות באיברי העיכול, סיבוכים המטולוגיים, תפקוד כלייתי לקוי.
- זלדיאר (טרמדול עם אצטמינופן) - נקבע על ידי רופא בהתאם להתוויות. המינון המקסימלי ליום הוא 8 טבליות. המרווח בין המנות הוא לפחות שש שעות. תופעות לוואי: כאב ראש, נדודי שינה, אלרגיות, בחילות, מצב היפוגליקמי.
- איבופרופן - יש ליטול 200-400 מ"ג כל 5 שעות, לפי הצורך. אין ליטול יותר משש טבליות במהלך היום. יש להשלים את הטיפול תוך חמישה ימים. בשימוש ממושך, ייתכנו בעיות במערכת העיכול.
- דיקלופנק - יש לרשום 75-150 מ"ג ליום, מחולק ל-2-3 מנות. שימוש ממושך עלול לגרום לסחרחורת, צלצולים באוזניים, בחילות, נפיחות בבטן.
למתן תוך שרירי, הוא מנוהל בעיקר:
- מלוקסיקם - ניתן תוך שרירית במינון של 15 מ"ג פעם ביום, פעם אחת או למשך 2-3 ימים. עם שימוש ממושך, עלולות להתפתח בעיות עיכול, החמרה של קוליטיס, דלקת קיבה.
- פלקסן - ניתן תוך שרירית לאחר דילול ראשוני של הליופיליזט עם ממס. המינון הוא 100-200 מ"ג ליום. לאחר סילוק התהליך הכואב החריף, מומלץ לעבור מזריקות לכמוסות או נרות. המינון היומי המרבי הוא 300 מ"ג.
ספזגן, ברלגין, טריגן מתאימים למתן חד פעמי להקלה על כאבים.
חומרים חיצוניים בצורת משחות, ג'לים, קרמים נקבעים רק בשילוב עם תרופות אחרות בעלות פעולה מערכתית. שימוש עצמאי במשחות אינו מתאים ואינו יעיל. רשימת התכשירים החיצוניים היא בערך כדלקמן:
- משחת אינדומטצין מורחת על האזור הפגוע עד ארבע פעמים ביום, תוך שפשוף עדין. מומלץ למרוח את המשחה כל שש שעות.
- קטופרופן - לשימוש 2-3 פעמים ביום, תוך מריחת שכבה דקה עם שפשוף זהיר נוסף. ניתן להשתמש לפונופוזיס. אין להשתמש במקרה של רגישות יתר לקטופרופן או לתרופות נוגדות דלקת שאינן סטרואידיות אחרות.
- פיינלגון - לאחר קביעת הרגישות ובהיעדר תגובה אלרגית יש למרוח על האזור הפגוע 2-3 פעמים ביום, באמצעות אפליקטור מיוחד. לאחר המריחה יש לשטוף היטב את הידיים.
אם המטופל מתבונן במנוחה במיטה, אז נרות רקטליים עם פעולה משככת כאבים ואנטי דלקתית, למשל, מצוינים עבורו:
- וולטארן משמש לפני השינה, וכן במהלך היום (לפי הצורך), נרות אחת. מהלך הטיפול האופטימלי הוא עד 4 ימים.
- אוקי (קטופרופן) נרשם על ידי רופא ומשמש כמשכך כאבים. ככלל, נרות אחת (160 מ"ג) מונחים מדי יום לפני השינה.
האם עיסוי יעזור?
במקרים רבים, טיפולי עיסוי יכולים לסייע בהקלה על כאבים ובהרפיית שרירים תפוסים - במיוחד כאשר הם מבוצעים על ידי מטפל בעיסוי מקצועי.
חולים עם נוירומה של מורטון עוברים עיסוי כפות רגליהם מדי יום במשך שבועיים. זה מאפשר:
- כדי להרפות את השרירים המתוחים;
- להקל על הכאב על ידי הפחתת הלחץ על העצב הפגוע;
- כדי לעצור את התפתחות התגובה הדלקתית;
- ישפר את תפקוד המפרקים.
חשוב לא להפעיל לחץ רב מדי על ראשי עצמות כף הרגל במהלך העיסוי. לחץ גס ולא נכון (לא עקבי) מוביל לעיתים קרובות להחמרת הבעיה ולהגברת הכאב.
השפעה טובה נצפית משימוש בעיסוי "קר". לצורך ההליך, קחו בקבוק פלסטיק קטן, שפכו לתוכו קוביות קרח ועסו (גלגלו) את כף הרגל הכואבת על הרצפה.
טיפול כירורגי
ישנן מספר אפשרויות לטיפול כירורגי בנוירומה של מורטון. ההתערבות הנפוצה ביותר באמצעות הרדמה מקומית היא הסרה עצמה של המוקד הפתולוגי. מכיוון שהנוירומה היא חלק היפרטרופי של חוט העצב, היא מבודדת ונכרתת. בדרך כלל ניתוח זה מוביל לחיסול תסמונת הכאב, אך באזור כף הרגל נותר אזור קטן של אובדן תחושה. כל תפקודי הגפה התחתונה וכף הרגל נשמרים, תהליך ההחלמה נמשך כחודש.
מומחים רבים סבורים כי התערבות זו רדיקלית מדי במקרים רבים, ולעתים קרובות היא עשויה להספיק כדי לנתח (לשחרר) את הרצועה הרוחבית בין עצמות המטאטרסל, מה שישחרר את העצב. "יתרון" נוסף של טכניקה זו הוא היעדר הפרעות חושיות שיוריות בכף הרגל. שיטות רדיקליות יותר מתאימות רק אם השחרור אינו יעיל.
אוסטאוטומיה של עצם המטטרסל הרביעית, או ניתוח דקומפרסיה עצבית עבור נוירומה של מורטון, משמשים לעיתים רחוקות יחסית. דקומפרסיה עצבית מושגת על ידי תזוזה של ראש עצם המטטרסל הרביעית לאחר אוסטאוטומיה. ההתערבות מתבצעת באמצעות חתך זעיר או ניקוב רקמה תחת פיקוחו של רדיולוג. [ 11 ]
מְנִיעָה
אמצעי מניעה למניעת התפתחות נוירומה של מורטון הם פשוטים למדי וכוללים את הנקודות הבאות:
- לנעול נעליים נוחות, לא צרות מדי, במידה המתאימה, ללא עקבים גבוהים;
- טיפול מקיף ובזמן בכל פתולוגיה של כף הרגל, תוך שימוש בטיפול תרופתי, פיזיותרפיה, פיזיותרפיה, פיזיותרפיה, מכשירים אורתופדיים בהתאם לצורך;
- הימנעות מעומס יתר והיפותרמיה של הגפיים התחתונות;
- בקרת משקל;
- מניעת עקמומיות של כפות הרגליים והבהונות;
- מניעת פציעות.
אם לא ניתן היה להימנע מעומס מוגבר על כפות הרגליים, מומלץ לבצע מיד עיסוי מרגיע של האצבעות ושל כף הרגל כולה, ולבצע אמבטיה עם חומר ניגוד. אנשים הסובלים מכף רגל שטוחה או עקמומיות אחרת של כף הרגל צריכים להתייעץ עם מומחה לגבי בחירת נעליים אורתופדיות או מכשירים מיוחדים (מדרסים, רפידות מתקנות, סופינטורים).
תַחֲזִית
הפרוגנוזה יכולה להיות חיובית, אם המטופל פונה בזמן לרופאים - בסימנים הכואבים הראשונים, כאשר עדיין קיימת הזדמנות לעצור את התהליך הפתולוגי ולמנוע התפתחות של שינויים בלתי הפיכים ברקמות.
טיפול מאוחר יותר הוא בדרך כלל מסובך יותר. לעתים קרובות יש צורך לפנות לעזרת מנתחים כדי למנוע החמרה נרחבת של התפקוד הנוירולוגי והופעת מגבלות בולטות על היכולות המוטוריות של האדם.
במקרים מתקדמים, הדבר יכול להוביל לפגיעה מוטורית מתמשכת כתוצאה מכאב חמור. למעשה, החולה הופך לנכה וזקוק להתערבות כירורגית דחופה.
יש רק מסקנה אחת: נוירומה של מורטון בכף הרגל מטופלת בהצלחה באופן שמרני בשלב הראשוני, כך שאם מופיעים הסימנים הראשונים, יש להתייעץ עם רופא ללא דיחוי. מחלה מוזנחת ניתנת גם לטיפול, אך מסובכת ומורכבת יותר: ייתכן שיידרש ניתוח.

