המומחה הרפואי של המאמר
פרסומים חדשים
גליומה של המוח
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
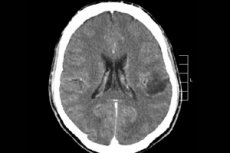
מבין תהליכי הגידול הרבים של מערכת העצבים המרכזית, גליומה מוחית מאובחנת לרוב - מונח זה הוא קולקטיבי, הגידול משלב את כל המוקדים המפוזרים של אוליגודנדרוגליה ואסטרוציטים, אסטרוציטומה, אסטרובלסטומה וכן הלאה. גידול כזה יכול להיות בעל דרגות ממאירות שונות, והוא נוצר ממבנים גליאליים - תאים הממוקמים סביב נוירונים. אזור המיקום העיקרי של גליומות הוא ההמיספרות המוחיות, דפנות חדרי המוח והכיאזמה - אזור החיתוך החלקי של סיבי עצב הראייה. חיצונית, הגידול הוא אלמנט גושי בגוון ורדרד או אדמדם, תצורה עגולה או בצורת כישור עם גבולות לא ברורים. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
בכ-5% מהמקרים, גליומות קשורות לפתולוגיות תורשתיות - בפרט, נוירופיברומטוזיס ותסמונות אחרות בעלות תורשה דומיננטית. מומחים מציינים כי הרוב המוחלט של גליומות המוח מתפתחות באופן ספורדי - כלומר, ללא סיבה ברורה.
בסך הכל, גידולים ראשוניים של מערכת העצבים המרכזית מהווים כ-2% מכלל הגידולים, או קצת יותר מ-21 מקרים לכל מאה אלף תושבים. מביניהם, גליומות מתרחשות ב-35-36% מהמקרים, ויותר מ-15% מהן הן גליובלסטומות.
על פי נתונים מסוימים, גליומה משפיעה על גברים בתדירות גבוהה יותר מאשר נשים - הגידול נפוץ במיוחד בקרב אנשים מעל גיל 50.
שכיחות גליומות בקרב קשישים בעולם גדלה באופן משמעותי בעשורים האחרונים. הסיבות לתופעה זו טרם נקבעו.
על פי הגדרת ארגון הבריאות העולמי, זוהו שלושה וריאנטים עיקריים של גידולי גליה, הנבדלים זה מזה במאפייניהם ההיסטולוגיים. אלו הן אוליגודנדרוגליומות, אסטרוציטומות ואוליגואסטרוציומות משולבות. שכיחות כל תת-סוג של פתולוגיה ממאירה נמוכה לא נקבעה באופן מהימן. מחקרים מסוימים מצביעים על עלייה בשכיחות אוליגודנדרוגליומות מ-5% ל-30% וירידה בשכיחות האסטרוציטומות.
גידולי גליה מסוגלים לחדור לרקמת מוח, והרוב המכריע של מוקדים בדרגה נמוכה הופכים לממאירים תוך מספר שנים. [ 2 ]
גורם ל של גליומות המוח
גליומה במוח היא קבוצה שלמה של תהליכי גידול, שהמאפיין המשותף להם הוא היווצרותם ממבנים גליאליים של מערכת העצבים המרכזית הממוקמים ברקמת המוח. גידולים כאלה מחולקים לשני וריאנטים היסטופתולוגיים: גליומות ממאירות גבוהות וגליומות ממאירות נמוכות.
מקור היווצרות הגדילה הוא תאי נוירוגליה (אסטרוציטים, אוליגודנדרוציטים), המספקים את הבסיס המבני ואת הכדאיות של נוירוני המוח.
תהליכי גידול גליאליים נבדלים מאוד במבנה, בשינויים מוטציונליים בגנים, באגרסיביות, במאפיינים קליניים, במאפיינים אבחנתיים, בתגובה לטיפול ובפרוגנוזה של המטופלים. גידולים עובריים ואפנדימליים של מערכת העצבים המרכזית - בפרט, מדולובלסטומות ואפנדיומות - נבדלים במבנה ההיסטולוגי שלהן אך דומים מבחינת הטיפול.
אלמנטים גליאליים סווגו לראשונה כקטגוריה מבנית נפרדת של מערכת העצבים בסוף המאה ה-19.
רקמת נוירוגליה מורכבת מתאים בעלי פונקציות עזר: טרופיות, תמיכה, הגנה, הפרשה. נוירונים וגליוציטים קיימים יחד זה עם זה, הם יחד יוצרים את מערכת העצבים ויש להם חשיבות רבה בתהליכים הכלליים של הפעילות החיונית של האורגניזם.
גליוציטים מסווגים באופן גס למספר צורות עיקריות: אסטרוציטים, אוליגודנדרוציטים, תאים אפנדימליים ותאי מיקרוגליה.
עד היום, מדענים אינם יכולים לענות על השאלה לגבי הגורמים האמינים להיווצרות גידולים נוירוגליים. יש להניח כי תרומה שלילית מסוימת נובעת מהשפעות רדיואקטיביות, מחלות זיהומיות, שכרות (במיוחד כימית, תעסוקתית). גם הגורם התורשתי חשוב.
גליומות מוחיות נובעות מנוירוגליוציטים לא תקינים בעלי פגם גנטי המוביל לגדילה ותפקוד לא תקינים - מבנים כאלה מכונים "לא בוגרים". תאים לא שלמים ממוקמים לרוב באזור אחד, שבו נוצר הגידול.
במילים פשוטות, היווצרות תאי גליה היא תוצאה של צמיחה כאוטית וספורדית של תאי נוירוגליה שעברו שינוי. התהליך יכול להתפתח מאפנדימוציטים, אוליגודנדרוציטים, אסטרוציטים (אסטרוציטומה, כולל תאי ענק ואנאפלסטיים). [ 3 ]
גורמי סיכון
למרות העובדה שמומחים אינם יכולים לאפיין במדויק את הגורמים להיווצרות אונקופתולוגיות גליה, במקרים מסוימים ניתן למנוע את הופעתן על ידי ביטול גורמי הסיכון העיקריים:
- חשיפה לקרינה מייננת היא בעלת פעילות מסרטנת, עלולה לגרום להתפתחות לוקמיה ולהיווצרות תהליכים סרטניים בעלי מבנה צפוף, כולל אצל אנשים בגיל צעיר. הליכים רפואיים רדיולוגיים תכופים ולא סבירים, קרינה אולטרה סגולה (כולל סולריום) שייכים גם הם להשפעות מסרטנות פוטנציאליות ויכולים לגרום להופעת גידולים באיברים שונים, כולל המוח.
- תופעות לוואי תעסוקתיות, שכרות, קשורות לעיתים קרובות להתפתחות גידולים סרטניים. ייצור גומי וזכוכית, חומרי הדברה ודלקים, מתכות וטקסטיל, צבעים וריאגנטים למעבדה נחשבים מסוכנים במיוחד. בסיכון נמצאים עובדים בתעשיות התעופה והחלל, הפחם והמתכת, מפעלי ייצור כימיים ותוצרי לוואי, חומרי בניין ואלקטרודות, דלקים וחומרי סיכה, פלסטיק ומונומרים.
- זיהום אוויר, מים וקרקע אחראי לעד 4% מכלל פתולוגיות הסרטן בעולם. חומרים מסרטנים, הנמצאים בכמויות גדולות בסביבה, חודרים לגוף דרך אוויר בשאיפה, מי שתייה ומזון. מגורים באזורים לא בטוחים מבחינה אקולוגית - ליד מתקנים תעשייתיים גדולים, מעברי תחבורה עמוסים - נחשבים למסוכנים במיוחד.
- פתולוגיות זיהומיות - ובפרט זיהומים ויראליים - יכולות גם ליצור תנאים נוחים להתפתחות גידולים. חשוב לזכור זאת ולהתחסן מראש, כמו גם למנוע מחלות זיהומיות וטפיליות.
- הרעלת טבק ואלכוהול נחשבים לגורמי סיכון לסוגים רבים של סרטן, לא רק לגליומות במוח.
- פעילות גופנית לא מספקת, עודף משקל, תזונה לקויה, הפרעות מטבוליות, פגיעות ראש, פתולוגיות של כלי דם - גורמי לחץ נוספים שיכולים לעורר את תחילתן של הפרעות תוך תאיות.
- גיל מבוגר הוא התקופה הנפוצה ביותר להתפתחות גידולים בגוף, ולכן אנשים מעל גיל 55 צריכים להקפיד במיוחד על בריאותם.
עם זאת, גורם הסיכון העיקרי והמשמעותי ביותר להתפתחות גליומה נותר נטייה תורשתית.
פתוגנזה
עד כה, למומחים יש מספר הנחות בנוגע להתפתחות גליומות במוח. לכל תיאוריה יש בסיס משלה, אך מדענים טרם זיהו את המנגנון הפתוגנטי הנכון והאמין היחיד. ברוב המקרים, מדובר בגורמים הבאים בהתפתחות גידולים:
כשל באמבריוגנזה, הכולל שיבוש של הנחת איברים ויצירת מבני תאים "לא נכונים";
- חשיפה לקרניים מייננות, חומרים מסרטנים פוטנציאליים בצורת חומרים כימיים, תוספי מזון וכו';
- טראומת ראש;
- הפרעות גנטיות העוברות מדור לדור ("גליומה משפחתית");
- תפקוד לקוי של המערכת החיסונית, זיהומים נוירואליים.
לרוב הגליומות יש צמיחה מפושטת, עם חדירה לרקמת המוח הרגילה שמסביב. בהתאם למידת הממאירות, הגידול יכול להתפתח במשך מספר שנים ללא כל ביטוי. במקרה של מהלך אגרסיבי, התסמינים גוברים במהירות במשך מספר חודשים.
חלק מהגידול נובע משינויים דיסמבריוגנטיים.
גזע המוח יכול להיות מושפע ברמות שונות: גליומה מפושטת של גזע המוח, בתורה, תהיה שונה הן מבחינה אנטומית-מורפולוגית והן מבחינה קלינית. חלק מהגידולים הללו - בפרט, גליומה של לוחית הארבע-פלגיה - יכולים להיות שפירים יחסית, ללא סימני התקדמות. גליומה פונטינית, לעומת זאת, מאופיינת בממאירות ייחודית, באגרסיביות ובפרוגנוזה גרועה.
נגעים מפושטים של מבני מוח, בהם יותר משלושה אזורים אנטומיים של ההמיספרות הגדולות מעורבים בתהליך הפתולוגי, עם אפשרות של דיברגנציה סביב חדרית ומעבר דרך קורפוס המוח, נקראים גליומאטוזיס. [ 4 ]
האם גליומה במוח היא תורשתית?
סיכון מוכח היטב להיווצרות גליומה במוח הוא תורשתי - כלומר, נוכחות של גידולים תוך-מוחיים דומים או אחרים אצל אבות קדמונים ישירים או באותו דור. חשיפה רדיואקטיבית ומגע קבוע או ממושך עם חומרים מסרטנים פוטנציאליים מחמירים את המצב.
לא רק גליומות יכולות להיות תורשתיות, אלא גם מחלות המלוות בגדילת גידול מוגברת ללא התייחסות למיקום - בפרט, זה יכול להיות נוירופיברומטוזיס מסוג 1 ו-2, תסמונת לי-פראומני, היפל-לינדאו. לעתים קרובות בתאי גליומה מתגלים שינויים בגנים או בכרומוזומים מסוימים.
הפתולוגיות העיקריות הקשורות להתפתחות גליומה בבני אדם מסוכמות בטבלה:
פָּתוֹלוֹגִיָה |
כרומוזום |
גֵן |
מגוון של ניאופלזמה |
תסמונת לי-פראומני |
17ר13 |
TR53 |
גידולים נוירו-אקטודרמליים, אסטרוציטומה. |
נוירופיברומטוזיס |
17q11 |
NF1 |
גליומה של עצב הראייה, אסטרוציטומה פילוציטית, נוירופיברומטוזיס |
תסמונת טורקוט |
15:21, 19:22 |
HMLH1, HPSM2 |
אסטרוציטומה |
טרשת נפוצה (תסמונת ברנוויל). |
9q34, 16p13 |
TSC1, TSC2 |
אסטרוציטומה תת-אפנדימלית גיגנטו-תאית |
ללא קשר לאופי הגידול הגנטי, בין אם מדובר במקרה ספורדי או פתולוגיה תורשתית, מדובר בהפרעה עם ביטוי של גן שעבר שינוי פתולוגי. מלבד גידולים שנוצרו כתוצאה מאפקטים של למידה, במצבים אחרים הגורמים לשינויים גנטיים נותרים לא ברורים.
תסמינים של גליומות המוח
מאפייני הסימפטומולוגיה המוקדית תלויים ישירות באזור המיקום של גליומה במוח והופכים לתוצאה של כל מיני הפרעות אנדוקריניות, דחיסה של רקמת עצבים או תהליכים הרסניים מקומיים.
אם הגידול ממוקם באזור הקודקוד, אזי אדם נשלט על ידי ביטויים כגון התקפים, הפרעות חושיות, ליקוי שמיעה.
כאשר הגליומה ממוקמת באזור ההמיספרה הדומיננטית, מתגלות הפרעות דיבור, אגרפיה ואגנוזיה.
גידולים באונה הטמפורלית מלווים לעיתים קרובות בהתקפים עוויתיים, אפזיה, פגיעה בחוש הריח ובתפקוד הראייה וקוצר נשימה.
כאשר לחץ תוך גולגולתי עולה, מתפתחת תמונה מקבילה עם הגבלת שדות ראייה, שיתוק של שרירי העיניים והמיפלגיה.
בשל הספציפיות של תהליך הגידול, גליומה מוחית מלווה תמיד בתסמינים נוירולוגיים במידה זו או אחרת. בהתחלה, יש חולשה כללית ניכרת, המטופל כל הזמן רוצה לישון, היכולת לעבוד נפגעת, תהליכי החשיבה מואטים. בשלב זה קיים סיכון גבוה לאבחון שגוי וכתוצאה מכך, למתן טיפול שגוי. בין שאר הביטויים הלא ספציפיים:
- הפרעות וסטיבולריות, כולל הליכה לא יציבה, אובדן שיווי משקל (למשל, בעת רכיבה על אופניים או טיפוס במדרגות), קהות בגפיים וכו';
- הידרדרות הדרגתית של הראייה, הכפלת התמונה החזותית;
- הידרדרות בתפקוד השמיעה;
- דיבור לא ברור;
- בחילות והקאות בצורת התקפים ללא קשר למזון או שתייה;
- היחלשות שרירי החיקוי ושרירי פנים אחרים;
- אי נוחות בעת בליעה;
- כאבי ראש קבועים (לעתים קרובות בשעות הבוקר).
התמונה הקלינית מתרחבת בהדרגה ומחמירה: אצל חלק מהחולים זה קורה לאט, אצל אחרים - בפתאומיות, פשוטו כמשמעו "לנגד עיניהם", תוך מספר שבועות. במקרה האחרון, מדובר בגליומה מוחית אגרסיבית ומתפתחת במהירות.
סימנים ראשונים
גליומה של המוח בשלבים המוקדמים של ההתפתחות אינה בעלת סימפטומטולוגיה מובהקת. הביטויים הראשונים מתבלבלים לעתים קרובות כסימנים של פתולוגיות אחרות, פחות מסוכנות.
באופן כללי, התמונה הקלינית של גליומה מגוונת ונקבעת על ידי מיקום וגודל המוקד הפתולוגי. ככל שהגידול גדל, מתפתחים ומתגברים תסמינים מוחיים כלליים:
- כאב ראש מתמשך וקבוע שאינו מגיב לתרופות סטנדרטיות (תרופות נוגדות דלקת שאינן סטרואידיות);
- בחילות לסירוגין, לעיתים עד כדי הקאות;
- תחושה לא נוחה וכבדה באזור גלגל העין;
- התקפים.
תופעות מוחיות אינטנסיביות במיוחד כאשר הגידול גדל לחדרים או למערכת הליקויים. ניקוז נוזל השדרה נפגע, לחץ תוך גולגולתי עולה ומתפתח הידרוצפלוס. התהליך משפיע על חלק מסוים במוח, מה שמשפיע על התפתחות המרפאה המתאימה:
- ישנן בעיות בתפקוד הראייה;
- לקות דיבור;
- הפרעות וסטיבולריות (סחרחורת, קואורדינציה לקויה של תנועות) מתרחשות;
- שיתוק, שיתוק של הזרועות, הרגליים;
- זיכרון וריכוז נפגעים;
- תהליכי חשיבה נפגעים;
- הפרעות התנהגותיות הולכות ומתפתחות.
בשלב הראשוני, התסמינים כמעט נעדרים, או שהם כה חסרי משמעות עד שאינם מושכים תשומת לב. מסיבה זו מומחים ממליצים בחום על בדיקות ובדיקות מניעה סדירות. אחרי הכל, ככל שתהליך הגידול מתגלה מוקדם יותר, כך גדלים סיכויי הריפוי וההישרדות. [ 5 ]
גליומה של המוח אצל ילד
מבין גידולי המוח הרבים שנמצאו בילדות, אחוז הגליומות נע בין 15 ל-25%. ילדים יכולים לחלות במחלה בתחילת שנות העשרה ובתחילת שנות העשרים לחייהם, אם כי נדיר מאוד שתינוקות מתחת לגיל 3 יחלו במחלה.
הפתולוגיה מתחילה על רקע מוטציה של תאי גליה. עד היום, אין תשובה לשאלה מדוע מוטציה זו מתרחשת.
הדבר היחיד שנלמד באופן מהימן הוא שמחלות תורשתיות מסוימות הקשורות לסיכון מוגבר לגדילת גידול מגבירות גם את הסבירות לפתח גליומה במוח.
בנוסף, מדענים גילו כי בתאי גליה יכולה להיות שונות בגנים או בכרומוזומים בודדים. בגלל הפרעה זו, מתחיל לפעול מנגנון מוטציה שאינו תורשתי. ייתכן שזה קורה באחד משלבי ההתפתחות המוקדמים ביותר.
עובדה מוכחת היא שנוכחות של לוקמיה חריפה או רטינובלסטומה בהיסטוריה של הילד, או הקרנות מוחיות מכל סיבה אחרת, מגבירות משמעותית את הסיכונים להיווצרות גליומה (לאחר פרק זמן מסוים).
סימפטומטולוגיה בילדות תלויה במידת הממאירות ובמיקום המוקד הפתולוגי. מבחינים בין תסמינים ספציפיים ובלתי ספציפיים:
- תסמינים לא ספציפיים אינם "קשורים" לאזור בו ממוקמת הגליומה. ביטויים שכיחים עשויים לכלול כאבי ראש, סחרחורת, תיאבון ירוד, הקאות ללא קשר לצריכת מזון, ירידה במשקל (מסיבות לא ידועות), תחושת עייפות מתמדת, ירידה בביצועים בלימודים, קשיי ריכוז, הפרעות התנהגות. סימנים אלה נובעים מדחיסה של מבנים תוך גולגולתיים, שניתן להסביר כלחץ ישיר של המסה הגדלה, והפרעה במחזור נוזל השדרה. קיים סיכון להידרוצלה מוחית.
- התסמינים הספציפיים תלויים במיקום המיידי של המוקד הפתולוגי של הגליה. לדוגמה, גידול במוח הקטן מלווה בדרך כלל בהליכה ובאיזון לקויים אצל ילדים. הפגיעה במוח הגדול מתבטאת בהתקפים עוויתיים, וגדילת גידול בחוט השדרה - שיתוק של השרירים. קורה שראיית התינוק מידרדרת בחדות, התודעה מופרעת, השינה נפגעת או מתרחשת בעיה התפתחותית אחרת.
ככלל, בילדות, גליומה ממאירה מתגלה תוך מספר שבועות או חודשים מהתפתחותה: מאופיינת לעתים קרובות בגדילה מהירה ובלתי מבוקרת של הגידול.
ילדים עם גידולי גליה ממאירים מטופלים על ידי רופאים במרכזים קליניים לילדים המתמחים באונקולוגיה ילדים. ככלל, נעשה שימוש בטיפול כירורגי, בקרינה ובקורסי כימותרפיה.
שלב הטיפול החשוב ביותר הוא נוירוכירורגיה. ככל שהיא רדיקלית יותר, כך גדלים סיכויי הריפוי של הילד. אך התערבות כירורגית לא תמיד אפשרית: בפרט, עלולות להתעורר בעיות בהסרת גליומות בגזע המוח, כמו גם בקרינה לילדים מתחת לגיל 3.
גליומות של המוח המרכזי (המוח הביניים והמוח האמצעי) קשות להסרה מלאה, שכן קיים סיכון לפגיעה ברקמה בריאה. אם כריתה מלאה של הגידול אינה אפשרית, לחולה נקבע טיפול פליאטיבי.
ילדים עם גליומות ממאירות מטופלים על פי פרוטוקולים סטנדרטיים שנקבעו באמצעות ניסויים קליניים מבוקרים בקפדנות. הפרוטוקולים הנפוצים ביותר הם כדלקמן:
- HIT HGG 2007: כולל טיפול בילדים בגילאי 3-17 שנים.
- HIT SKK: מתאים לתינוקות (עד גיל שלוש) ואינו כרוך בטיפולי קרינה.
סטטיסטיקות ההישרדות של ילדים עבור גליומות בדרך כלל אינן אופטימיות במיוחד. עם זאת, בשום מקרה לא ניתן לחזות מראש את יעילות אמצעי הטיפול עבור ילד מסוים. חשוב להקפיד על כל הוראות הרופא, דבר המגדיל משמעותית את סיכויי ההחלמה.
טפסים
גליומות יכולות להיות בעלות ממאירות נמוכה וממאירות גבוהה, עם צמיחה אינטנסיבית ונטייה לגרורות. חשוב להבין שממאירות נמוכה אינה שם נרדף לבטיחות הגידול. כל גידול במוח יוצר נפח נוסף, לוחץ על מבנים במוח, מה שמוביל לתזוזה שלהם ולעלייה בלחץ התוך-גולגולתי. כתוצאה מכך, החולה עלול למות.
ישנם שני סוגים עיקריים של אסטרוציטומות ממאירות. אלו הן גליובלסטומות ואסטרוציטומות אנפלסטיות, המחולקות לפי שינויים מולקולריים. גידולים ממאירים משניים שהתפתחו מאסטרוציטומות ובעלי דרגת ממאירות נמוכה נמצאים לרוב אצל חולים צעירים. גידולים ממאירים בתחילה מסוג גליה מופיעים בתדירות גבוהה יותר אצל חולים קשישים.
בהתאם למיקום המבני, גליומות מגיעות ב:
- סופרטנטוריאלי (עם לוקליזציה מעל המוח הקטן באזור החדרים הצדדיים, ההמיספרות הגדולות);
- תת-טנטוריאלי (עם לוקליזציה מתחת למוח הקטן בגומה הגולגולתית האחורית).
על פי מאפיינים היסטולוגיים, מבחינים בין סוגים כאלה של גליומות:
- גליומה אסטרוציטית היא הנפוצה ביותר. בתורה, היא מחולקת לגלומה נודולרית ומפושטת (האחרונה יכולה להתאפיין בגדילה מהירה ודפוס שבץ).
- אוליגודנדרוגליומה - מופיעה ב-5% מהחולים. יש לה פטריפיקטים - אזורים של הסתיידות, לרוב באונה המצחית.
- גליומה אפנדימלית - גדלה מהמבנים המצפים את דפנות התעלה המרכזית של חוט השדרה והחדרים. לעתים קרובות גדלה לתוך עובי חומר המוח, כמו גם לתוך לומן המוח.
מוקדים פתולוגיים מעורבים כגון סאב-אפנדימומה, אוליגואסטרוציטומה וכו' אפשריים גם כן.
כל הגליומות מחולקות לשלבים הבאים:
- גידולים שפירים יחסית הגדלים לאט ללא תסמינים קליניים ברורים.
- גליומות "גבוליות" בעלות צמיחה איטית שהופכות בהדרגה לשלב III ומעלה.
- גליומה ממאירה.
- גליומה ממאירה עם צמיחה והתפשטות אגרסיביות חזקות, עם פרוגנוזה גרועה.
ככל ששלב הממאירות נמוך יותר, כך פחותה הסיכוי לגרורות ולחזרה של הגידול שהוסר, וכך גדלים סיכויי הריפוי של המטופל. הסכנה הגדולה ביותר נשקפת מגליובלסטומה רב-פורמית, תהליך בעל התמיינות נמוכה עם צמיחה והתפתחות אינטנסיביות. [ 6 ]
גרסאות אפשריות ונפוצות ביותר של נוירוגליומה:
- גליומה עם נגעים בגזע המוח ובפונטין ממוקמת באזור שבו המוח מתחבר לחוט השדרה. שם ממוקמים מרכזים עצביים חשובים האחראים על תפקודי הנשימה, הלב והמוטוריקה. אם אזור זה ניזוק, מופרעת עבודת מנגנון שיווי המשקל והדיבור. היא מתגלה לעיתים קרובות בילדות.
- גליומה חזותית משפיעה על תאי נוירוגליה המקיפים את עצב הראייה. הפתולוגיה גורמת לפגיעה בראייה ולאקסופתלמוס. היא מתפתחת בתדירות גבוהה יותר אצל ילדים.
- נוירוגליומה ממאירה נמוכה מאופיינת בגדילה איטית, ממוקמת לרוב בהמיספרות הגדולות ובמוח הקטן. היא מופיעה לרוב אצל צעירים (מתבגרים ומבוגרים צעירים סביב גיל 20).
- גליומה של הקורפוס קלוסום אופיינית יותר לאנשים בגילאי 40 עד 60 ומיוצגת לרוב על ידי גליובלסטומה.
- גליומה של הכיאזמה ממוקמת באזור הצומת האופטי, ולכן מלווה בקוצר ראייה, אובדן שדה ראייה, הידרוצפלוס סתום והפרעות נוירואנדוקריניות. היא יכולה להופיע בכל גיל, אך לרוב משפיעה על חולים עם נוירופיברומטוזיס מסוג I.
סיבוכים ותוצאות
גליומות בעלות ממאירות נמוכה (דרגה I-II, ממאירות גבוהה - למשל, אסטרוציטומה, אוליגואסטרוציטומה, אוליגודנדרוגליומה, קסנתואסטרוציטומה פלאומורפית וכו') וממאירות גבוהה (דרגה III-IV - גליובלסטומה, אוליגודנדרוגליומה אנפלסטית, אוליגואסטרוציטומה ואסטרוציטומה). גליומות דרגה IV הן ממאירות במיוחד.
לגליומה של גזע המוח יש פרוגנוזה שלילית מאוד דווקא משום שהגידול משפיע על אזור מוח כזה, שבו מרוכזים קשרי העצבים החשובים ביותר בין המוח לגפיים. אפילו גידול קטן למדי באזור זה מספיק כדי לגרום למצבו של המטופל להידרדר במהירות ולגרום לשיתוק.
לא פחות תוצאות שליליות מתרחשות כאשר אזורים אחרים במוח מושפעים. לעתים קרובות מדובר בגידול של קליפת המוח, שאינו נותן סיכוי לחיים ארוכים של המטופל, למרות הטיפול. לעתים קרובות ניתן רק לדחות את המוות.
על פי סטטיסטיקות רפואיות, שיעור ההישרדות לחמש שנים הוא לעתים קרובות רק 10-20%. למרות שנתונים אלה תלויים במידה רבה הן במידת הממאירות והן בלוקליזציה המדויקת ובהיקף ההתערבות הכירורגית שבוצעה. לאחר הסרה מלאה של המוקד הפתולוגי, שיעור ההישרדות עולה משמעותית (לפעמים - עד 50%). חוסר טיפול או חוסר האפשרות שלו (מסיבה זו או אחרת) מובטח להוביל למותו של המטופל.
רוב גידולי הגליה הממאירים הנמוכים מסוגלים לחדור לרקמת המוח ולהתפתח לממאירות במשך מספר שנים.
הסיכון להישנות גליומה נחשב על ידי מומחים כ"סביר מאוד". עם זאת, אין להזניח את הטיפול: חשוב להבטיח איכות חיים טובה למשך זמן רב ככל האפשר.
לגליומות חוזרות יש תמיד פרוגנוזה גרועה יותר מאשר לגידולים ראשוניים. עם זאת, פרוטוקולי טיפול מודרניים המבוססים על מחקרי אופטימיזציה טיפולית משיגים לעתים קרובות תוצאות טובות מספיק עבור חולים אפילו עם גידולים ממאירים ביותר.
תוצאות אפשריות לאחר כימותרפיה:
- רזה, רזון, הפרעות עיכול, מחלות פה;
- עלייה ברמת ההתרגשות של מערכת העצבים המרכזית, אסתניה;
- הידרדרות בתפקוד השמיעה, טינטון וצלצולים באוזניים;
- התקפים, הפרעות דיכאון;
- משבר יתר לחץ דם, שינוי בדפוסי הדם;
- אי ספיקת כליות;
- תהליכים אלרגיים, נשירת שיער, הופעת כתמי פיגמנט על הגוף.
לאחר כימותרפיה, מטופלים מציינים היחלשות בולטת של מערכת החיסון, אשר עלולה לגרום להתפתחות של פתולוגיות זיהומיות שונות.
אבחון של גליומות המוח
ניתן לחשוד בגליומה מוחית לפי הסימנים הבאים:
- לחולה יש התקפים מקומיים או כלליים, האופייניים למיקום הקורטיקלי של הגידול ולהתפתחותו האיטית. התקפים אפיים נמצאים ב-80% מהחולים עם גידולי גליה בדרגה נמוכה וב-30% מהחולים עם גליומות בדרגה גבוהה.
- לחץ תוך גולגולתי מוגבר מאפיין במיוחד לגושים הממוקמים באונות המצחיות והקודקודיות הימנית. הפרעה במחזור הדם ובמחזור האלכוהול הקשורה ללחץ תוך גולגולתי גבוה כרוכה בהופעת כאבי ראש מתמידים ומתגברים, בחילות עם הקאות, הפרעות ראייה ונמנום. ישנה בצקת של עצב הראייה, שיתוק של עצב ההסטה. עלייה בלחץ התוך גולגולתי לערכים קריטיים עלולה להוביל להתפתחות תרדמת ומוות. סיבה נוספת ללחץ תוך גולגולתי גבוה היא הידרוצפלוס.
- לחולה יש תמונה מוקדית הולכת וגדלה. בתצורות סופרטנטורליות, התחומים המוטוריים והחושיים מופרעים, המיופיה, אפזיה והפרעות קוגניטיביות מתקדמות.
אם הרופא חושד בנוכחות גידול במוח, עדיף לבצע MRI ללא או עם הכנסת חומר ניגוד (גדוליניום) כדי לברר את מיקומו, גודלו ומאפיינים נוספים. אם הדמיית תהודה מגנטית אינה אפשרית, מבוצעת טומוגרפיה ממוחשבת, וספקטרוסקופיית תהודה מגנטית משמשת כשיטת בידול. למרות האינפורמטיביות של שיטות אבחון אלו, האבחנה הסופית נעשית רק לאחר אישור היסטולוגי במהלך כריתת מוקד הגידול.
בהינתן הקריטריונים הנ"ל, מומלץ להתחיל באבחון עם אנמנזה יסודית, הערכת מצב סומטי-נוירולוגי ומצב תפקודי. הערכת מצב נוירולוגי מתבצעת יחד עם קביעת הפרעות אינטלקטואליות ותפקודיות אפשריות.
בדיקות מעבדה מומלצות:
- בדיקת דם קלינית כללית מלאה;
- פאנל מלא של בדיקת כימיה של הדם;
- בדיקת שתן;
- מחקר קרישת דם;
- ניתוח לסמנים אונקולוגיים (AFP, beta-hCG, LDH - רלוונטי אם יש חשד לפגיעה באזור האצטרובל).
כדי להבהיר נקודות פרוגנוסטיות בחולים עם גליובלסטומה ואסטרוציטומה אנפלסטית, נערכות בדיקות לבדיקת מוטציה בגן IDH1|2-1 ומתילציה של הגן MGMT. בחולים עם אוליגודנדרוגליומה ואוליגואסטרוציטומה, נקבעת קידולציה של 1p|19q.
אבחון אינסטרומנטלי, קודם כל, מיוצג על ידי דימות תהודה מגנטית חובה של המוח (לפעמים - וחוט השדרה). MRI מבוצע בשלוש השלכות באמצעות מצבי T1-2, FLAIR, T1 סטנדרטיים עם חומר ניגוד.
כאשר מצוין, מבוצעות אולטרסאונד של רשת כלי הדם, דימות תהודה מגנטית תפקודי של מקטעי המוטוריקה והדיבור, וכן אנגיוגרפיה, ספקטרוסקופיה, טרקטוגרפיה MR ופרפוזיה.
חקירות נוספות עשויות לכלול:
- אלקטרואנצפלוגרפיה של המוח;
- התייעצויות עם נוירוכירורג, אונקולוג, רדיולוג, רופא עיניים, רדיולוג.
אבחון דיפרנציאלי
אבחנה מבדלת מתבצעת בהכרח עם פתולוגיות שאינן גידוליות - בפרט, עם דימום הנגרם על ידי מום עורקי-ורידי או עורקי, כמו גם עם תהליכים של דה-מיאלינציה של פסאודו-גידול, מחלות דלקתיות (טוקסופלזמוזיס, מורסה מוחית וכו').
בנוסף, יש להבדיל בין מוקד הגידול הראשוני לבין גרורות במערכת העצבים המרכזית.
בעזרת יכולות הדמיית תהודה מגנטית מודרניות, ניתן לבצע אמצעי אבחון מדויקים מספיק, כדי לגלות את מקור המוקד העיקרי במערכת העצבים המרכזית. MRI של המוח מבוצע עם או בלי חומר ניגוד, במצב T1, T2 FLAIR - בשלוש השלכות, או פרוסות דקות בהשלכה צירית (מצב SPGR). שיטות אבחון אלו מאפשרות לקבוע במדויק את המיקום, הגודל, המאפיינים המבניים של הגידול, את הקשר שלו עם רשת כלי הדם ואזורי המוח הסמוכים.
בנוסף, ניתן לבצע CT (עם או בלי חומר ניגוד), אנגיוגרפיה של CT (אנגיוגרפיה של MR), טרקטוגרפיה של MR, זילוח של MR או CT כחלק מהאבחנה המבדלת. CT/PET של המוח עם מתיונין, כולין, טירוזין וחומצות אמינו אחרות משמשת כאשר יש צורך בכך.
יַחַס של גליומות המוח
טיפול ספציפי מורכב מניתוחים, כימותרפיה והקרנות. חובה, במידת האפשר, לבצע כריתה מלאה של מוקד הגידול, המאפשרת הקלה מהירה בתסמינים ואישור היסטולוגי של האבחנה.
לקרינה יש השפעה חיובית על הארכת תוחלת החיים של החולים. מינון כולל של 58 עד 60 Gy, המחולק למנות קרינה אישיות של 1.8-2 Gy, ניתן כסטנדרט. הגידול מוקרן באופן מקומי, בנוסף לכידת עד 3 ס"מ סביבו. טיפול בקרינה מקובל יותר לעומת ברכיתרפיה. במקרים מסוימים, מומלצות שיטות רדיותרפיה, הכוללות הקרנה באמצעות סכין גמא או דוושת גז ליניארית, וכן טיפול בורון בלכידת נויטרונים.
הצורך בכימותרפיה אדג'ובנטית שנוי במחלוקת. במקרים מסוימים, תכשירים של ניטרוסוריאה אפשרו להגדיל את תוחלת החיים של חולים עד שנה וחצי, אך חלק מהתוצאות של שימוש בתכשירים כימיים כאלה היו שליליות. כיום, נעשה שימוש פעיל בחומרים ציטוטוקסיים, טיפול נאו-אדג'ובנטי (לפני קרינה), תרופות משולבות, כימותרפיה תוך-עורקית או כימותרפיה במינון גבוה עם השתלת תאי גזע נוספת.
באופן כללי, לטיפול מוצלח בגליומות, גישה מקיפה חשובה מאוד, שהיקפה תלויה במיקום ובמידת הממאירות של הגוש, בגודלו ובמצב הבריאות הכללי של המטופל.
ביחס לגליומה של גזע המוח, התערבות כירורגית משמשת לעיתים רחוקות. התווית נגד העיקרית לניתוח היא אזור המוקד - בקרבה לחלקים חיוניים. במקרים מסוימים, ניתן להסיר גליומה של הגזע באמצעות שיטות מיקרוכירורגיות, עם כימותרפיה לפני ואחרי הניתוח. התערבות כזו מורכבת מאוד ודורשת כישורים מיוחדים של נוירוכירורג.
ניתוחי קרינה, ובפרט ניתוחים סטריאוטקטיים עם חשיפה למינונים מייננים גבוהים, יעילים למדי. השימוש בטכניקה כזו בשלבים מוקדמים של התפתחות הגידול מאפשר לעיתים להשיג הפוגה ממושכת או אפילו ריפוי מוחלט של המטופל.
קרינה משולבת לעיתים קרובות עם כימותרפיה, מה שמשפר את יעילות ההתערבויות ומפחית את נטל הקרינה. בגליומות, לא כל התרופות הכימו-מנעותיות הן יעילות מבחינה טיפולית, ולכן הן נקבעות באופן פרטני והמרשמים מותאמים במידת הצורך.
כדי להפחית כאב ולהוריד לחץ תוך גולגולתי, ללא קשר לטיפול העיקרי, נקבע טיפול סימפטומטי - בפרט, תרופות קורטיקוסטרואידים, משככי כאבים, תרופות הרגעה.
תרופות
תרופות קורטיקוסטרואידים משפיעות על הנפיחות, מפחיתות את חומרת התסמינים הנוירולוגיים למשך מספר ימים. עם זאת, עקב תופעות לוואי מרובות וסבירות מוגברת לאינטראקציות שליליות עם תרופות כימותרפיות, משתמשים במינונים מינימליים יעילים של סטרואידים, ומפסיקים את מתן הסטרואידים בהקדם האפשרי (למשל, לאחר ניתוח).
נוגדי פרכוסים משמשים באופן שיטתי כאמצעי מניעה משני בחולים שכבר חוו התקפים אפילפטיים. תרופות אלו עלולות לגרום לתסמינים שליליים חמורים וגם לגרום לאינטראקציה עם תרופות כימותרפיות.
נוגדי קרישה רלוונטיים במיוחד בשלב שלאחר הניתוח, שכן הסיכונים להיווצרות טרומבופלביטיס בגליומה גבוהים למדי (עד 25%).
נצפתה השפעה טובה מנטילת תרופות נוגדות דיכאון-חרדה. השימוש במתילפנידאט 10-30 מ"ג/יום בשתי מנות מאפשר לעיתים קרובות לייעל את היכולות הקוגניטיביות, לשפר את איכות החיים ולשמור על כושר העבודה.
אי ספיקת נוירולוגיה וסימני בצקת מוחית (כאבי ראש, הפרעות תודעה) מסולקים על ידי תרופות קורטיקוסטרואידים - בפרט, פרדניזולון או דקסמתזון. |
התוכנית והמינון של קורטיקוסטרואידים נבחרים באופן אינדיבידואלי, תוך הקפדה על המינון המינימלי היעיל. בסוף מהלך הטיפול, התרופות נפסקות בהדרגה. |
קורטיקוסטרואידים נלקחים יחד עם תרופות נגד גסטרו - חוסמי משאבת פרוטונים או חוסמי H2-היסטמין. |
תרופות משתנות (פורוסמיד, מניטול) נקבעות לנפיחות ותזוזה חמורות של מבני מוח, כתוספת לתרופות קורטיקוסטרואידים. |
במקרה של התקפים עוויתיים (כולל אנמנזה) או תסמינים אפילפטיים באלקטרואנצפלוגרם, נקבע טיפול נוגד פרכוסים בנוסף. נוגדי פרכוסים אינם ניתנים למטרות פרופילקטיות. |
לחולים עם אינדיקציות לכימותרפיה מומלץ ליטול נוגדי פרכוסים שאינם משפיעים על תפקוד אנזימי הכבד. תרופות בחירה: למוטריג'ין, חומצה ולפרואית, לבטירצם. אין להשתמש: קרבמזפין, פנוברביטל. |
כאבי ראש בגליומות מוחיות מטופלים באמצעות טיפול בקורטיקוסטרואידים. |
במקרים מסוימים של כאבי ראש, ניתן להשתמש בתרופות נוגדות דלקת שאינן סטרואידיות או טרמדול. |
אם המטופל נוטל תרופות נוגדות דלקת שאינן סטרואידיות, יש להפסיק את מתןן מספר ימים לפני הניתוח כדי למזער את הסיכון לדימום במהלך הניתוח. |
במקרי כאב נבחרים, ייתכן שיומלץ על משככי כאבים נרקוטיים - כגון פנטניל או טרימפרידין. |
כדי למנוע תסחיף ריאתי מהיום השלישי שלאחר הניתוח, נקבע מתן הפרינים בעלי משקל מולקולרי נמוך - בפרט, אנוקספרין נתרן או נדרופרין סידן. |
אם המטופל מקבל טיפול שיטתי נוגדי קרישה או נוגדי צבירה, הוא מועבר להפרינים בעלי משקל מולקולרי נמוך לא יאוחר משבוע לפני הניתוח, עם נסיגה נוספת שלהם יום לפני הניתוח וחידוש 24-48 שעות לאחר הניתוח. |
אם לחולה עם גליומה יש טרומבוז ורידי של הגפיים התחתונות, מתבצע טיפול בנוגדי קרישה ישירים. האפשרות של הצבת פילטר CAVA אינה נשללת. |
כימותרפיה לגליומות ממאירות של המוח
משטרי הכימותרפיה הבסיסיים נגד גידולים עבור גליומות נחשבים ל:
- לומסטין 100 מ"ג/מ"ר ביום הראשון, וינקריסטין 1.5 מ"ג/מ"ר בימים הראשון והשמיני, פרוקרבזין 70 מ"ג/מ"ר מהיום השמיני עד ה-21, טיפולים כל שישה שבועות.
- לומסטין 110 מ"ג/מ"ר כל שישה שבועות.
- טמוזולומיד 5/23 150 עד 200 מ"ג/מ"ר מהיום הראשון עד החמישי, כל 28 ימים.
- טמוזולומיד כחלק מטיפול כימותרפי בהקרנות, 75 מ"ג/מ"ר בכל יום בו ניתנת הקרנות.
- טמוזולומיד עם ציספלטין או קרבופלטין (80 מ"ג/מ"ר), וטמוזולומיד 150-200 מ"ג/מ"ר בימים 1 עד 5 כל 4 שבועות.
- טמוזולומיד 7/7 במינון של 100 מ"ג/מ"ר בימים 1-8 ו-15-22 של הטיפול, עם חזרה כל ארבעה שבועות.
- בווצ'יזומאב 5 עד 10 מ"ג/ק"ג בימים הראשון והחמישה עשר, ואירינוטקן 200 מ"ג/מ"ר בימים הראשון והחמישה עשר, חוזרים על עצמם כל ארבעה שבועות.
- בווצ'יזומאב 5 עד 10 מ"ג/ק"ג בימים הראשון, החמישה עשר והעשרים ותשעה, ולומסטין 90 מ"ג/מ"ר ביום הראשון כל שישה שבועות.
- בווצ'יזומאב 5 עד 10 מ"ג/ק"ג בימים הראשון והחמישה עשר, לומוסטין 40 מ"ג בימים הראשון, השמיני, החמישה עשר והעשרים ושניים, חוזרים על עצמם כל שישה שבועות.
- בווצ'יזומאב 5 עד 10 מ"ג/ק"ג בימים הראשון והחמישה עשר, חוזר על עצמו כל ארבעה שבועות.
תרופות ציטוסטטיות במקרים רבים מעכבות בהצלחה את צמיחת תאי הגידול, אך אינן מראות סלקטיביות כלפי רקמות ואיברים בריאים. לכן, מומחים זיהו מספר התוויות נגד בהן כימותרפיה של גליומה אינה אפשרית:
- רגישות אישית מוגזמת לסוכנים כימו-מנעים;
- פירוק של תפקוד הלב, הכליות והכבד;
- דיכאון של המטופויזה במח העצם;
- בעיות בתפקוד האדרנל.
כימותרפיה ניתנת בזהירות רבה:
- חולים עם הפרעות משמעותיות בקצב הלב;
- עם סוכרת;
- עבור זיהומים ויראליים חריפים;
- לחולים קשישים;
- חולים הסובלים מאלכוהוליזם כרוני (הרעלת אלכוהול כרונית).
תופעת הלוואי החמורה ביותר של תרופות כימו-מנעות היא רעילותן: ציטוסטטיקה מפריעת באופן סלקטיבי לתפקוד של תאי הדם ומשנה את הרכבם. כתוצאה מכך, מסת טסיות הדם והאדיתרוציטים יורדת ומתפתחת אנמיה.
לפני רושם כימותרפיה לחולה, הרופא תמיד לוקח בחשבון את מידת הרעילות של התרופות ואת הסיבוכים האפשריים לאחר השימוש בהן. קורסי כימותרפיה תמיד מנוטרים בקפידה על ידי מומחים וניטור דם קבוע.
השלכות אפשריות של טיפול ציטוסטטי:
- רזון, רזה;
- קושי בבליעת מזון, יובש בריריות, דלקת חניכיים, הפרעות בעיכול;
- חוסר יציבות של מערכת העצבים המרכזית, הפרעות מאניה-דיפרסיה, תסמונת התקפים, אסתניה;
- הידרדרות בתפקוד השמיעה;
- עלייה בלחץ הדם עד להתפתחות משבר יתר לחץ דם;
- ירידה בטסיות דם, תאי דם אדומים, תאי דם לבנים, דימומים מרובים, דימומים פנימיים וחיצוניים;
- אי ספיקת כליות;
- תהליכים אלרגיים;
- נשירת שיער, הופעת אזורים עם פיגמנטציה מוגברת.
לאחר טיפולי כימותרפיה, לחולים יש סיכון מוגבר לפתח מחלות זיהומיות, וכאבי שרירים ומפרקים שכיחים.
כדי להפחית את הסיכון לתופעות לוואי שליליות לאחר כימותרפיה, נקבעים בהכרח אמצעי שיקום נוספים, שמטרתם להחזיר את ספירת הדם התקינה, ייצוב הפעילות הקרדיווסקולרית ונורמליזציה של המצב הנוירולוגי. בהכרח ניתנת תמיכה פסיכולוגית מספקת.
טיפול כירורגי
הניתוח מבוצע על מנת להסיר את מוקד הגידול ככל האפשר, מה שבתורו אמור להפחית את הלחץ התוך גולגולתי, להפחית את אי הספיקה הנוירולוגית ולספק את החומר הביולוגי הדרוש למחקר.
- הניתוח מתבצע במחלקה או במרפאה נוירוכירורגית ייעודית, אשר מומחיה מנוסים בהתערבויות נוירו-אונקולוגיות.
- המנתח מבצע גישה באמצעות טרפנציה פלסטית של העצם באזור החשוד בלוקליזציה של גליומה.
- אם הגידול ממוקם מבחינה אנטומית קרוב לאזורים או מסלולים מוטוריים, או בגרעינים או לאורך עצבים גולגולתיים, נעשה שימוש בניטור נוירופיזיולוגי תוך ניתוחי.
- מערכות ניווט נוירוניווגיציה, ניווט פלואורסצנטי תוך ניתוחי עם חומצה 5-אמינו-לוולנית רצוי כדי למקסם את הסרת הגידול.
- לאחר ההתערבות, מתבצעת סריקת CT או MRI של המטופל (עם או בלי הזרקת חומר ניגוד) ביום 1-2.
אם כריתה כירורגית של גליומה אינה אפשרית או מזוהה בתחילה כלא יעילה, או אם יש חשד ללימפומה של מערכת העצבים המרכזית, מבוצעת ביופסיה (פתוחה, סטריאוטקטית, עם ניטור ניווט וכו'). |
חולים עם גליומטוזה מוחית מאומתים על ידי ביופסיה סטריאוטקטית, שכן טקטיקות טיפוליות תלויות במידה רבה בתמונה ההיסטולוגית. |
במצבים מסוימים - אצל חולים קשישים, במקרה של הפרעות נוירולוגיות קשות, במקרה של לוקליזציה של גליומה בגו ובחלקים חיוניים אחרים - הטיפול מתוכנן על סמך תסמינים ומידע הדמייתי לאחר התייעצות רפואית כללית. |
לחולים עם אסטרוציטומה פילואידית, כמו גם צורות נודולריות של גידולים בגזע המוח ותהליכים אקסופיטיים, מומלץ לעבור כריתה או ביופסיה פתוחה. |
חולים עם גליומה פונטינית מפושטת וגידולים מפושטים אחרים של הגו מטופלים בקרינה ובטיפול תרופתי נגד גידולים. אימות אינו הכרחי במקרים כאלה. |
חולים עם גליומה של לוחית ארבע-פלגית עוברים תהודה מגנטית שיטתית וניטור קליני לאחר הסרת הידרוצלה מוחית. אם הגידול מראה סימני גדילה, הוא מוסר באמצעות הקרנות נוספות. |
כאשר מבוצעת כריתה חלקית או ביופסיה של גליומה ממאירה בדרגה נמוכה, חולים עם שני גורמי סיכון או יותר מטופלים בהכרח בקרינה ו/או כימותרפיה. |
כריתה מלאה היא חובה עבור חולים עם אסטרוציטומה של תאי ענק תת-אפנדימליים. |
אוורולימוס נקבע לטיפול באסטרוציטומה של תאי ענק תת-אפנדימליים מפושטת. |
יש להסיר אסטרוציטומה פילואידית באמצעות הדמיית תהודה מגנטית לאחר התערבות כדי להבהיר את איכות הכריתה הרדיקלית של רקמת הגידול. |
בגליובלסטומה, יש לשלב טיפול לאחר הניתוח (קרינה + כימותרפיה) עם מתן טמוזולומיד. |
באסטרוציטומה אנפלסטית לאחר ניתוח, מומלץ לבצע טיפול בקרינה יחד עם טיפול תרופתי נוסף. משתמשים בלומוסטין וטמוזולומיד. |
חולים עם אוליגודנדרוגליומה אנפלסטית או אוליגואסטרוציטומה מקבלים גם טיפול בקרינה וגם כימותרפיה (טמוזולומיד או PCV מונותרפיה) לאחר הניתוח. |
חולים קשישים עם גליומה ממאירה גבוהה ומרחיבה עוברים טיפול בקרינה במצב היפופרקציונלי, או שמבוצעת טיפול יחיד עם טמוזולומיד. |
במקרה של הישנות גליומה, האפשרות של ניתוח חוזר וטקטיקות טיפול נוספות נדונות על ידי מועצת מומחים. משטר הטיפול האופטימלי להישנות: ניתוח חוזר + כימותרפיה סיסטמית + חשיפה חוזרת לקרינה + אמצעים פליאטיביים. אם ישנם אזורים מקומיים קלים של גידול חוזר, ניתן להשתמש ברדיוכירורגיה. |
התרופות המועדפות לגדילה חוזרת של גליומה הן טמוזולומיד ובוואציזומאב. |
הישנות של אוליגודנדרוגליומות ממאירות ביותר ואסטרוציטומות אנפלסטיות היא אינדיקציה לטיפול בטמוזולומיד. |
קסנתואסטרוציטומה פלאומורפית מוסרת ללא כימותרפיה אדג'ובנטית חובה. |
אחת התכונות המוזרות של גליומות היא הקושי בטיפול ובהסרתן. המנתח שואף להסיר את רקמות הגידול באופן מלא ככל האפשר, כדי להשיג פיצוי על המצב. חולים רבים מצליחים לשפר את איכות החיים ולהאריך אותם, אך עבור גידולים ממאירים ביותר הפרוגנוזה נותרת שלילית: קיימת סבירות מוגברת לצמיחה מחודשת של המוקד הפתולוגי.
תזונה לגליומה של המוח
תזונה לחולים בגידולים ממאירים - נקודה חשובה, שלמרבה הצער, אנשים רבים אינם מקדישים לה תשומת לב רבה. בינתיים, הודות לשינויים בתזונה, ניתן להאט את התפתחות הגליומה ולחזק את המערכת החיסונית המעורערת.
תחומים עיקריים של שינוי תזונתי:
- נורמליזציה של תהליכים מטבוליים, חיזוק ההגנה החיסונית;
- ניקוי רעלים של הגוף;
- אופטימיזציה של פוטנציאל האנרגיה;
- הבטחת תפקוד תקין של כל האיברים והמערכות בגוף בתקופה כה קשה עבורם.
תזונה רציונלית ומאוזנת נחוצה, הן עבור חולים בשלבים מוקדמים של גידולים ממאירים קלים והן עבור חולים בשלב האחרון של גליובלסטומה. תזונה שנבחרה בקפידה תורמת לשיפור הרווחה הכללית, שיקום רקמות פגועות, דבר שחשוב במיוחד על רקע טיפול ציטוסטטי והקרנות. איזון הרכיבים התזונתיים ותהליכים מטבוליים תקינים מונעים היווצרות של מוקדים זיהומיים, חוסמים תגובות דלקתיות ומונע תשישות של הגוף.
המאכלים והמשקאות הבאים מומלצים לגליומה במוח:
- פירות וירקות בצבעים אדומים, צהובים וכתומים (עגבניות, אפרסקים, משמשים, גזר, סלק, פירות הדר) המכילים קרוטנואידים, המגנים על תאים בריאים מפני ההשפעות השליליות של טיפול בקרינה;
- כרוב (כרובית, ברוקולי, כרוב ניצנים), צנון, חרדל ומוצרים צמחיים אחרים המכילים אינדול - חומר פעיל המנטרל גורמים רעילים וכימיים שליליים;
- ירקות (שמיר, פטרוזיליה, עלי שן הארי וסרפד צעירים, ריבס, ארוגולה, תרד), אפונה ירוקה ואספרגוס, פולי אספרגוס ואצות (אצות ים, ספירולינה, כלורלה);
- תֵה יָרוֹק;
- שום, בצל, אננס, בעלי יכולת אנטי-גידולית וניקוי רעלים;
- סובין, דגנים, לחם מחיטה מלאה, נבטי קטניות מונבטים, דגנים וזרעים;
- ענבים כהים, פטל, תותים ותותים, אוכמניות, אוכמניות שחורות, רימון, דומדמניות שחורות, אוכמניות חמוצות, אוכמניות, אשחר ים, דובדבנים ופירות יער אחרים המכילים נוגדי חמצון טבעיים המפחיתים את ההשפעות השליליות של רדיקלים חופשיים, וירוסים וחומרים מסרטנים;
- מוצרי חלב דלי שומן.
אין להכביד על מערכת העיכול ועל כל הגוף במזונות כבדים ושומניים. כדאי להשתמש במיצים טריים תוצרת בית, שייקים, מנות קטנות. יש להוסיף למנות מקורות של חומצות שומן אומגה 3, כגון שמן דגים, שמן זרעי פשתן או זרעי פשתן.
עדיף להימנע לחלוטין מסוכר וממתקים. אבל כפית דבש עם כוס מים לא תזיק: למוצרי דבורים יש השפעה אנטי דלקתית, נוגדת חמצון וסרטנית בולטת. ההתווית נגד היחידה לשימוש בדבש היא אלרגיה למוצר.
מהתזונה יש להוציא:
- בשר, שומן חזיר, פסולת;
- חמאה, מוצרי חלב שמנים;
- בשר מעושן, נקניקיות, בשר משומר ודגים;
- אלכוהול בכל צורה שהיא;
- ממתקים, מאפים, עוגות ומאפים, סוכריות ושוקולדים;
- מאכלי נוחות, מזון מהיר, חטיפים;
- מאכלים מטוגנים.
כדאי לצרוך מספיק ירקות, פירות, ירקות ירוקים ומים נקיים לשתייה מדי יום.
במהלך כימותרפיה ובמשך זמן מה לאחריה, יש לשתות מיצי ירקות ופירות תוצרת בית, לאכול גבינת קוטג' דלת שומן תוצרת בית, חלב וגבינה. חשוב לשתות הרבה נוזלים, לצחצח שיניים ולשטוף את הפה לעתים קרובות (כ-4 פעמים ביום).
ארוחות אופטימליות לחולי גליומה מוחית:
- תבשילי ירקות;
- תוספות ומרקים עשויים מדגנים (רצוי כוסמת, שיבולת שועל, אורז, קוסקוס, בורגול);
- עוגות גבינה מאודות, פודינגים, תבשילי קדירה;
- ירקות מבושלים ואפויים;
- תבשילים, מרקי ירקות, מנות ראשונות ושניות מקטניות (כולל סויה), פטה וסופלה;
- שייקים, תה ירוק, קומפוטים ופינוקים.
מְנִיעָה
אם אדם מנהל אורח חיים בריא, ובקרב קרוביו לא היו מקרים של פתולוגיה סרטנית, יש לו כל סיכוי לא לחלות בגליומה מוחית. אין מניעה ספציפית לגידולים כאלה, ולכן נקודות המניעה העיקריות נחשבות לתזונה נכונה, פעילות גופנית, הימנעות מהרגלים רעים, היעדר סכנות תעסוקתיות וביתיות.
מומחים נותנים מספר המלצות פשוטות אך יעילות:
- שתו יותר מים טהורים, הימנעו ממשקאות מוגזים ממותקים, מיצים ארוזים, משקאות אנרגיה ואלכוהול.
- הימנעו מסכנות תעסוקתיות וביתיות: פחות מגע עם כימיקלים, תמיסות קורוזיביות ונוזלים.
- נסו להכין אוכל על ידי בישול, בישול, אפייה, אך לא טיגון. תנו עדיפות למאכלים ביתיים בריאים ואיכותיים.
- חלק גדול מהתזונה שלך צריך להיות מזונות צמחיים, כולל ירקות, ללא קשר לתקופת השנה.
- גורם שלילי נוסף הוא עודף משקל, ממנו יש להיפטר. שליטה במשקל חשובה מאוד לבריאות הגוף כולו.
- יש להעדיף שמנים צמחיים על פני חמאה ושומן חזיר.
- במידת האפשר, רצוי לתת עדיפות למוצרים ידידותיים לסביבה, בשר ללא הורמונים, ירקות ופירות ללא ניטרטים וחומרי הדברה. עדיף להימנע לחלוטין מבשר אדום.
- אין ליטול תכשירי מולטי ויטמין ללא אינדיקציות ובכמויות גדולות. אין ליטול תרופות ללא מרשם רופא: נטילת תרופות עצמיות היא לעיתים קרובות מסוכנת מאוד.
- אם מופיעים תסמינים חשודים, יש צורך לבקר רופא, מבלי להמתין להחמרה של המצב, להתפתחות תופעות לוואי וסיבוכים.
- ממתקים ומזונות בעלי אינדקס גליקמי גבוה הם מרכיב לא רצוי בתזונה.
- ככל שאדם פונה לרופאים מוקדם יותר, כך סיכויי הריפוי שלו טובים יותר (וזה חל כמעט על כל מחלה, כולל גליומה של המוח).
כדי למנוע היווצרות של אונקופתולוגיה, יש צורך במספיק זמן לישון ולנוח, להימנע מצריכה מוגזמת של משקאות אלכוהוליים, לתת עדיפות למזון טבעי איכותי, להפחית את השימוש בגאדג'טים (בפרט, טלפונים סלולריים).
מחלות גידול מתרחשות לעיתים קרובות אצל קשישים וקשישים. לכן, חשוב לפקח על בריאותך מגיל צעיר ולא לעורר תהליכים פתולוגיים על ידי אורח חיים לא בריא והרגלים לא בריאים.
הגורמים המדויקים לאונקולוגיה טרם הובהרו. עם זאת, כמובן, תפקיד מסוים הוא תנאים תעסוקתיים וסביבתיים שליליים, חשיפה לקרינה מייננת ואלקטרומגנטית, ושינויים הורמונליים. אין לשהות זמן רב וקבוע תחת השמש, אין לאפשר שינויים פתאומיים בטמפרטורת הסביבה, אין להתחמם יתר על המידה באמבטיה או בסאונה, אין להתקלח באמבטיות או באמבטיות חמות לעתים קרובות.
שאלה נוספת: כיצד ניתן למנוע הישנות של גליומה במוח לאחר טיפול מוצלח? הישנות של גידול גידולים היא סיבוך מורכב ולצערנו, תכוף, שקשה לחזות מראש. ניתן להמליץ לחולים לעבור בדיקות ובדיקות מונעות סדירות, לבקר אצל אונקולוג ורופא מטפל לפחות פעמיים בשנה, לנהל אורח חיים בריא, לאכול מזון בריא וטבעי, ולעסוק בפעילות גופנית מתונה. תנאי נוסף הוא אהבת החיים, אופטימיות בריאה, גישה חיובית להצלחה בכל הנסיבות. זה כולל גם אווירה ידידותית במשפחה ובעבודה, סבלנות ותמיכה ללא תנאי מצד אנשים קרובים.
תַחֲזִית
מצב המוח ומאפייני הגליומה בזמן גילויה משפיעים על שיעור ההישרדות לא פחות מהטיפול שניתן. בריאות כללית משביעת רצון של המטופל וגילו משפרים את הפרוגנוזה (הפרוגנוזה אופטימית יותר בחולים צעירים). אינדיקטור חשוב הוא התמונה ההיסטולוגית של הגידול. לפיכך, לגליומות בדרגה נמוכה יש פרוגנוזה טובה יותר מגליומות אנפלסטיות, ויותר מכך, לגליובלסטומות (תהליכי הגידול הלא רצויים ביותר). לאסטרוציטומות יש פרוגנוזה גרועה יותר מאוליגודנדרוגליומות.
אסטרוציטומות ממאירות מגיבות בצורה גרועה לטיפול ויש להן שיעור הישרדות נמוך יחסית של שש עד חמש שנים. יחד עם זאת, תוחלת החיים בגליומות בדרגה נמוכה מוערכת בין 1-10 שנים.
אסטרוציטומות ממאירות הן למעשה חשוכות מרפא. כיוון הטיפול כרוך בדרך כלל בהפחתת ביטויים נוירולוגיים (כולל תפקוד קוגניטיבי לקוי) והגדלת תוחלת החיים תוך שמירה על איכות חיים גבוהה ככל האפשר. טיפול סימפטומטי נמשך על רקע אמצעי שיקום. עבודתו של פסיכולוג חשובה גם כן.
במהלך העשור האחרון, מדענים עשו התקדמות מסוימת בהבנת טבעם של גידולי מוח וכיצד לטפל בהם. יש לעשות הרבה יותר כדי לייעל את הפרוגנוזה של המחלה. המשימה העיקרית של מומחים כיום היא כדלקמן: גליומה מוחית צריכה להיות בעלת מספר תוכניות לחיסול יעיל של הבעיה בבת אחת, הן בשלבים המוקדמים והן בשלבים הבאים של ההתפתחות.

