המומחה הרפואי של המאמר
פרסומים חדשים
התקרחות מוקדית
סקירה אחרונה: 08.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
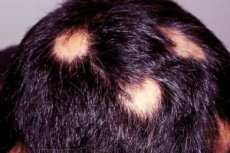
התקרחות אראטה היא מחלה נדירה למדי, אשר בכל זאת מושכת את תשומת ליבם של מדענים רבים. היא מעניינת משום שנשירת שיער, שמתחילה בעיצומה של תקווה מוחלטת, נעצרת לפתע. היא יכולה להימשך זמן רב ולהוביל להתקרחות מוחלטת באזורים מסוימים בראש או אפילו בגוף, או שהיא יכולה להיפסק די מהר.
התקרחות אראטה מתחילה בדרך כלל בנקודה קטנה של התקרחות שעשויה להתקדם לנשירת שיער מוחלטת בקרקפת (התקרחות טוטאליס) או בכל הגוף (התקרחות אוניברסליס). נשירת שיער נרחבת מתרחשת רק בחלק קטן מהאנשים הסובלים מהתקרחות אראטה, כ-7%, אם כי בעבר הקרוב שיעור זה עמד על 30%.
ישנם שלושה סוגי שיער בקצה הקרחת - שיער בצורת חרוט, שיער בצורת אלה ושיער בצורת סימן קריאה. השיער שמתחדש הוא דק וחסר פיגמנט, ורק מאוחר יותר הוא מקבל את צבעו ומרקמו הרגילים. התחדשות שיער עשויה להתרחש באזור אחד של הקרקפת, בעוד שאיבת שיער עשויה להימשך באזור אחר.
על פי הערכות שונות, בין 7% ל-66% (בממוצע 25%) מהאנשים הסובלים מהתקרחות מוקדית סובלים גם מסטיות במבנה הציפורניים. ניוון הציפורניים יכול לנוע בין קל (חספוס, סדקים) לבין קיצוני.
הגורמים לביטויים השונים של המחלה לא נחקרו מספיק היטב. במשך זמן רב היה ספק האם הצורות השונות של נשירת שיער הן אותה מחלה. ככל הנראה ישנם כמה הבדלים בהופעת המחלה ובהתפתחותה שמדענים עדיין אינם מודעים אליהם. מחקר אינטנסיבי נערך בתחום זה, וכמה דברים כבר הובהרו.
מי רגיש לאלופציה אראטה?
מחקרים דמוגרפיים הראו כי 0.05-0.1% מהאוכלוסייה סובלת מהתקרחות לפחות פעם אחת. באנגליה ישנם 30-60 אלף איש עם התקרחות מוקדית, באמריקה - 112-224 אלף ובעולם - 2.25-4.5 מיליון איש. הסימנים הראשונים של התקרחות מופיעים אצל רוב האנשים בגילאי 15-25.
הוכח כי ב-10-25% מהמקרים המחלה מקורה במשפחה. רוב האנשים הסובלים מהתקרחות מוקדית הם בריאים, למעט מקרים של התקרחות הנגרמת מתסמונת דאון, מחלת אדיסון, הפרעות בבלוטת התריס, ויטיליגו ומספר מחלות נוספות.
ישנן שתי אסכולות בנוגע לשכיחות התקרחות אראטה בגברים ובנשים: או שהמחלה משפיעה על גברים ונשים באופן שווה (1:1) או שהיא משפיעה על נשים יותר (2:1). במחלות אוטואימוניות רבות, נשים מושפעות אף יותר (10:1 בזאבת אדמנתית מערכתית).
ההנחה היא שזה נובע מהבדלים ברמות ההורמונים בין גברים לנשים.
חסינות הומורלית ותאית של נשים פעילה בממוצע יותר מזו של גברים, והיא מתנגדת טוב יותר לזיהומים חיידקיים וויראליים. אך חסינות ניידת כזו רגישה יותר להתפתחות תהליכים אוטואימוניים. ידוע כי הורמונים רבים, כולל סטרואידים מיניים, אדרנלין, גלוקוקורטיקואידים, הורמוני תימוס ופרולקטין, משפיעים על פעילות הלימפוציטים. אך עדיין, ההורמון החזק ביותר המשפיע על מערכת החיסון הוא אסטרוגן - הורמון המין הנשי.
אסטרטגיית טיפול לאלופסיה אראטה
שיער מסוגל לשקם גם לאחר שנים רבות של מחלה. מספר משמעותי של חולים, במיוחד אלו הסובלים מצורה קלה של המחלה, עלולים לחוות שיקום שיער ספונטני. עם טיפול מתאים, הפוגה עשויה להתרחש גם במקרים חמורים. כמובן, ישנן צורות חשוכות מרפא, ומקרים בהם צמיחת השיער משוחזרת רק עם טיפול מתמיד, וכאשר הוא מופסק, השיער נושר שוב תוך מספר ימים.
אצל חלק מהמטופלים, למרות הטיפול, המחלה חוזרת. למרבה הצער, אין תרופות או שיטות אוניברסליות לטיפול בהתקרחות מוקדית. הנה כמה טיפים מעשיים שימושיים:
- כדי למקסם את האפקט הקוסמטי של טיפול בהתקרחות אראטה חמורה ובולטת, יש צורך לטפל בכל הקרקפת, לא רק באזורים שנפגעו באופן ברור;
- אסור לצפות לשינויים חיוביים לפני שלושה חודשים;
- צמיחת שיער מחדש קוסמטית עשויה להימשך שנה או יותר, כאשר טיפול מתמשך מגביר את הסבירות לצמיחת שיער קבועה, אך קרחות בודדות עשויות להופיע ולהיעלם;
- בחולים עם נשירת שיער תקופתית, אפקט הטיפול משתפר על ידי מתן פרופילקטי של אנטי-היסטמינים;
- צמיחת שיער מעודדת גם על ידי צריכת מולטי-ויטמינים מונעת; במקרים חמורים של המחלה, מומלצות זריקות של ויטמיני B;
- לגורם הפסיכולוגי תפקיד חשוב ביעילות הטיפול. ישנן מספר שיטות טיפול שיכולות להשיג הצלחה מסוימת, אך כאשר הן מופסקות, המחלה חוזרת. כל השיטות הנפוצות כיום יעילות ביותר בצורות קלות של המחלה ופחות יעילות בנגעים חמורים. ניתן לחלק את שיטות הטיפול השונות למספר קבוצות:
- גירויים לא ספציפיים: אנתרלין, שמן קרוטון, דיתרנול וכו';
- חומרים הגורמים לדלקת עור ממגע: דיניטרוכלורובנזן, דיפנילציקלופרופנון, דיבוטיל אסטר של חומצה מרובעת וכו';
- תרופות מדכאות חיסון לא ספציפיות: קורטיקוסטרואידים, 8-מתוקסיפסורלן בשילוב עם UVA (טיפול PUVA);
- מדכאי חיסון ספציפיים: ציקלוספורין;
- שיטות פעולה ישירה על זקיקי שיער: מינוקסידיל;
- שיטות טיפול אלטרנטיביות;
- טיפול ניסיוני: ניאורל, טקרולימוס (FK506), ציטוקינים.
מוצרים רפואיים למאבק בהתקרחות
עד לאחרונה, מדענים נדהמו מתמימותם של אנשים שהיו מוכנים לנסות כל אמצעי שהבטיח שיקום שיער. עם זאת, כפי שהראו מחקרים, אנשים נוטים להיות כל כך רגישים לתופעות לוואי עד שצמיחת שיער יכולה להיגרם על ידי חומר אינרטי.
רגשות וגישות נפשיות שונות יכולים להשפיע רבות על השיער, ולגרום לו לצמוח או לנשור. כל זה מקשה על הערכה אובייקטיבית של יעילותן של תרופות שונות להתקרחות. קשיים נוספים נובעים מהעובדה שהתקרחות יכולה להתחיל מסיבות שונות. בהתאם לכך, חומר עשוי לפעול עבור סוג אחד של התקרחות, אך לא עבור אחר.
החומרים הבאים, הקשורים לתרופות, משמשים לטיפול בהתקרחות:
- מינוקסידיל והאנלוגים שלו;
- חוסמי דיהידרוטסטוסטרון ואנטי-אנדרוגנים אחרים;
- חומרים נוגדי דלקת (קורטיקוסטרואידים);
- חומרים מגרים בעלי פעולה מדכאת חיסון;
- חומרים המווסתים תהליכי ריבוי באפידרמיס;
- חומרים רגישים לאור המשמשים בפוטוכימותרפיה. שיטות פיזיותרפיה ורפואה אלטרנטיבית - תכשירים המבוססים על תרכובות טבעיות ותמציות צמחים המשמשים עמים שונים לחיזוק וצמיחת שיער - הם עזר טוב בטיפול המורכב בהתקרחות.
פוטוכרמותרפיה להתקרחות מוקדית
קרינת UV משחקת תפקיד משמעותי בטיפול בהתקרחות. ידוע כי שהייה קצרת טווח של מטופלים באזורים שטופי שמש משפיעה לטובה על צמיחת השיער.
עם זאת, קורה גם שחלק מהמטופלים חווים החמרה של התקרחות בקיץ. טיפול PUVA (פוטוכימותרפיה) הוא שם מקוצר לשיטה המשתמשת בחומרים פוטו-רגישים (פסורלנים) וקרינת UV ארוכת גל בטווח A. חלוקת האזור האולטרה סגול של הספקטרום לטווחים A (320-400 ננומטר), B (280-320 ננומטר) ו-C (<280 ננומטר) הונהגה ברפואה על סמך הרגישות השונה של העור לסוגי קרינה אלה.
העור הוא הכי פחות רגיש לקרינת UVA.
כיום, נעשה שימוש בטיפול PUVA מקומי (עבור צורות קלות ובינוניות של התקרחות מוקדית) וכללי (עבור צורות חמורות של המחלה), באמצעות פסורלנים חיצונית בצורת תמיסות (עבור צורות קלות), דרך הפה בצורת טבליות או בשילוב (עבור צורות חמורות). מהלך הטיפול מורכב מ-20-25 הליכי הקרנות עבור צורות קלות או 25-30 הליכים עבור צורות בינוניות וקשות של המחלה, המבוצעים 4-5 פעמים בשבוע. הקורסים חוזרים על עצמם לאחר 1-3 חודשים בהתאם להשפעה הקלינית.
הקבוצות הבאות של פסורלנים משמשות:
- לנטילה דרך הפה - 8-מתוקסיפסורלן, 5-מתוקסיפסורלן;
- לשימוש מקומי - תחליב שמן 1% של 8-מתוקסיפסורלן ("אוקסורלן-אולטרה") והתרופה הסינתטית 4,5,8-טרימתילפסורלן (המשמשת בצורת אמבטיות).
היתרון העיקרי של יישום מקומי של פסורלנים הוא סילוק בחילות וכאבי ראש (תופעת לוואי שנצפתה בחלק משמעותי מהחולים הנוטלים פסורלנים דרך הפה).
פסורלנים פועלים על העור רק כאשר הם נחשפים לאור אולטרה סגול. במהלך רגישות לאור, סינתזת ה-DNA התאי מדוכאת באופן סלקטיבי באפידרמיס על ידי קישור פוטוכימי של DNA לפסורלן, אשר משפיעה ישירות על מערכת החיסון של העור מבלי לעכב את תפקוד תאי האפידרמיס. טיפול PUVA נחשב כמשפיע על תפקוד תאי T והצגת אנטיגנים, ומדכא התקפה אימונולוגית מקומית על זקיק השערה על ידי דלדול תאי לנגרהנס. טיפול PUVA מספק דיכוי חיסוני כללי באמצעות גירוי ישיר או עקיף (דרך אינטרלוקין 1) של פרוסטגלנדינים E2, וכתוצאה מכך חסימה לימפתית אפרנטית.
טיפול PUVA מתבצע רק במתקן רפואי על ידי רופא בעל הכשרה וניסיון מיוחדים. המטופל נוטל פסורלן עם מזון דל שומן או חלב 1.5 עד 2 שעות לפני הקרנה. במהלך הטיפול הראשון, ניתן מינון ממוצע של 0.5 עד 3.0 ג'ול/סמ"ר (בהתאם לסוג העור) או מינון פוטוטוקסי מינימלי. משך הזמן המושקע בתא הטיפול משתנה עבור כל מטופל. זמן ההקרנה נרשם ומוגבר עם כל טיפול. שימוש מקומי באמולסיית שמן 8-מתוקסיפסורלן (1 מ"ג/ליטר) בטמפרטורה של 37 מעלות צלזיוס וקרינת UV במינונים בודדים של 0.3 עד 8.0 ג'ול/סמ"ר למשך 20 דקות 3 עד 4 פעמים בשבוע נותן תוצאות טובות. לאחר 24 שבועות, עם מינון הקרנה כולל של 60.9 עד 178.2 ג'ול/סמ"ר, נצפתה צמיחה מחודשת כמעט מלאה של השיער ב-8 מתוך 9 מטופלים.
חלק מהמטופלים עלולים לחוות הישנות של המחלה עם הפחתה הדרגתית של PUVA, בממוצע 10 שבועות לאחר הפסקת הטיפול. קיימת גם תלות ביעילות טיפול PUVA בצורה הקלינית של ההתקרחות, משך המחלה, שלב התהליך ומשך ההישנות האחרונה. טיפול PUVA משולב עם קורטיקוסטרואידים מקומיים, אנתרלין, קלציפוטריול, רטינואידים ארומטיים (אציטריטין, אטרינט). שילוב זה מאפשר שימוש במינון כולל נמוך יותר של קרינת UV.
התוויות נגד לשימוש בטיפול PUVA הן: אי סבילות אישית לתרופות, מחלות חריפות במערכת העיכול, סוכרת, תירוטוקסיקוזיס, יתר לחץ דם, שחפת, הריון, קכקסיה, קטרקט, גידולים, מחלות כבד, כליות, לב, מערכת העצבים, מחלות המאופיינות ברגישות מוגברת לאור. אין לבצע טיפול בילדים ובאנשים מתחת לגיל 18, כמו גם בחולים מעל גיל 55.
ניתוח השוואתי של פרסומים מדעיים ב-10 השנים האחרונות מצביע על כך שטיפול PUVA פחות יעיל מטיפול מדכא חיסון מקומי בחולים עם התקרחות מוקדית.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]

